Prévention
La médecine moderne tend de plus en plus vers la médecine préventive. En ce qui concerne le cancer du sein, ces dernières années ont vu un changement vers la prévention avec la découverte du gène BRCA. Entre-temps, plusieurs gènes ont été identifiés ainsi que plusieurs facteurs de risque décrits. Selon ces éléments, une stratégie de dépistage personnalisée peut être choisie. Il est donc important de comprendre ces facteurs de risque et génétiques.
Diagnostic
J'ai reçu un diagnostic de cancer ... Ce site web est un portail qui vous aidera, ainsi que vos proches, à trouver des informations personnelles et des réponses à vos problèmes.
Ce site devrait fournir des conseils et un soutien aux patients sur leur chemin vers le rétablissement et une meilleure qualité de vie.
La partie "Diagnostic" de notre site est organisée en deux sections principales. Tout d'abord, dans "Anatomie et physiologie", nous fournissons une compréhension de base du sein. Dans la deuxième partie "Tumeurs et Maladies", nous approfondirons tout ce qui concerne les affections mammaires.
De plus, nous souhaitons informer les femmes qui se demandent si elles ont un problème mammaire, mais ne souhaitent pas consulter immédiatement leur médecin à ce sujet. Les connaissances et les informations peuvent souvent offrir une réassurance immédiate si la femme est capable d'identifier elle-même le problème et de constater qu'aucun traitement spécifique n'est nécessaire. D'autre part, nous essayons également d'informer les femmes qui ont en effet reçu un diagnostic de problème mammaire grave, comme une maladie maligne, et qui souhaitent consulter leur médecin bien préparées.
Thérapie
Dans le traitement du cancer du sein, le choix de la reconstruction doit être envisagé dès le départ. Il n'y a pas de but plus fondamental pour notre Fondation que de sensibiliser les patients et les chirurgiens oncologiques à cette question. En prenant une décision éclairée à l'avance, nous ne compromettons pas la possibilité d'une reconstruction ultérieure sans pour autant perdre de vue l'aspect oncologique. Bien sûr, la survie prime et la décision du chirurgien oncologue prévaudra toujours.
La page "Comment choisir" contient toutes les informations que vous pouvez attendre lors d'une première consultation avant de faire enlever la tumeur. Cette page est très complète et votre chirurgien plasticien ne fournira que les informations pertinentes pour votre situation personnelle.
"L’ablation chirurgicale de la tumeur" raconte l'histoire de l'opération elle-même. Il s'agit de l'opération la plus importante car l'enlèvement réussi de la tumeur reste la priorité. Nous vous guidons à travers les différentes méthodes d'exérèse. Cette décision est souvent prise pour vous par une équipe multidisciplinaire composée d'oncologues, de radiologues, de pathologistes, de radiothérapeutes, d'infirmières spécialisées en oncologie, de gynécologues, de chirurgiens oncologiques et de chirurgiens plasticiens.
Dans la section "Introduction à la reconstruction mammaire", vous trouverez toutes les informations et illustrations des différentes méthodes de reconstruction avec les étapes correspondantes.
Revalidation
Les personnes traitées pour un cancer ont souvent besoin d'une longue période de récupération.
Le cancer est une maladie radicale dont le traitement est lourd. Souvent, les personnes doivent faire face à des problèmes psychosociaux et/ou physiques par la suite, tels que le stress, l'anxiété, la fatigue extrême, les articulations douloureuses, la baisse de forme, le lymphœdème... Cela peut avoir un impact important sur le bien-être général.
La plupart des hôpitaux proposent des programmes de révalidation. Nous couvrons ici quelques-uns des principaux sujets.
Quality of Life
La qualité de vie est un facteur clé pour faire face au cancer du sein. Il est donc important de trouver des mécanismes d'adaptation qui fonctionnent, et qui seront différents d'une patiente à l'autre. Pour certaines, il peut s'agir de trouver du plaisir dans les activités qu'elles pratiquaient avant le diagnostic, de prendre le temps d'apprécier la vie et d'exprimer sa gratitude, de faire du bénévolat, de faire de l'exercice physique... Des études ont montré que l'acceptation de la maladie comme faisant partie de la vie est un élément clé pour faire face efficacement à la maladie, ainsi que pour se concentrer sur la force mentale afin de permettre au patient d'avancer dans la vie. Dans cette section, nous abordons certains sujets que les patients rencontrent pendant et après le traitement et nous fournissons des informations pour y répondre.
Autre chirurgie du sein
I. Chirurgie esthétique du sein
A. Les étapes pré-opératoires
La consultation pré-opératoire
Pour la plupart des procédures de chirurgie plastique, il est conseillé d'avoir deux consultations avec le chirurgien. Il s’agit d’interventions électives, il n'y a donc aucune urgence médicale à pratiquer l'opération. Contrairement aux situations d'urgence telles que l'appendicite, ce n’est pas le médecin mais le patient qui détermine quand et par qui l'opération sera effectuée. Il est par conséquent impératif que le chirurgien détaille toutes les éventualités permettant de répondre aux besoins du patient et aux complications potentielles.
Pour pouvoir examiner sereinement ces informations, le patient doit donc généralement bénéficier de deux consultations. Un laps de temps de quelques semaines entre les 2 visites permet de calmer le jeu, ce qui permet au patient de prendre en compte les suggestions du chirurgien.
Pour mieux répondre à vos besoins, il est essentiel que vous informiez votre médecin de vos antécédents médicaux complets, en particulier:
De tous les médicaments que vous prenez, en particulier ceux qui peuvent affecter la coagulation du sang
De tout antécédent médical significatif
Des opérations que vous avez déjà subies
Des allergies, en particulier aux médicaments, adhésifs médicaux ou latex.
Il faut aussi faire tout votre possible pour optimiser votre condition physique avant la chirurgie, ce qui aidera à réduire le risque de complications. Le tabagisme, en particulier, augmente le risque de:
Infection
Saignement
Problèmes de cicatrisation
Formation de caillots de sang
L’arrêt du tabagisme, même si c’est seulement quelques semaines avant l'intervention, permettra d'améliorer cette situation.
Lors de la consultation, le chirurgien mettra l'accent sur son engagement envers le patient, mais il rappellera aussi au patient les obligations que celui-ci se doit à lui-même. Ces obligations comprennent le maintien du bon état de santé et l’obtention de toutes les informations disponibles à propos de la procédure que la patiente envisage de subir, que ce soit par les sites Web, les livres ou les associations de patients. Le chirurgien peut parfois fournir les coordonnées d’anciennes patientes qui acceptent de parler de leur opération et des suites de celle-ci. Il peut également être utile de demander un deuxième avis auprès d'un autre chirurgien. Il faut toutefois se rappeler que chaque chirurgien a sa propre vision d'un même problème et parfois trop de conseils peuvent prêter à confusion.
Entre les consultations et la chirurgie
Une fois la décision prise de se faire opérer, votre médecin décidera quels examens préopératoires sont nécessaires. Voici une liste des examens fréquemment demandés, bien qu’un patient donné n’aura pas automatiquement besoin de tous ces examens:
Tests sanguins de la coagulation et recherche d'anémie
Électrocardiogramme (ECG) à la recherche de maladies du cœur
Radiographie du thorax à la recherche de problèmes pulmonaires
Mammographie à la recherche de tumeurs précoces
Scanner à la recherche d’anciens problèmes de santé ou pour la cartographie préopératoire de la vascularisation des tissus
Votre médecin planifiera aussi les éventuels vêtements de soutien post-opératoire nécessaires comme un soutien-gorge ou une ceinture abdominale.
Dans les semaines précédant votre chirurgie, il est avisé de préparer un sac pour rassembler toutes les choses dont vous pourriez avoir besoin, y compris un soutien-gorge de sport si celui-ci est recommandé par votre chirurgien. Vous devez arrêter de prendre des médicaments qui fluidifient le sang comme l'aspirine une semaine avant la chirurgie. Il est aussi recommandé de limiter votre consommation de vitamine E et d'ail. On peut parfois vous conseiller de prendre un laxatif léger ou un supplément de fibres pour limiter le risque de constipation, qui peut être un effet secondaire gênant des médicaments anti-douleur utilisés au moment de la chirurgie.
Il est aussi sage de déjà préparer votre futur retour à domicile en ayant quantité de plats faciles à préparer ou de l’aide à domicile. Assurez-vous également que vous avez vos médicaments habituels en quantité suffisante pour les 2 semaines qui suivent l'intervention.
La nuit avant la chirurgie, vous ne devez pas consommer d'alcool, et vous ne devez plus boire ni manger après minuit.
Admission pour chirurgie
Pour les grandes opérations on peut vous demander de venir la veille, mais pour la plupart des procédures, il est suffisant d’arriver le jour même de la chirurgie. Comme votre chirurgien veut s'assurer que tous les patients sont bien préparés avant de commencer à opérer, il vous demandera habituellement d'arriver en tout début de matinée. Les patients dont l’intervention est prévue plus tard dans la journée auront besoin d'avoir une bonne dose de patience et quelque chose à faire, comme un bon livre à lire.
Votre chirurgien vous rendra visite et répondra aux questions de dernière minute avant de prendre des photos pré-opératoires pour votre dossier médical. Il dessinera ensuite la région à opérer en position verticale, puisque les formes changent lorsque vous vous allongez, afin de planifier la chirurgie. Cette planification peut encore être revérifiée pendant l’acte chirurgical en utilisant une table d'opération qui bascule.
B. Augmentation mammaire
Description du problème
L'augmentation mammaire permet de corriger la poitrine des femmes qui estiment que leurs seins sont trop petits (hypoplasie). Dans la plupart des cas, seule une augmentation de volume est nécessaire, mais parfois un léger affaissement de la poitrine peut être corrigé intégralement par la pose de prothèses mammaires.
Après la liposuccion, l’augmentation mammaire est l’intervention la plus souvent pratiquée par les chirurgiens plasticiens. Lorsque le sein est petit et qu’il y a une ptose importante, il est parfois nécessaire de procéder à un lifting des seins dans le même temps que l'augmentation de volume. La forme et le volume peuvent ainsi être corrigés.
Au cours de la discussion des problèmes et des solutions à l’hypoplasie du sein, il est important de réaliser que le résultat final dépend beaucoup de la qualité de la peau du sein et de la consistance du tissu mammaire. Plus la peau est de qualité et plus l’épaisseur de la graisse sous-cutanée est importante, plus la couverture de l’implant sera bonne et plus le résultat sera naturel.
But de l'opération
Le but est d'augmenter le volume de la poitrine et/ou de retendre la peau du sein. Si un lifting de la poitrine est associé à l’augmentation mammaire, le mamelon est déplacé vers le haut jusqu'à une position plus esthétique.
Un certain nombre de techniques sont disponibles pour augmenter la taille du sein:
Prothèse
Le lipofilling ou greffe de graisse autologue
Combinaison de prothèse et lipofilling (augmentation mammaire composite)
Transfert microchirurgical de tissus
Augmentation par expansion externe
Technique surgicale
Augmentation mammaire par prothèses
Les implants mammaires sont comme de petits ballons. La couche extérieure est souple et élastique mais très solide. Les différents types d'implants ont une couche externe qui diffère de par leur épaisseur, leur texture et leur souplesse. Certaines ont un revêtement extérieur supplémentaire en titane ou en polyuréthane.
La prothèse mammaire est remplie d'une solution saline (eau salée) ou de gel de silicone. Par le passé, les gels de silicone liquides ont posé des problèmes lors de rupture de l'enveloppe extérieure. De nos jours, le gel est dit cohérent, il forme une sorte de gélatine. De cette manière, même s’il n'y avait pas d'enveloppe extérieure, le gel formerait un ensemble qui resterait en place. Il est souple et malléable, mais pas fluide.
Les formes et les volumes des implants varient beaucoup. Certaines prothèses sont rondes tandis que d'autres ont le profil d’une larme et sont dits anatomiques. Chaque chirurgien a ses préférences parmi les nombreux fabricants de prothèses, et le choix des prothèses doit être discuté avec la patiente. Bien que de nombreuses possibilités existent pour chaque patiente, un implant qui est trop gros mènera à un résultat moins naturel et un implant très gros peut entraîner une augmentation des complications.
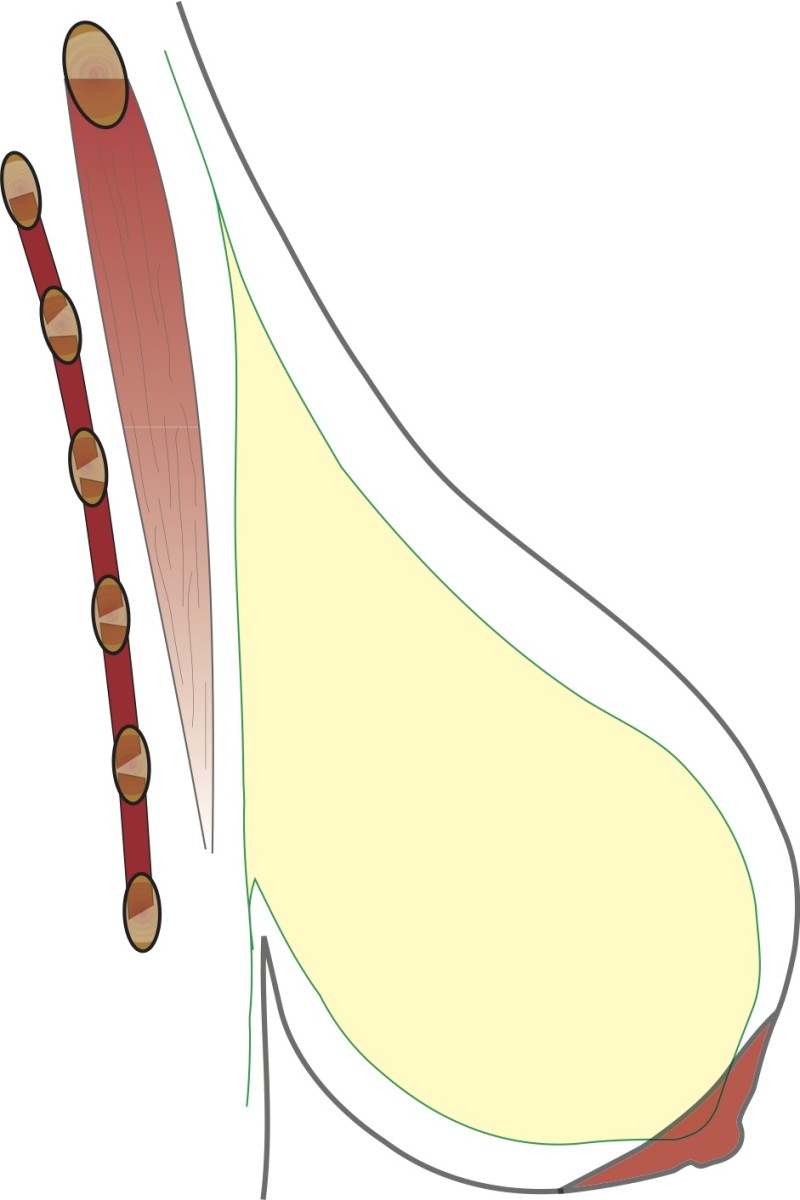
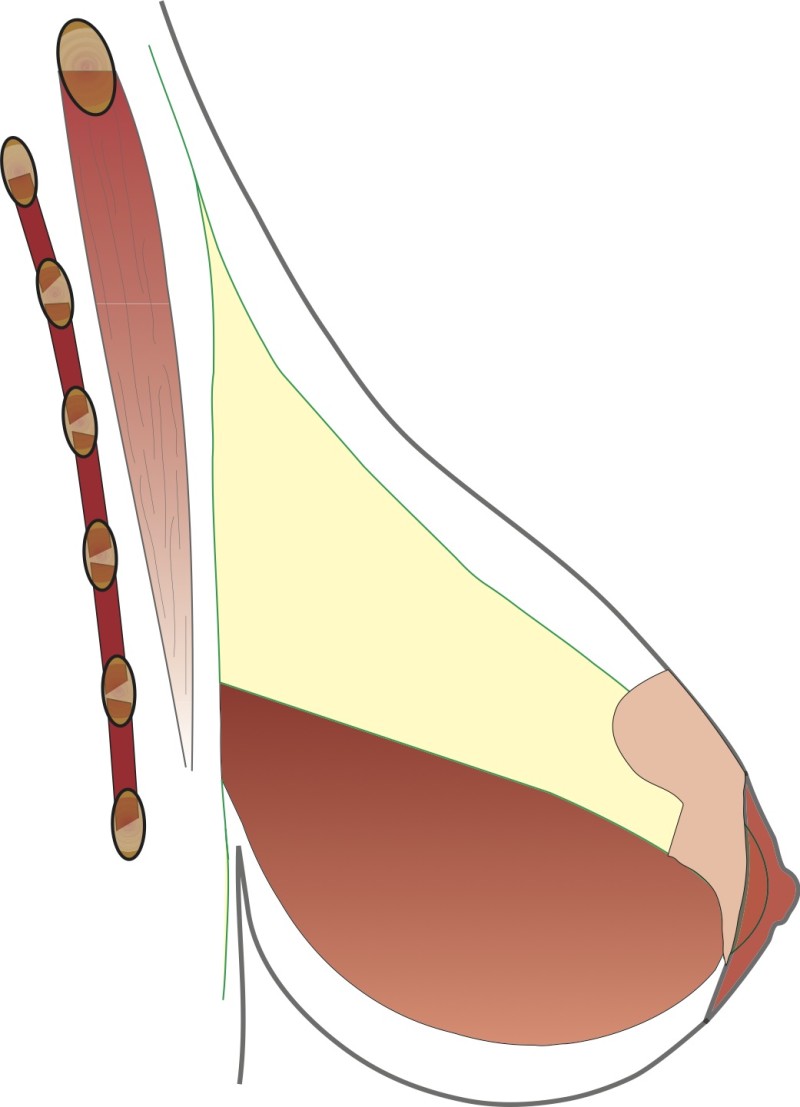
La technique chirurgicale est simple. Par une petite incision, une poche est réalisée derrière le sein puis la prothèse est insérée dedans. Les sites les plus courants pour l'incision sont (dessin 1):
Dans l'aisselle
Au niveau du sillion sous-mammaire
Autour de l'aréole
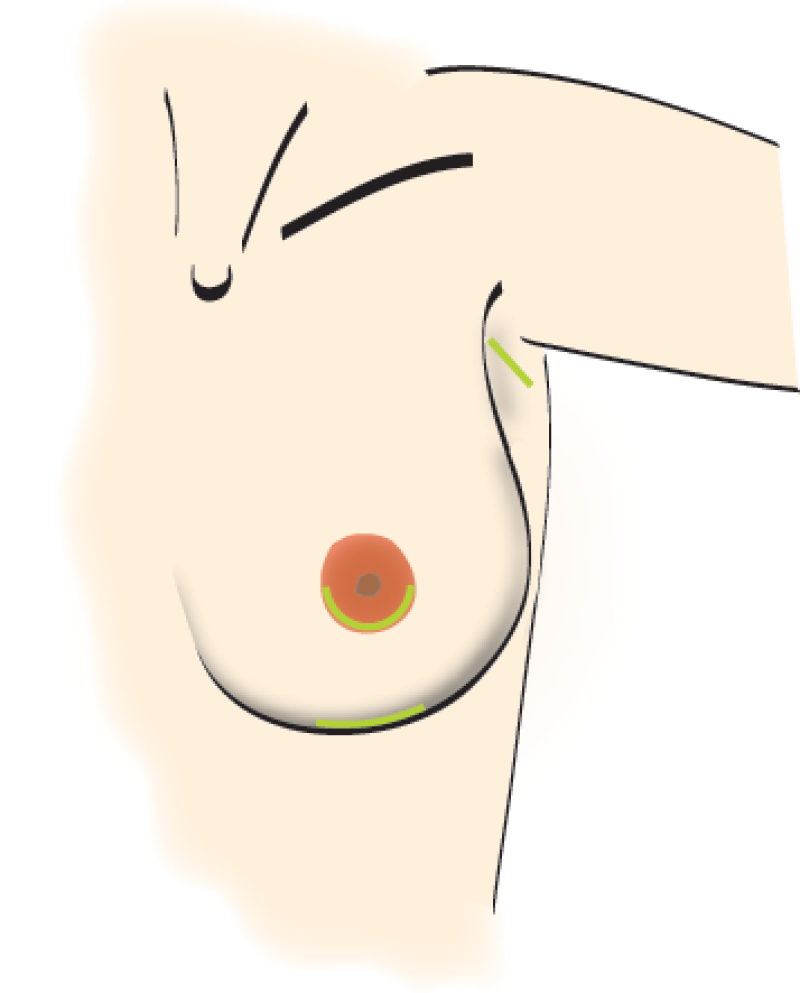
Dessin 1
Les implants peuvent également être mis en place par le nombril, mais c’est techniquement difficile et les résultats sont donc souvent moins bons. L’abord ombilical et l'incision dans l’aisselle ne sont réellement adaptés qu’à l’utilisation de prothèses remplies de solution saline. De plus, si une correction ultérieure est nécessaire, une autre incision devra être pratiquée au niveau du sillon sous-mammaire ou autour du mamelon. L’incision autour de l’aréole guérit bien, mais affecte parfois la sensibilité du mamelon. C’est pour ces raisons que l'incision dans le pli sous le sein reste notre préférence.
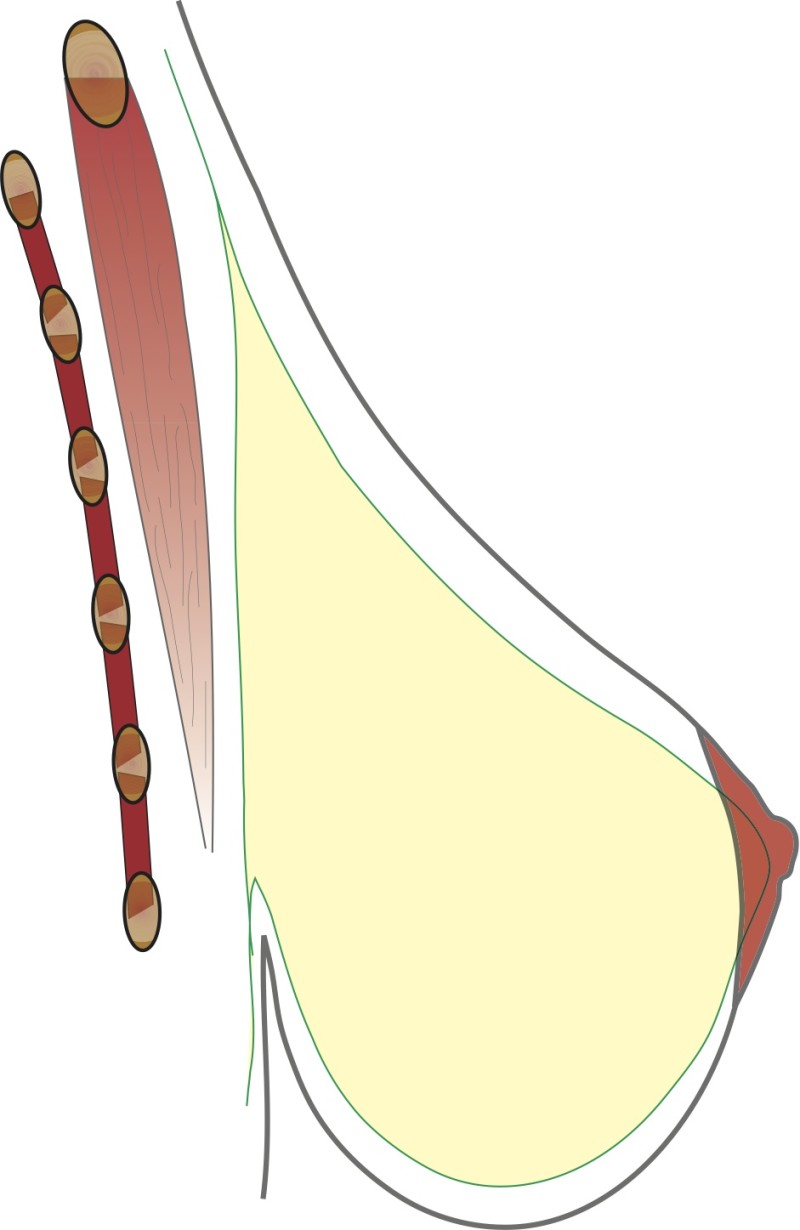
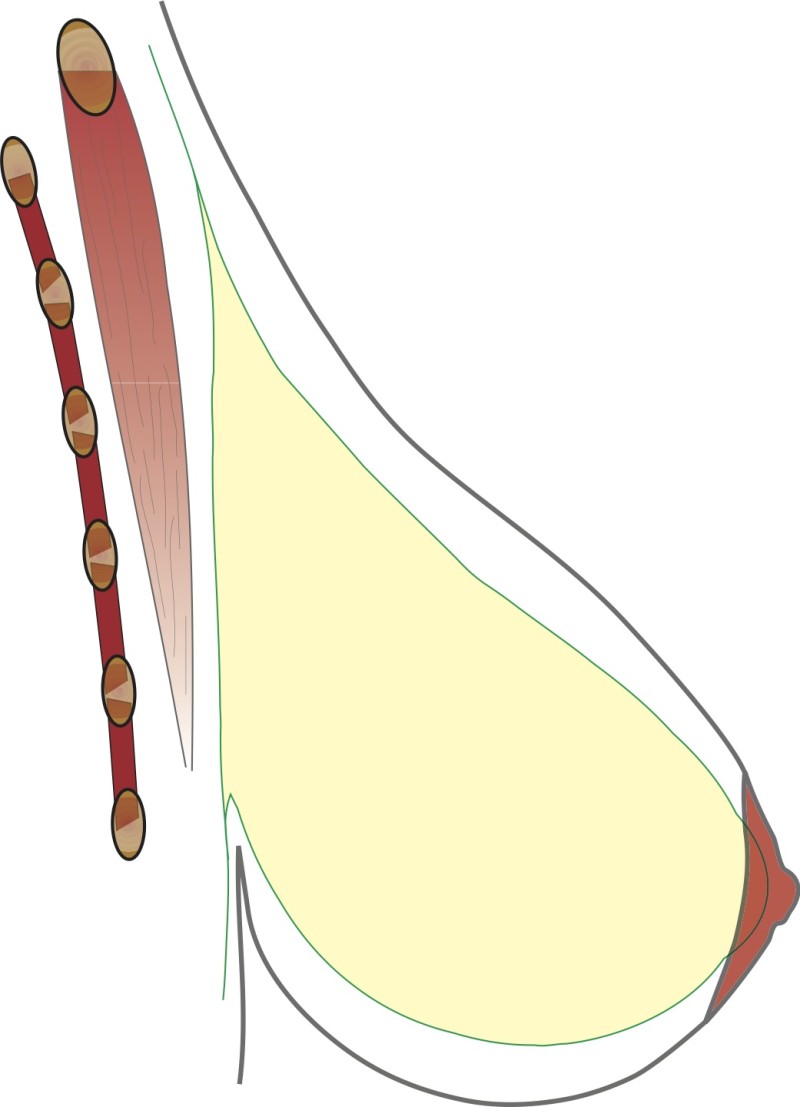
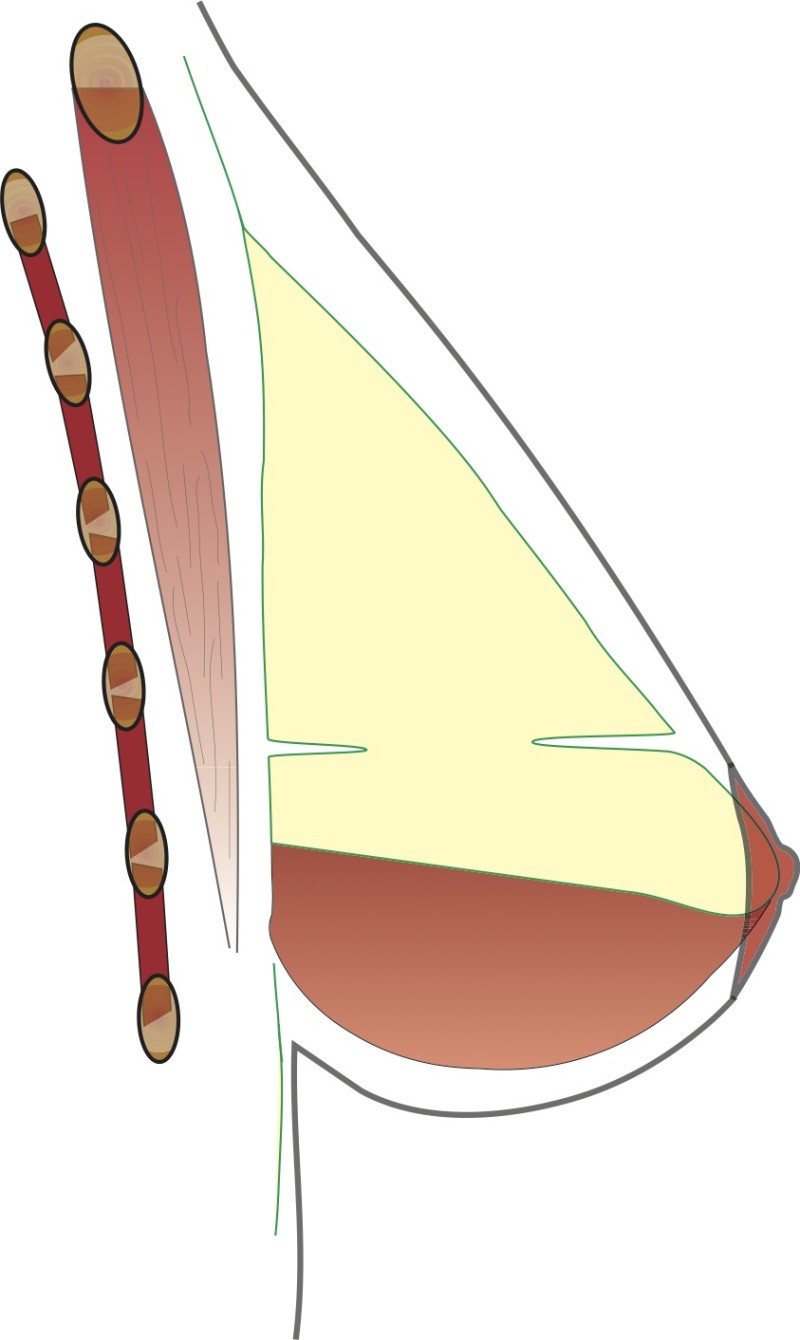
L'implant peut être placé soit au-dessus (fig. 2), soit en-dessous (fig. 3) du muscle pectoral. S’il y a assez de tissu mammaire et une bonne qualité de peau, l'implant est placé préférentiellement en-dessous de la glande, mais sur le muscle pectoral. Si les tissus du sein sont minces, l'implant sera placé sous le muscle. Parfois, une combinaison de ces deux positions est le meilleur moyen de parvenir à un bon résultat. La position de la prothèse a peu d'influence sur le risque de complications.
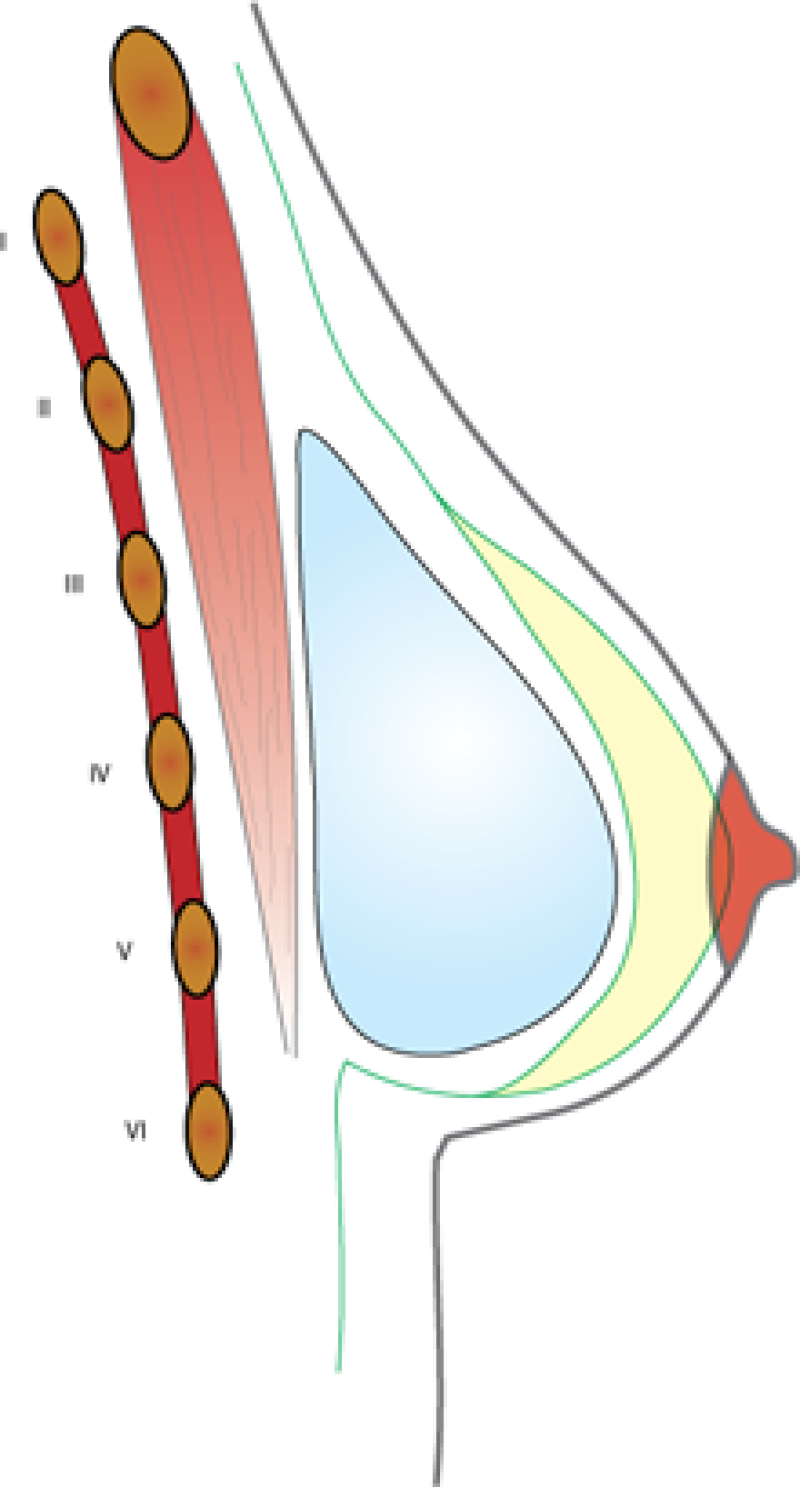
Dessin 2 Positionnement de la prothèse devant muscle pectoral
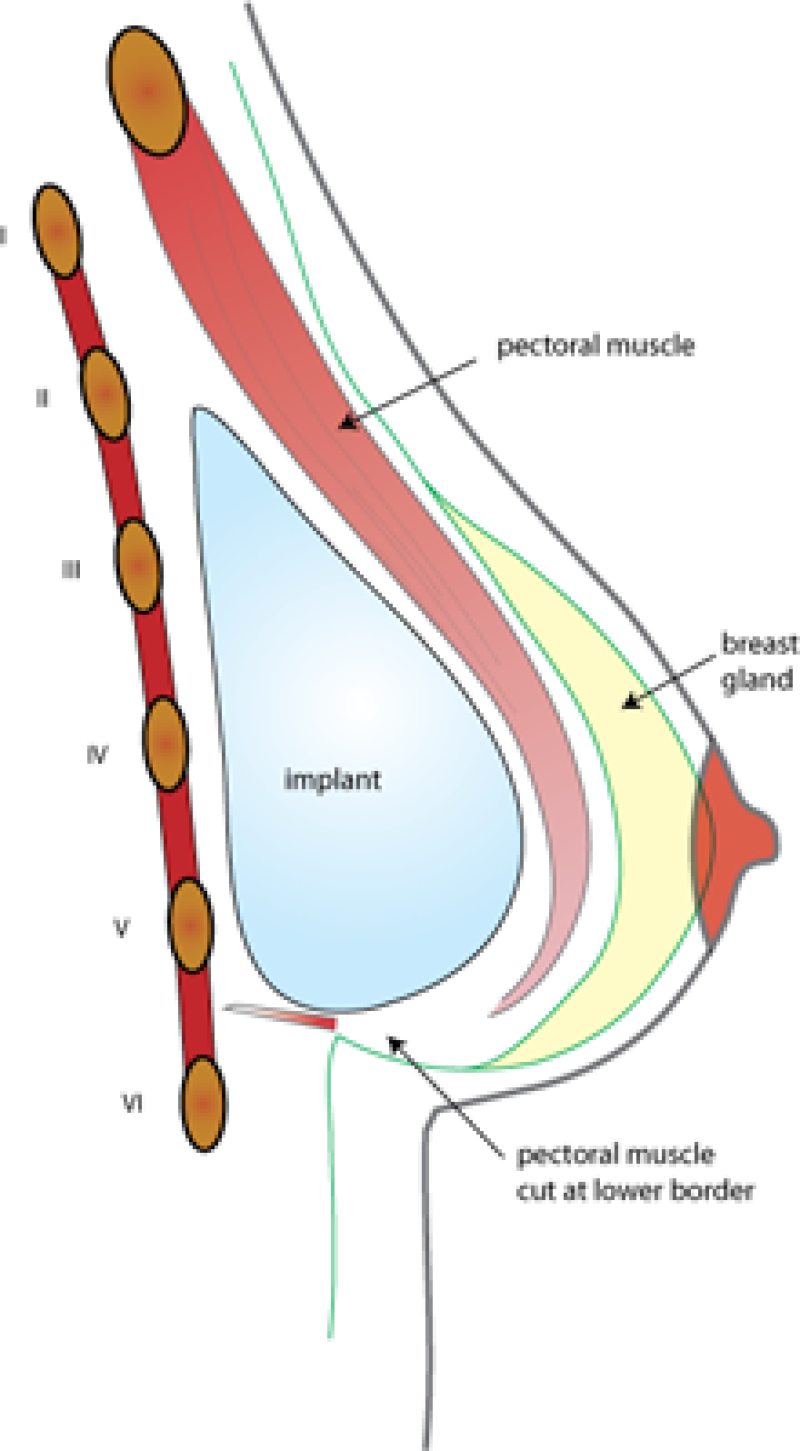
Dessin 3 Positionnement de la prothèse derrière le muscle pectoral
Parfois le chirurgien décidera de mettre un petit tube de drainage sortant à travers la peau pour éviter toute collection autour de l'implant mammaire. Ce drainage sera retiré après un ou deux jours.
Augmentation par lipofilling
Cette technique consiste en un prélèvement de cellules graisseuses d'une autre partie du corps, leur traitement pour les isoler des liquides environnants puis leur réinjection dans la poitrine, juste sous la peau. L’avantage principal de cette technique est l’absence de recours à un corps étranger, alors qu’aucun rejet ne peut se produire. Malheureusement, toutes les cellules ne survivent pas la procédure et seulement 40 à 60% des cellules environ s’implanteront.
Les cellules qui ont survécu après six mois resteront en place pour la vie. L'inconvénient est que seule une quantité limitée de cellules peut être injectée à chaque fois. Le maximum est de 100-150cc. Seules de petites cicatrices sont laissés là où la graisse a été récoltée, et les cicatrices d’injection sont pratiquement invisibles. Bien que la technique ne soit pas très compliquée, elle prend beaucoup de temps.
La patiente idéale pour ce type d’intervention est une jeune femme présentant des excès de graisse au niveau du ventre ou des hanches, qui a de petits seins et ne souhaite qu’une modeste augmentation du volume de sa poitrine.
Plus d'informations peuvent être trouvées sur www.lipofilling.com
Augmentation mammaire composite
L'implant mammaire est probablement le dispositif le plus important jamais développé dans le domaine de la chirurgie plastique et reconstructive. Malgré plus de 50 ans de progrès technologiques, le taux de révision des prothèses mammaires reste élevé: 24% à 4 ans et 36% à 10 ans. Beaucoup de révisions sont effectuées pour des problèmes liés aux tissus mous et non à un problème concernant la prothèse en soi. Les problèmes de tissus mous comprennent la capsulite rétractile et l’atrophie chronique des tissus recouvrant la prothèse, permettant dans certains cas de deviner la prothèse. Nous appelons cela « soft tissue failure ». Dit de manière simple, l'un des principaux inconvénients des prothèses mammaires est leur apparence artificielle lorsque le volume des tissus mous du sein est insuffisant par rapport au volume de l’implant.
Les premiers essais du lipofilling étaient focalisés sur l'augmentation du volume pur, mais il y a une limite naturelle à la projection obtenue avec de la graisse seule, en raison de sa nature non rigide. Faire l'analogie de la projection en utilisant uniquement de la graisse avec une «montagnes de sable", revient à élargir l’empreinte du sein, souvent au-delà de ce que l’on souhaite.
Au cours des 5 dernières années, nous avons utilisé avec succès la combinaison d'un implant classique et l’augmentation simultanée des tissus mous de recouvrement par du lipofilling - un concept que nous définissons comme une augmentation mammaire composite. En intégrant les deux modalités, on peut d’une part obtenir la projection d'un implant classique et d’autre part l'aspect et le toucher naturels d'une bonne couverture adipeuse.
La technique est simple: l'implant est placé dans le plan pré-musculaire, ce qui évite les déplacements post-opératoires de la prothèse lors des mouvements des bras. L’autre avantage est que ce positionnement de la prothèse est beaucoup moins douloureux que l’emplacement rétro-musculaire. Le lipofilling permet principalement de couvrir le bord supérieur de l'implant pour augmenter l’épaisseur des tissus mous au-dessus de la prothèse. La graisse peut également être ajoutée aux autres quadrants du sein pour augmenter le rapport entre les tissus mous et l’implant. Des implants plus petits avec une couverture plus épaisse de tissus mous permettront de diminuer le risque de complications à long terme.
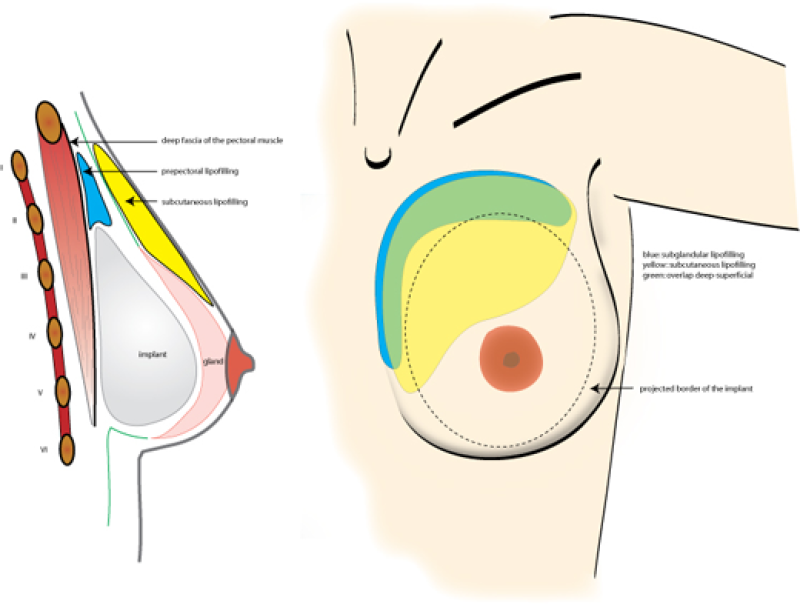
Figure 4. Vue frontale et latérale d’une augmentation mammaire composite. Le lipofilling profond, en regard du muscle (en bleu) et le lipofilling sous-cutané (en jaune) sont principalement réalisés à la partie supérieure et interne de la poitrine pour couvrir le bord de l'implant et permettre d’obtenir un aspect naturel du décolleté. |
Augmentation par technique microchirurgicale
Notre expérience dans le domaine de la reconstruction du sein nous permet d'utiliser les tissus des fesses, de l’intérieur des cuisses ou de l'abdomen pour augmenter le volume de la poitrine. Une explication détaillée de ces techniques est décrite dans la section de la reconstruction mammaire. En résumé, la peau et la graisse de l'abdomen, des fesses ou de l'intérieur des cuisses peuvent être prélevés, après avoir été détachés de leur apport sanguin. Ces tissus sont ensuite raccordés à des vaisseaux sanguins adjacents au sein, pour leur permettre de survivre par cette nouvelle vascularisation.
Le principal inconvénient de ce type d’intervention est qu’il s’agit d’une opération longue et difficile qui laisse une cicatrice importante du site donneur. En revanche, l’avantage est qu’une seule intervention permet de fournir suffisamment de tissus pour augmenter la taille des deux de 300 à 800 cc. Comme les tissus proviennent de votre corps, aucun rejet immunitaire n’est possible. Par ailleurs les tissus survivront tout au long de votre vie.
La patiente idéale pour cette approche serait une femme qui verrait l'abdominoplastie nécessaire au prélèvement des tissus comme un avantage supplémentaire. Ce qui pourrait être le cas en particulier après des grossesses multiples, une perte de poids ou en arrivant à un âge mûr, suite au relâchement de la peau du ventre.
Augmentation par expansion externe
Cette technique a été très populaire il y a quelques années. Un expanseur externe permet une aspiration depuis l'extérieur du sein pour obtenir une augmentation de la taille. Les résultats s’étant avérés imprévisibles et de courte durée, la technique est tombée en désuétude. Elle n’est actuellement que rarement utilisée.
L'augmentation mammaire combinée à une mastopexie
Les détails d'une mastopexie (lifting des seins) ont déjà été discutés. L’intervention combinée permet de corriger la position de l’aréole, alors que l'implant sera inséré au travers la cicatrice verticale de la mastopexie.
Combiner une augmentation mammaire et une mastopexie est la solution idéale pour corriger l'affaissement d’une petite poitrine, mais ce n’est pas aussi simple qu'il y paraît. Cette intervention est beaucoup plus exigeante techniquement que chacune des deux interventions considérée séparément. Il est ainsi parfois difficile d'obtenir une forme satisfaisante et la symétrie entre les seins. Il y a aussi le problème des cicatrices additionnelles verticales et autour du mamelon.
Exemples
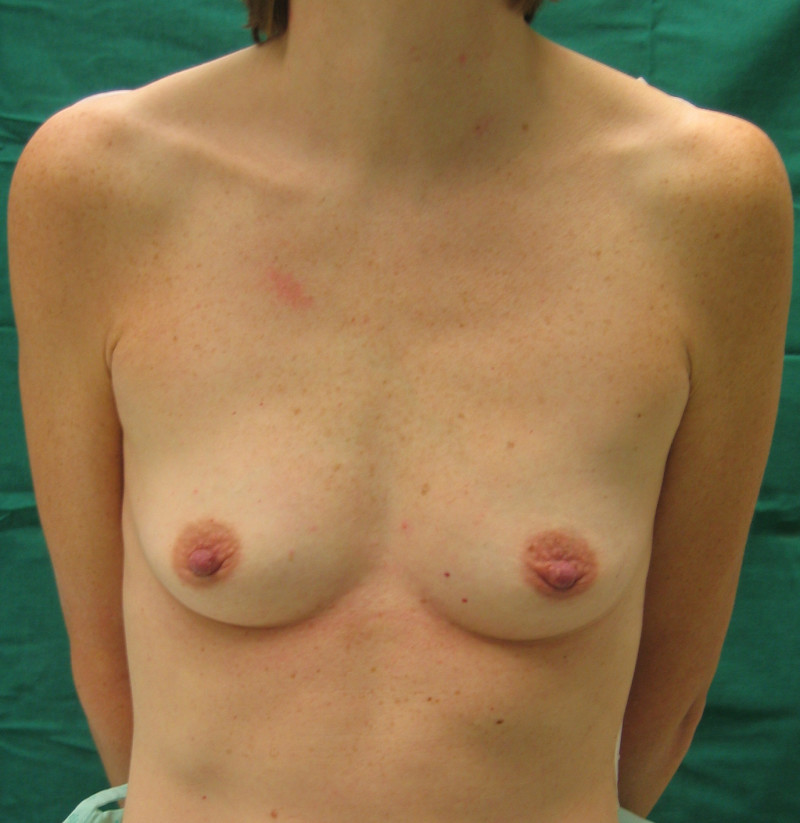
Fig. 5a

Fig. 5b
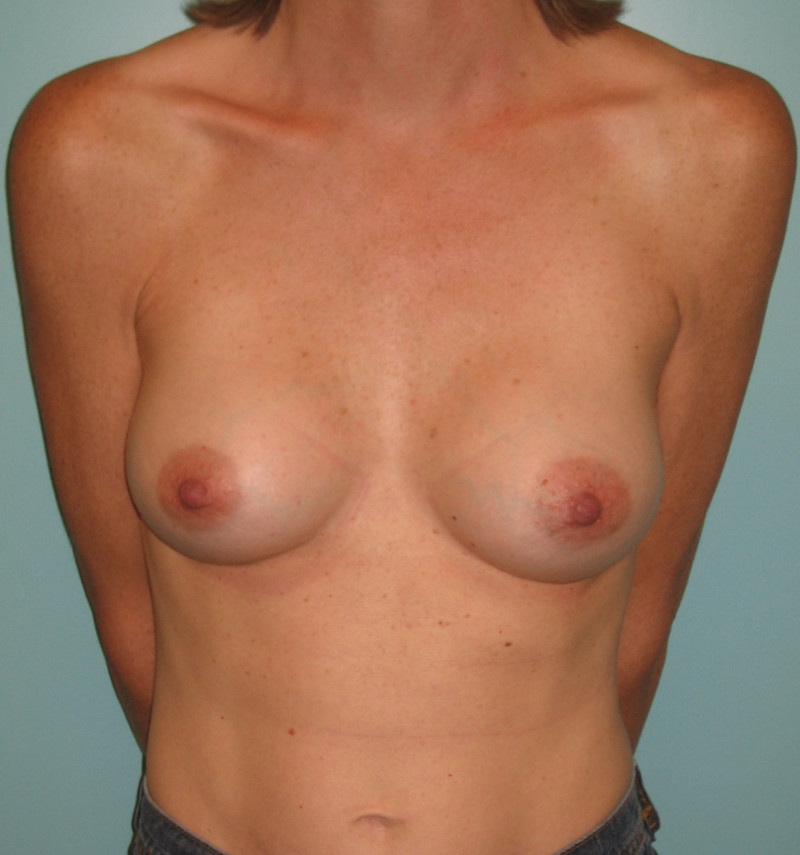
Fig. 5c

Fig. 5d
Fig 5 : Photos pré-opératoire (a) et post-opératoires (b,c,d) d’une augmentation mammaire par prothèses anatomiques de 280cc en gel cohésif de silicone placées en arrière du muscle pectoral. |
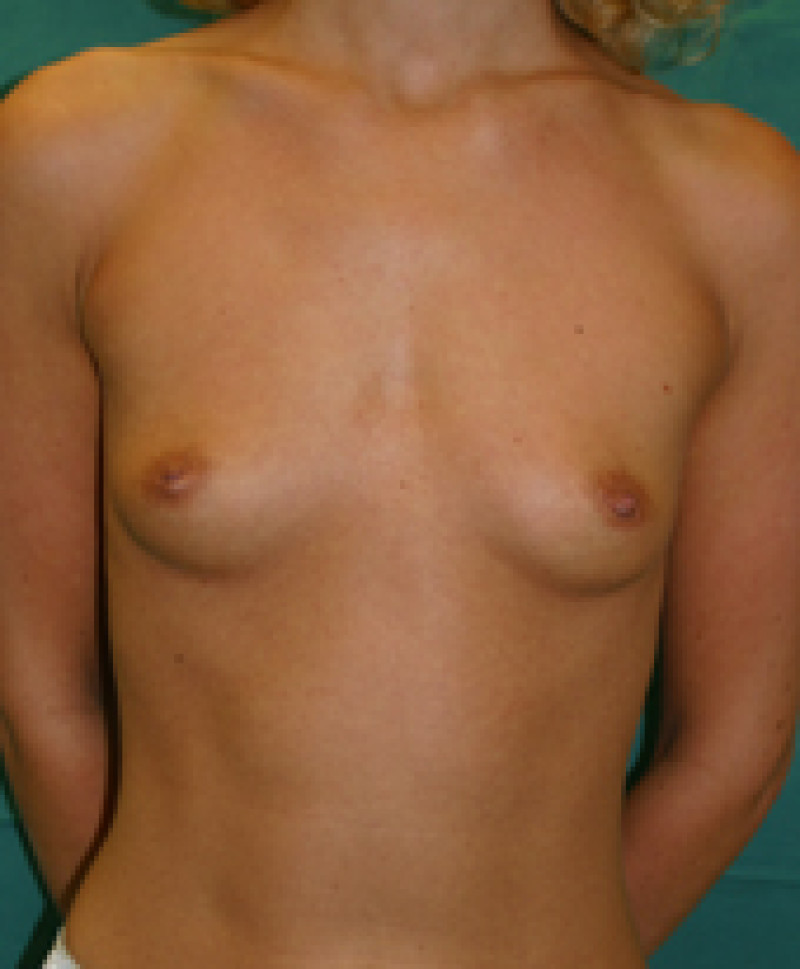
Fig. 6a

Fig. 6b
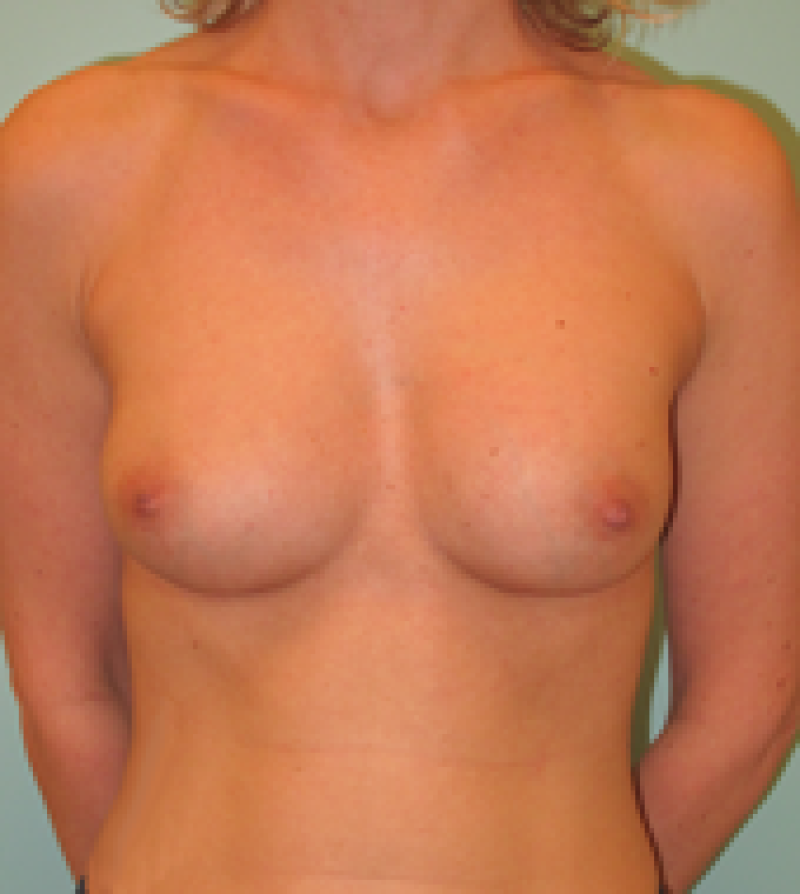
Fig. 6c

Fig. 6d
Figure 6: Photos pré-opératoire (a) et post-opératoires (b,c,d) d’une augmentation mammaire par prothèses placées en avant du muscle pectoral |
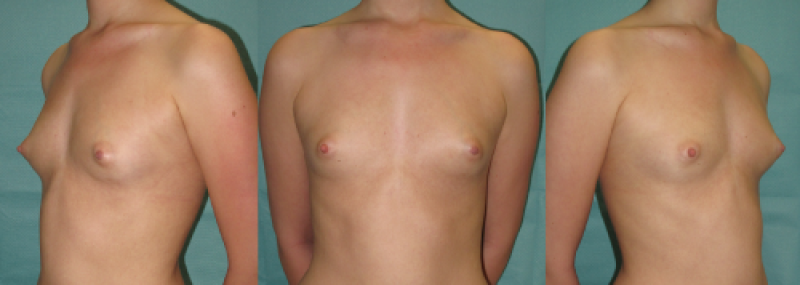
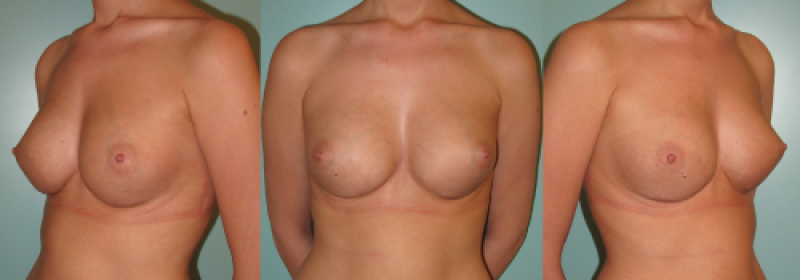
Figure 7: Photos pré-opératoires (au-dessus) et post-opératoires (en-dessous) d’une augmentation mammaire composite, qui combine l’utilisation de prothèses et de lipofilling |
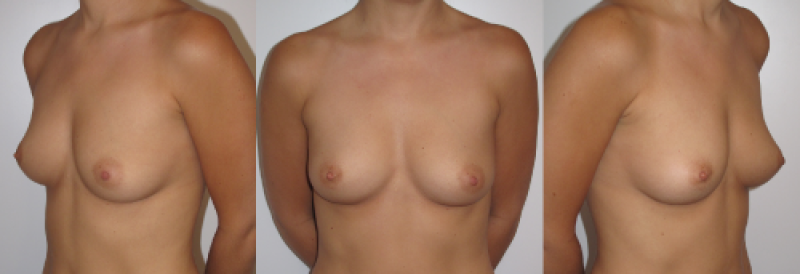

Figure 8: Photos pré-opératoires (au-dessus) et post-opératoires (en-dessous) d’une autre augmentation mammaire composite, qui combine l’utilisation de prothèses et de lipofilling. |
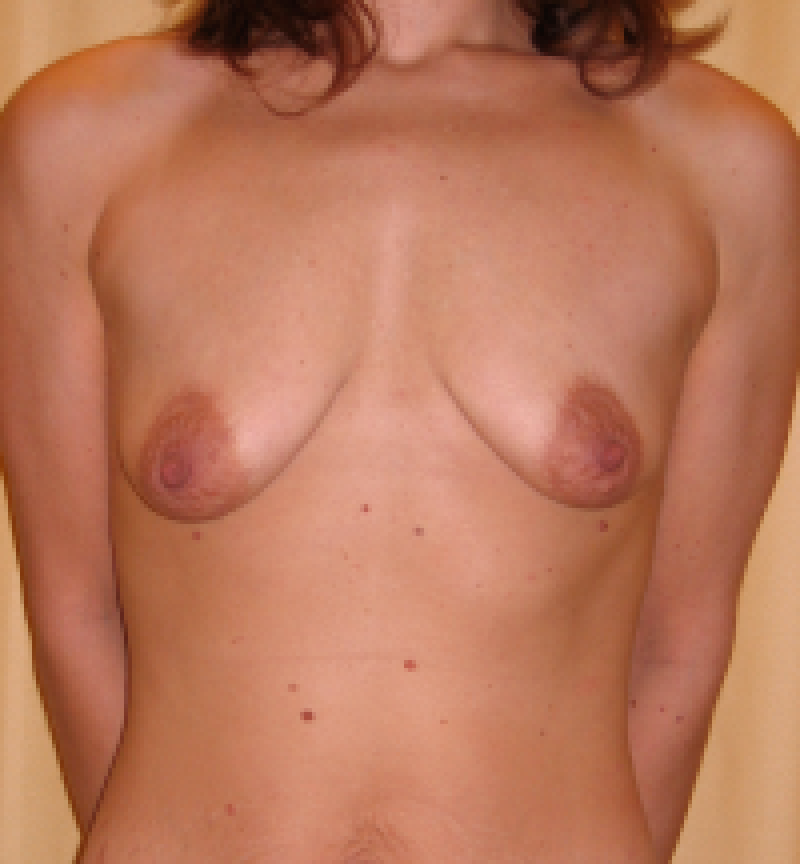
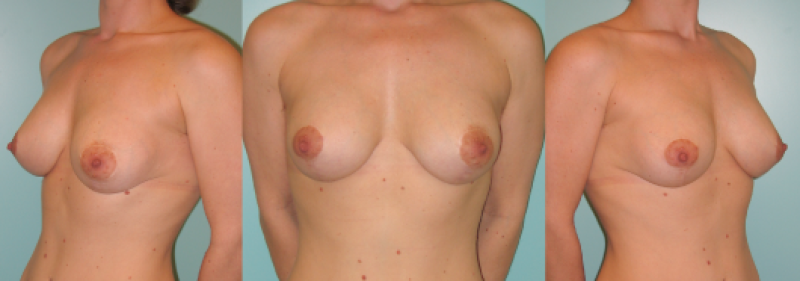
Figure 9: Photos pré-opératoire (au-dessus) et post-opératoires (en-dessous) d’une augmentation mammaire combinée à une mastopexie. |


Figure 10: Photos pré-opératoires (au-dessus) et post-opératoires (en-dessous) d’une autre augmentation mammaire combinée à une mastopexie |
À quoi s’attendre après la chirurgie
Il y a habituellement un pansement sur les cicatrices. Des drains peuvent aussi avoir été mis en place – il s’agit de petits tubes qui sortent à travers la peau pour évacuer tout excès de liquide en contact avec les prothèses. Un bandage autour de la poitrine permettra de maintenir les implants en place. Après ablation du bandage, un soutien-gorge de sport bien ajusté devrait être utilisé.
Les complications normales de la chirurgie comprennent les ecchymoses et la tuméfaction. Il peut y avoir des altérations de la sensibilité de la peau de la poitrine et/ou de l’aréole. Ces altérations sont généralement temporaires. Des douleurs sont à prévoir comme après toute intervention chirurgicale, elles peuvent être traités par des antalgiques simples. Si les implants ont été placés sous le muscle, on vous recommandera de ne pas bouger les bras dans certaines positions pour les quelques premiers jours postopératoires.
Durée du séjour
Suite à une augmentation mammaire par implants seuls ou combinés à du lipofilling, vous pouvez habituellement rentrer à la maison le jour même ou le lendemain de l’intervention. Si vous bénéficiez d’une augmentation mammaire microchirurgicale, il faudra vous attendre à rester à l'hôpital pendant trois à cinq jours.
Après la sortie
Si la plaie a été couverte par des steristrips, ces derniers peuvent être retirés par lavage après 1 semaine. Selon le type de fermeture de la peau, des conseils supplémentaires peuvent vous être donnés par votre chirurgien.
Comme mentionné précédemment, vous aurez besoin de porter un soutien adéquat, ce qui peut être obtenu par un soutien-gorge de sport. Un soutien-gorge classique à armatures peut être porté après les deux premiers mois. Les efforts intenses et le sport doivent être évités pour au moins deux semaines et il est préférable de ne pas dormir sur le ventre pendant les 8 premières semaines.
Une à quatre semaines d’arrêt de travail sont nécessaires, mais les tâches ménagères quotidiennes peuvent être reprises après quelques jours.
Les altérations de la sensibilité ressenties immédiatement après l'opération disparaitront avec le temps. Le processus sera plus long si les implants sont volumineux. Les altérations de la sensibilité ne sont que rarement permanentes.
La capacité d’allaitement n’est pas affectée par les implants mammaires.
Complications possibles
Précoces
Saignement
Infection
Retard de cicatrisation
Irritation de la peau
Tardives
Altération sensitive persistante
Asymétrie
Insatisfaction par rapport au volume
Hypertrophie cicatricielle (épaississement des cicatrices)
Douleurs persistantes
Capsulite contractile
Déplacement, rupture, fuite de l’implant ou implant de plus en plus palpablePersistent sensory disturbance
Il n'y a pas de lien avéré entre les implants mammaires et les maladies systémiques. De nombreuses suspicions sont apparues dans la presse, mais aucune n'a pu être formellement liée aux prothèses.
Derniers aspects
Il s’agit d’une intervention à visée purement cosmétique que votre assurance maladie ne financera pas. Tous les frais médicaux et les honoraires sont pris en charge par la patiente. Les coûts varient de cas en cas et un devis sera établi préalablement par votre chirurgien.
En savoir plus (liens)
En savoir plus sur la sécurité des implants mammaires en gel de silicone
En savoir plus sur les complications des implants mammaires
En savoir plus sur les questions à poser à votre médecin
En savoir plus sur les choses à considérer avant une augmentation mammaire par prothèses
C. Réduction mammaire
Description du problème
La planification chirurgicale dépend du type d'hypertrophie mammaire
Type 1:
L'augmentation de volume concerne principalement le centre et la partie supérieure du sein. La gravité tire les tissus vers le bas, c’est donc la distance entre le mamelon et la clavicule qui augmente fortement alors que la courbe inférieure du sein ne s’étire que légèrement.
Type 2:
La glande s’est surdéveloppée à la partie inférieure du sein. L’étirement de la peau se produit surtout en-dessous du mamelon, de sorte que c’est la distance entre le mamelon et le pli sous-mammaire qui augmente.
Type 3:
Combinaison des deux types précédents, dans laquelle les deux distances augmentent significativement.
Dessin 1: Type I
Dessin 2: Type II
Dessin 3: Type III
Dessins 1,2,3 : Les différents types d’hypertrophie mammaire |
Objectifs de la chirurgie
Le problème résulte d'un excès combiné de peau et de tissus mammaires. La chirurgie permet donc de réduire le volume et de redraper la peau pour obtenir une forme agréable. Ce faisant, le mamelon est repositionné et la taille de l'aréole réduite le cas échéant.
Aspects techniques de la chirurgie
Il y a eu des progrès considérables dans les techniques chirurgicales de réduction mammaire au cours des 50 dernières années. Au début, la réduction de volume était l'objectif principal. Les techniques ont ensuite été affinées pour obtenir en plus une forme agréable. Les avancées plus récentes nous permettent d'atteindre les objectifs précités tout en minimisant l'étendue de la cicatrisation. Une importance particulière est accordée au maintien de la circulation du sang et de la sensibilité de la plaque aréolo-mamelonnaire.
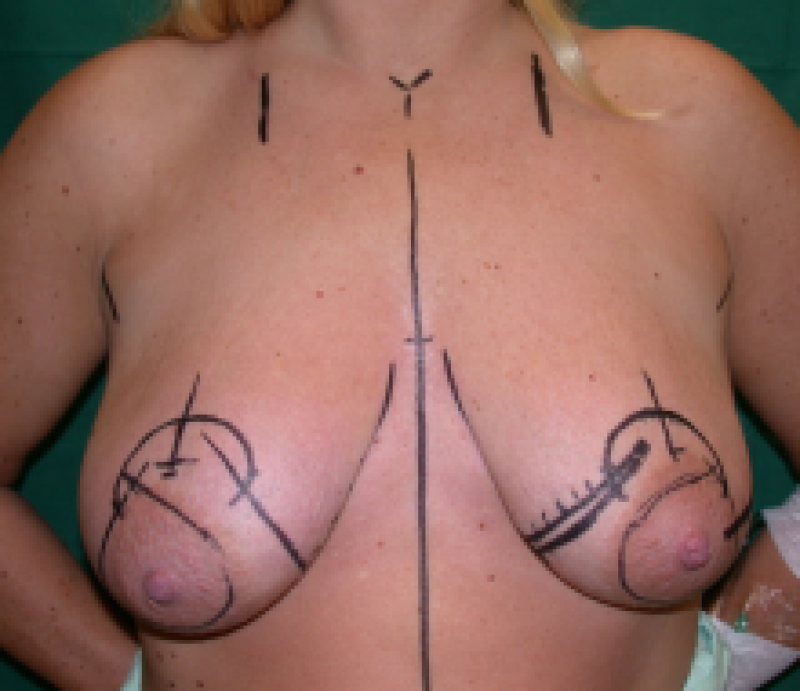
Avant l'opération, le chirurgien dessine un certain nombre de traits compliqués sur la poitrine de la patiente. Il est important de réaliser ces marquages alors que la patiente est debout puisque l’aspect change lorsque la patiente est couchée pour la chirurgie. Les mesures permettent de prévoir la quantité de tissus qui va être retirée et la nouvelle position du mamelon. Il est difficile de prévoir la forme spécifique du sein que l’on obtiendra, mais une taille approximative peut être décidée suite à la consultation avec votre chirurgien. Habituellement, un bonnet C est considéré comme le meilleur équilibre entre la taille du sein et le volume de la poitrine, mais cette taille peut être adaptée en fonction des préférences de la patiente.
La procédure comporte trois aspects principaux. Un 'pédicule' tissulaire est conçu pour maintenir le flux sanguin et la sensibilité du mamelon. La peau et les tissus excédentaires sont ensuite retirés, puis la poitrine est reconstituée pour obtenir une jolie forme et refermée. Un certain nombre d’alternatives existent pour chacune de ces étapes.
L'irrigation sanguine de l’aréole peut être maintenue par des « pédicules » provenant de directions différentes et conçus selon des épaisseurs différentes.
De même, le tissu mammaire peut être retiré principalement à la partie supérieure, inférieure, ou latérale du sein. Après avoir retiré une tranche de tissus mammaires, ramener les tissus restants ensemble permet d’obtenir un cône glandulaire de forme agréable.
L'excès de peau peut être retiré de la même manière que lors d’une mastopexie (lifting des seins). Il y aura donc une cicatrice autour de l'aréole et une autre s’étendant verticalement vers le bas. Pour les techniques dites de «réduction par cicatrice verticale», ce sont les seules cicatrices cutanées. Cela dit, une cicatrice supplémentaire dans le pli sous le sein est habituellement nécessaire pour obtenir une forme de sein idéale. Dans l'ensemble, on peut dire qu’il existe donc deux techniques couramment employées.
La réduction par cicatrice verticale (de Lassus et Lejour)
Le mamelon et l'aréole restent vascularisés par la partie supérieure du sein. Une tranche de tissus est retirée à la partie inférieure du sein, et les cicatrices cutanées sont limitées au contour de l’aréole et à une verticale partant du bas de l’aréole pour atteindre le pli sous le sein. Le principal avantage de cette technique est une rançon cicatricielle limitée. Les inconvénients sont que le flux sanguin vers le mamelon et la sensibilité peuvent être réduits. La peau est redrapée dans le sens horizontal uniquement à la partie inférieure du sein. L'excès de peau le long de la ligne verticale peut ainsi permettre à l'affaissement de la glande de récidiver. Les patientes pouvant bénéficier de cette procédure doivent donc être soigneusement sélectionnées.
Dessin 4a
Dessin 4b
Dessin 4c
Dessin 4d
Dessin 4e
Dessin 4f
Dessin 4g
Dessin 4h
Dessins 4: La réduction par cicatrice verticale: (a) marquage préopératoire; (b) incision autour de l’aréole et libération de cette dernière ; un pédicule cutané et une fine couche de glande sont préservés pour la vascularisation; (c, d) une tranche de tissus sous le mamelon est ensuite retirée pour la réduction; (e, f) l’aréole est déplacée vers le haut par pliage des tissus supérieurs sur eux-mêmes; (g) Fermeture des tissus mammaires restants; (h) la peau est recousue en créant délibérément des replis pour raccourcir la cicatrice finale sous le sein |
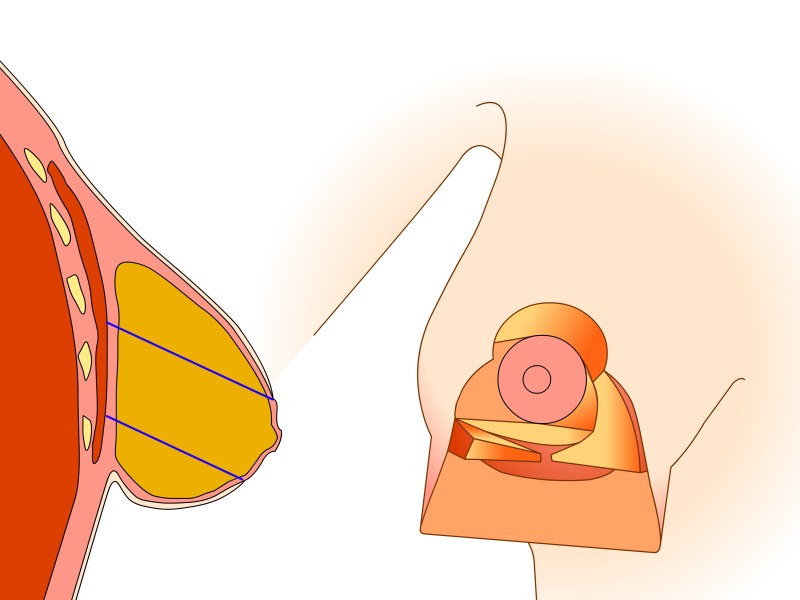
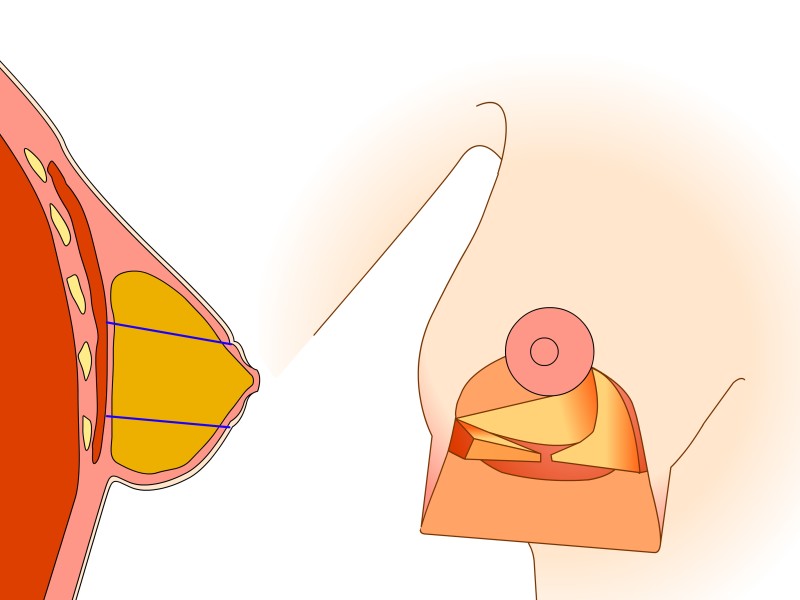
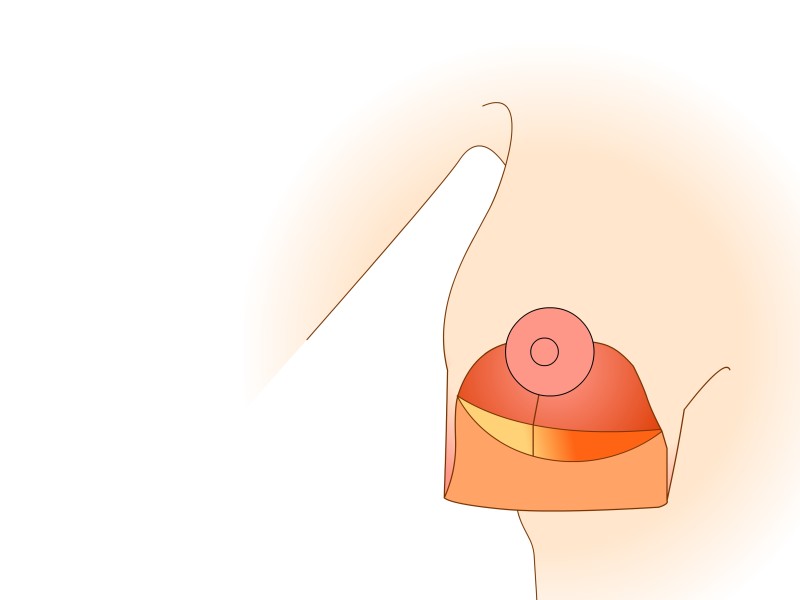
Technique basée sur les perforantes (de Blondeel)
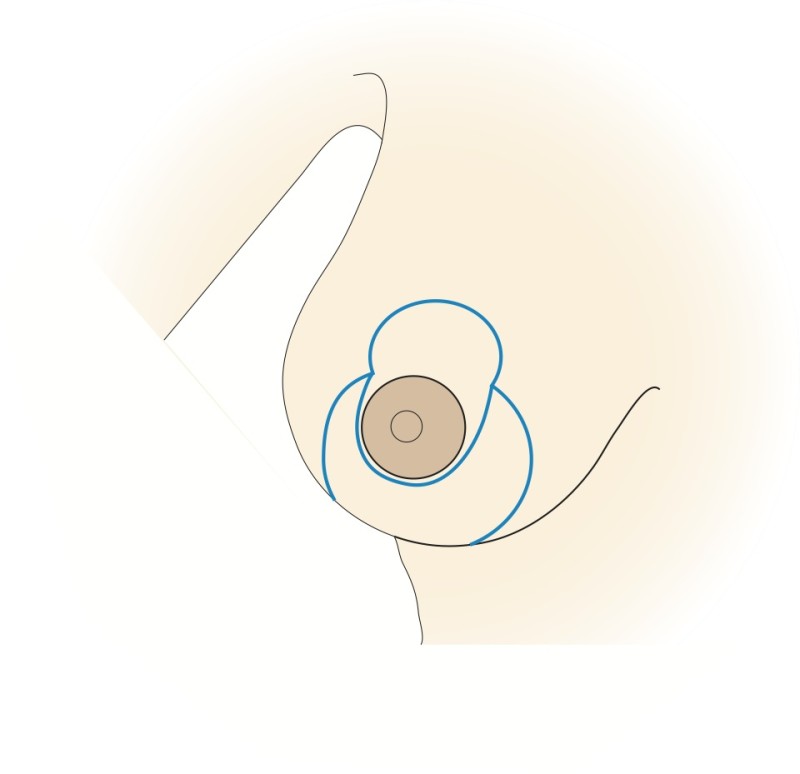
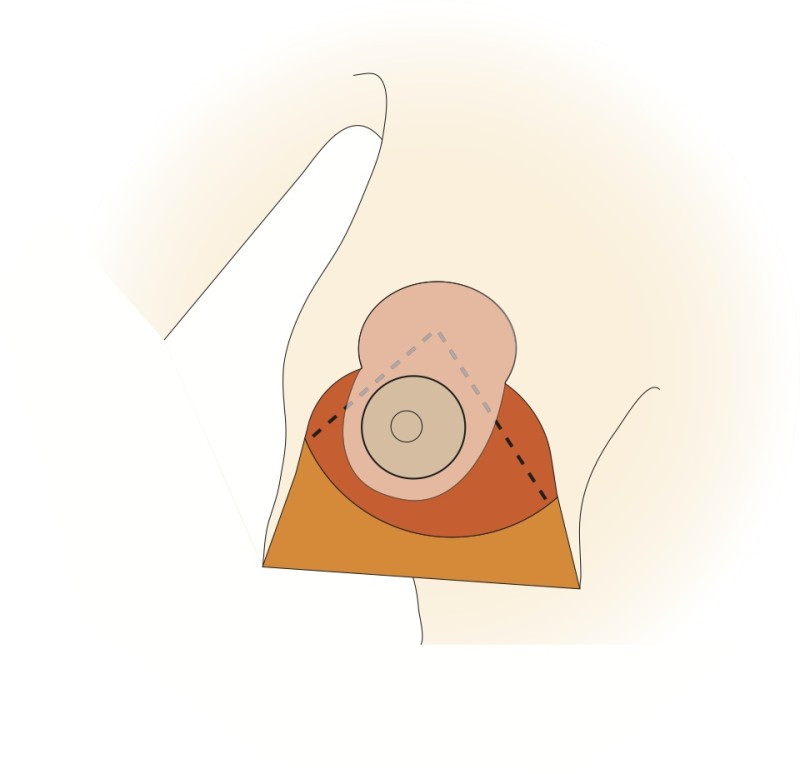
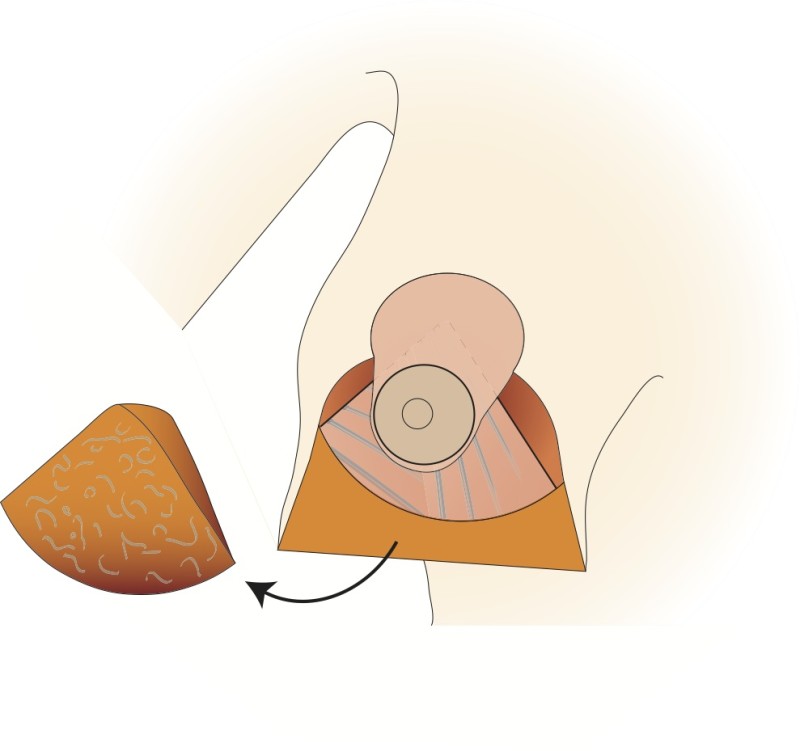
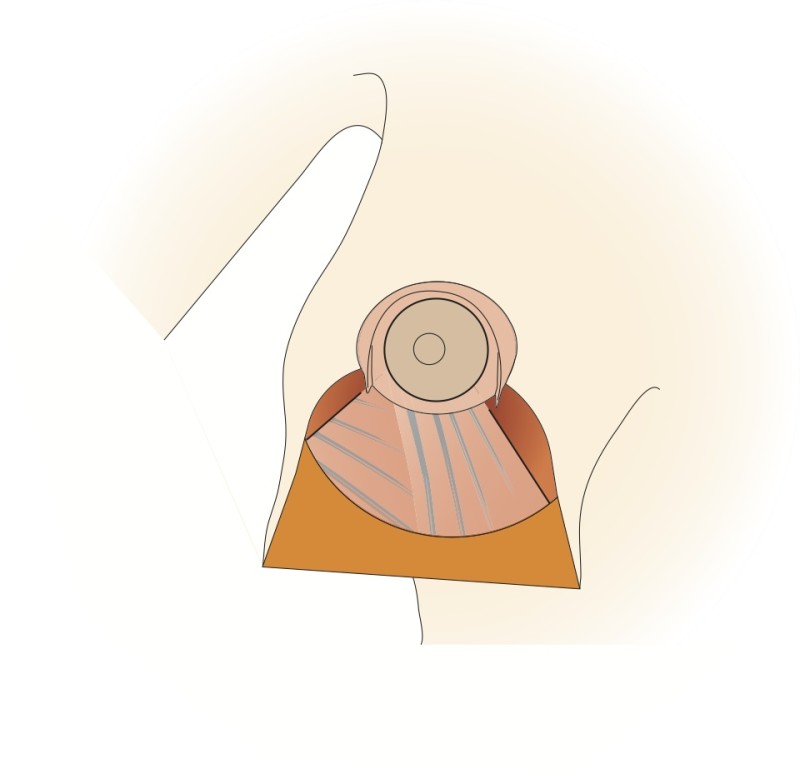
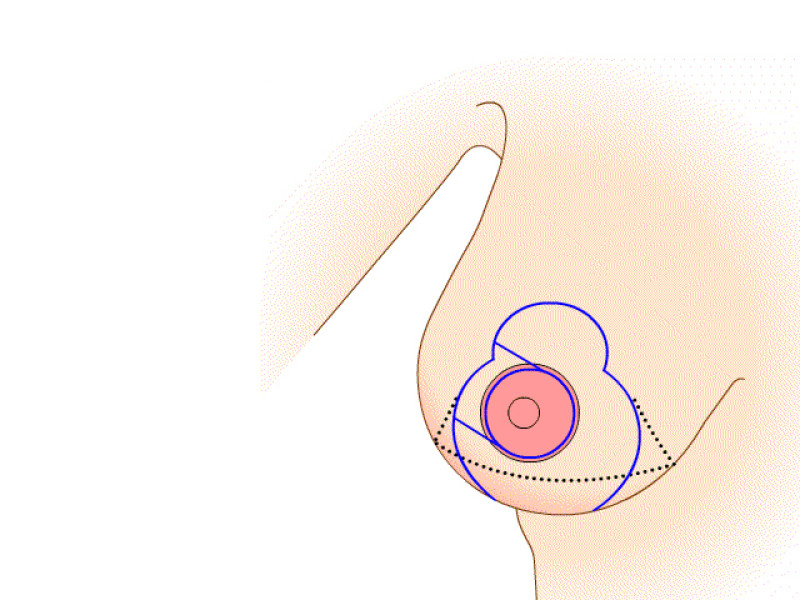
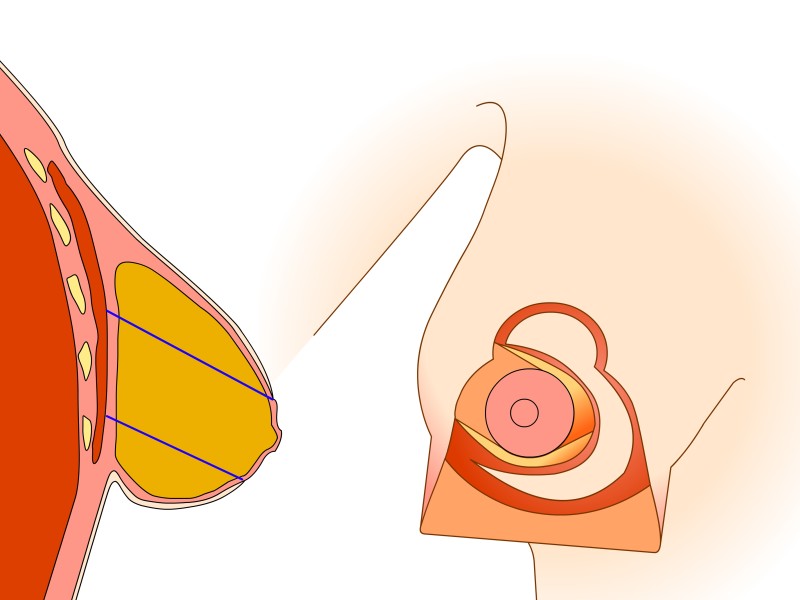
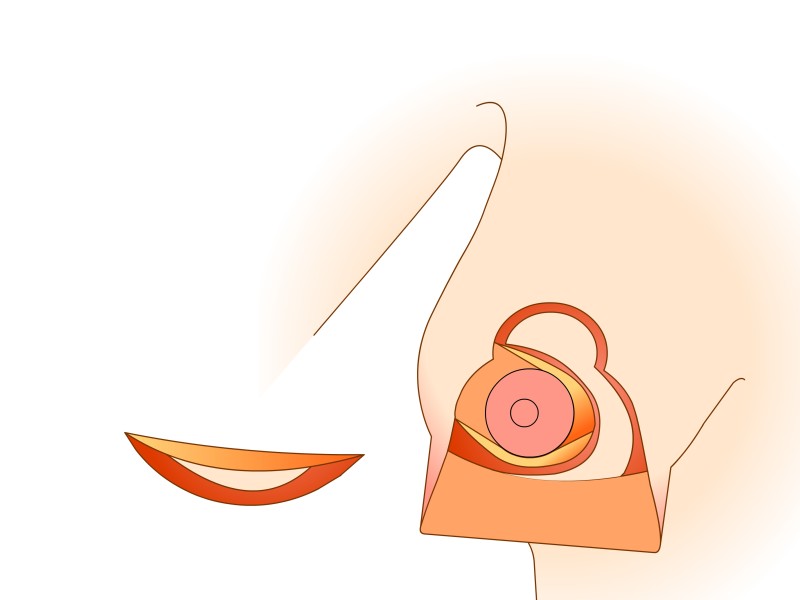
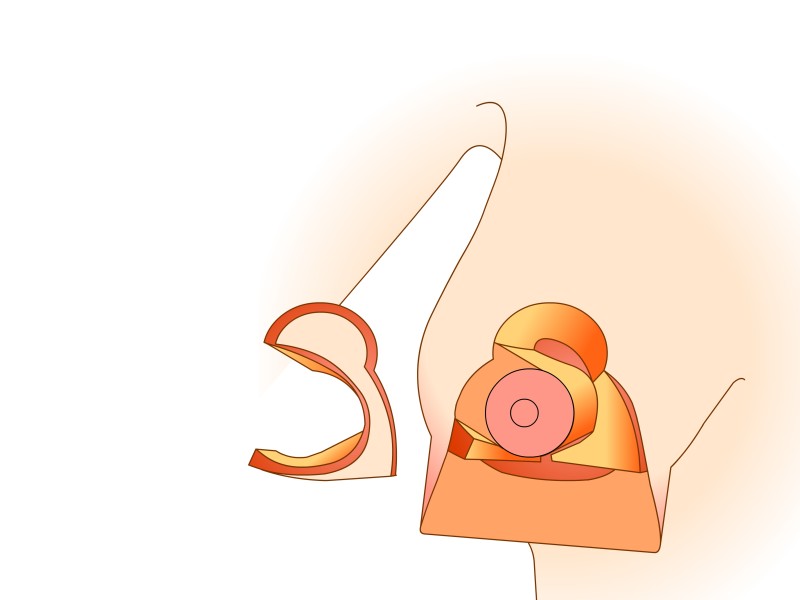
Le mamelon et l'aréole restent vascularisés par les vaisseaux «perforants» qui passent au travers du muscle grand pectoral par le bas. Cette technique prend également en considération les nerfs sensitifs du mamelon qui peuvent ainsi être conservés dans la plupart des cas. Le tissu est principalement retiré en-dessous et au-dessus du mamelon. Afin de réduire au mieux l’excès de peau à la partie inférieure du sein, une cicatrice supplémentaire de longueur variable est nécessaire dans le pli sous le sein. Les principaux avantages de cette modification résident dans le maintien de l’importante vascularisation et innervation de l’aréole et dans la forme naturelle de la poitrine et de l'aréole obtenues après la chirurgie.
Dessin 5a
Dessin 5b
Dessin 5c
Dessin 5d
Dessin 5e
Dessin 5f
Dessin 5g
Dessin 5h
Dessins 5: La réduction basée sur les perforantes:(a) marquage préopératoire ; (b) la peau est libérée puis excisée en préservant l'approvisionnement en sang de l’aréole ; (c) la partie inférieure et horizontale de la glande est excisée; (d) la partie verticale est excisée en emportant la glande mammaire sous-jacente en-dessous, en interne et au-dessus de la plaque aréolo-mamelonnaire; (e, f) la colonne de tissu attachée à l’aréole est basculée vers le haut; (g) le tissu glandulaire restant est suturé; (h) la peau est fermée avec une cicatrice en «ancre» de bateau ou en forme de T inversé. |
À quoi s’attendre après la chirurgie
Il y aura un pansement sur les plaies de chaque sein. Parfois un bandage élastique ou un soutien-gorge spécial peuvent être utilisés pour soutenir la poitrine. Il y aura souvent des drains au travers de la peau adjacente pour évacuer tout excès de liquide qui pourrait s’accumuler après la chirurgie. Ces drains peuvent être retirés entre 24 et 48 heures après l’intervention.
Il est normal de voir ce qui suit après la chirurgie:
Ecchymoses, principalement autour de l'aréole, mais les hématomes peuvent s’étendre sur la poitrine. Une certaine tuméfaction de la poitrine a souvent lieu. Ca s’aggrave au cours des premiers jours, puis se résout ensuite progressivement.
Perte temporaire de la sensibilité du mamelon, de l'aréole et/ou de la peau environnante. Ce problème est habituel et peut prendre des semaines ou des mois pour se résoudre complètement, selon le type d’intervention réalisé. Il y aura aussi quelques douleurs suite à l'opération. Les douleurs initiales s’estompent, mais alors que les cicatrices évoluent, il peut y avoir des douleurs sous forme de piqûres occasionnelles au cours des mois suivants.
Exemples
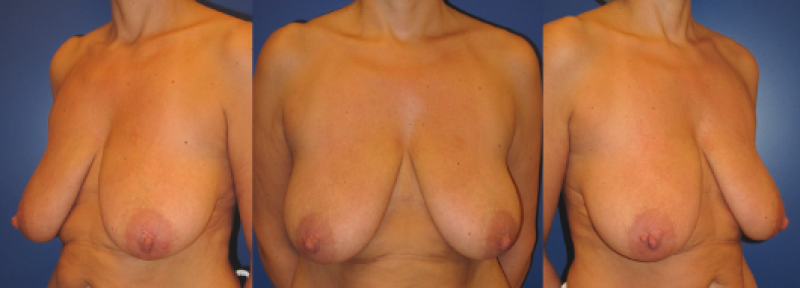
Photos 6 : Photos pré-opératoires (au-dessus) et post-opératoires (en-dessous) d’une hypertrophie mammaire à prédominance de type III qui a bénéficié d’une réduction mammaire selon Blondeel. |
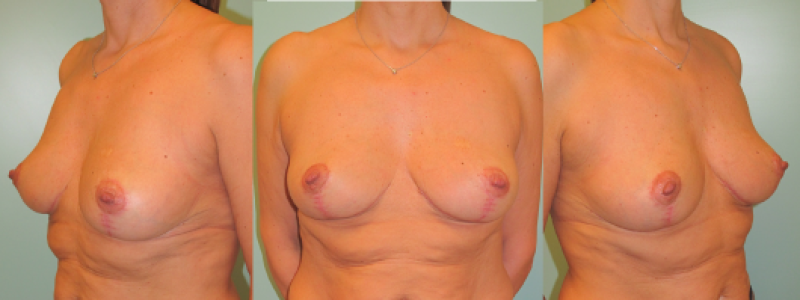
Photos 7: Photos pré-opératoire (au-dessus) et 11 ans post-opératoires (en-dessous) d’une hypertrophie mammaire à prédominance de type I qui a bénéficié d’une réduction mammaire selon Blondeel. |
Durée du séjour
L'opération dure entre 1,5 et 2,5 heures et la durée du séjour à l'hôpital est de 24 à 48 heures. La quantité de fluide sortant par les drains détermine habituellement cette durée de séjour. Une fois que la quantité drainée est minimale, les drains peuvent être retirés et la patiente peut rentrer à domicile
Soins post-opératoires
Si les plaies ont été recouvertes par de la colle de protection, les pansements peuvent être retirés pour permettre la douche dès le lendemain. Dans le cas contraire, les plaies doivent rester sèches et propres pendant une plus longue période.
Un bandage élastique peut être remplacé par un soutien-gorge de type brassière de sport au moment de quitter l'hôpital. Les préférences des chirurgiens quant au soutien varient, votre chirurgien vous conseillera donc en conséquence. Habituellement, on vous demandera de porter un soutien-gorge jour et nuit, pour un maximum de 4 semaines. Un soutien-gorge normal peut être porté à nouveau après trois mois.
Durant les 48 premières heures l'activité physique, en particulier les mouvements des bras, devrait être limitée à un minimum, mais après cela, la pleine mobilité est encouragée. Cependant, aucun effort important ou activité sportive ne doit être effectué pendant les 3 semaines suivant l'opération. Il est également recommandé de ne pas dormir sur le ventre pendant les 4 premières semaines. En fonction de votre activité professionnelle, 2 à 3 semaines doivent être prises pour se remettre totalement.
Complications possibles
Précoces:
Locales
Saignement
Infection
Problèmes de cicatrisation des plaies
Irritation de la peau
Nécrose du mamelon et/ou de l’aréole
Réouverture de cicatrice
Générales
Thrombose veineuse profonde
Embolie pulmonaire
Infection pulmonaire
Tardives
Perte de sensibilité du mamelon ou de la peau
Douleurs lancinantes
Autres troubles sensitifs
Hypertrophie cicatricielle (épaississement)
Asymétrie
Insatisfaction du volume final
Changements ultérieurs de la forme du sein en relation avec la gravité et le vieillissement
Considerations financières
Bien que l'hypertrophie mammaire ne soit pas une maladie en soi, elle provoque souvent des symptômes désagréables et un handicap. En tant que tel, certains systèmes de santé, y compris ceux de la Belgique, de la Hollande du Royaume-Uni, de la France et de la Suisse vont financer une intervention de réduction mammaire après avoir examiné chaque cas selon les problèmes posés. Dans certains cas, toutefois, la totalité ou une partie des coûts devra être assurée par la patiente. La politique varie entre les différentes compagnies d’assurance et vous devriez vérifier la possibilité de remboursement auprès de votre fournisseur de soins. Soyez sûr d'avoir tout clairement documenté par écrit à la fois avec votre chirurgien et avec votre assurance.
L'expérience d'une patiente
J’ai décidé d’avoir une réduction mammaire non seulement à cause des douleurs dans mes épaules et de l'inflammation sous mes seins, mais aussi pour améliorer leur apparence. Mes seins ont augmenté rapidement de taille dès mon plus jeune âge et j’ai terminé avec un bonnet F et une inversion des mamelons.
Je gardais mes seins cachés depuis mon adolescence. Personne d'autre ne savait à quel point j’étais frustrée, gênée et le malaise que je me ressentais par rapport à ma poitrine. Mes seins semblaient définir qui j’étais, comment je fonctionnais émotionnellement, socialement et dans mes relations. Grâce à l'Internet, j’ai trouvé une solution.
Ma première rencontre avec un chirurgien plasticien a été le plus difficile. J’étais tellement nerveuse que j’ai dû lutter pour retenir mes larmes. Finalement, j’ai repris le contrôle et j’ai été en mesure d'avoir une discussion claire à propos de l'opération.
Au début, je ne voulais pas qu'on sache ce que je faisais, mais ensuite c’est devenu pratiquement nécessaire et tout le monde a été très compréhensif.
J’ai décidé avec mon chirurgien d’essayer d’obtenir un bonnet C. Avant la chirurgie, un marquage minutieux ont été fait sur mes seins. J’étais nerveuse à propos de l'anesthésie, mais j’ai vite dérivé au loin et me suis réveillée à la vision de mes seins.
Au début, j’avais peur, ils avaient une forme bizarre et des hématomes. La douleur était tout à fait tolérable, ce qui était un grand soulagement! J’ai ressenti un poids disparaître de mes épaules.
Lors de mes visites post-opératoires, mon chirurgien m'a rassuré sur le fait que tout s’était bien passé. Au cours des 6 mois suivants, mes seins ont repris forme et je suis très fière d'eux. Mes cicatrices guérissent bien. Le seul problème reste était mes mamelons inversés. Le chirurgien a suggéré que des piercings du mamelon aideraient cela et que c’était une procédure mineure sous anesthésie locale.
Je ne peux pas et ne vais pas cacher le fait que j’ai eu recours à la chirurgie plastique. Mes seins ont été corrigés et je suis si heureuse du résultat. Je me sens plus confiante. Si je avais su plus tôt ce que je sais maintenant, j’aurais agi plus rapidement. Je n’ai jamais regretté d’avoir subi une intervention chirurgicale.
Lecture complémentaire…
Les directives de la réduction mammaire fondées sur des preuves
D. Mastopexie
Description du problème
Le lifting du sein (la mastopexie) permet de corriger un affaissement (ou ptose) mammaire. Il existe trois variantes principales qui déterminent le type de chirurgie nécessaire.
Type 1:
La glande mammaire et le mamelon se déplacent tous deux vers le bas. La distance entre le mamelon et la clavicule augmente.
The breast tissue and nipple both move downwards. The distance from the nipple to the collarbone increases.
Type 2:
Le mamelon reste en position alors que la glande mammaire sous-jacente glisse vers le bas. Dans ce cas, c’est la distance entre le mamelon et le repli inférieur du sein qui augmente.
Type 3:
Combinaison des types 1 et 2.
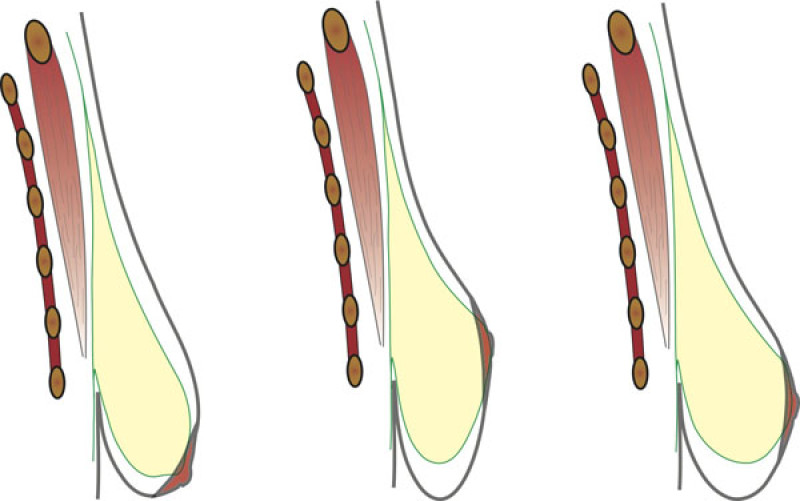
Figure 1: Les trois types de ptose mammaire |
Objectifs de la chirurgie
Un lifting du sein a pour but de remonter la peau et la glande mammaire, alors que le mamelon doit être replacé en position adéquate, si nécessaire.
Technique chirurgicale
Pour remonter la peau de la moitié inférieure du sein, des cicatrices doivent être faites à la fois horizontalement et verticalement. L’importance de l’affaissement mammaire dictera la longueur des cicatrices nécessaires à la correction. Plus l’excès de peau est grand, plus longues seront les cicatrices. Le mamelon et l'aréole peuvent également être repositionnés si nécessaire. Avant l'opération, le chirurgien va dessiner le sein pour planifier la quantité exacte de peau à enlever et pour déterminer s’il est nécessaire de repositionner le mamelon.
Ces repères aident à retirer la quantité précise de peau en trop pendant la chirurgie. La glande est ensuite remodelée. Le mamelon est repositionné vers le haut si nécessaire, mais il est rare qu’il doive être détaché de la glande sous-jacente, de sorte que la sensibilité et la vascularisation du mamelon sont préservées. Une fois que tout est correctement positionné, la peau est redrapée puis suturée. Le résultat chirurgical est vérifié grâce à une table chirurgicale spéciale qui bascule, puis toutes les améliorations nécessaires sont effectuées.
Selon la nature de l'affaissement mammaire, il existe plusieurs interventions chirurgicales différentes à disposition:
Mastopexie péri-aréolaire
Cette technique ne laisse qu’une cicatrice autour de l'aréole. C’est la rançon cicatricielle minimale pour une mastopexie. Le principal inconvénient de cette technique est l'aplatissement du sein et de l’aréole. Avec le temps, l’aréole s’élargit en un large disque plat. Cette technique ne peut être employée que pour de jeunes patientes avec une peau élastique et une ptose très modérée .
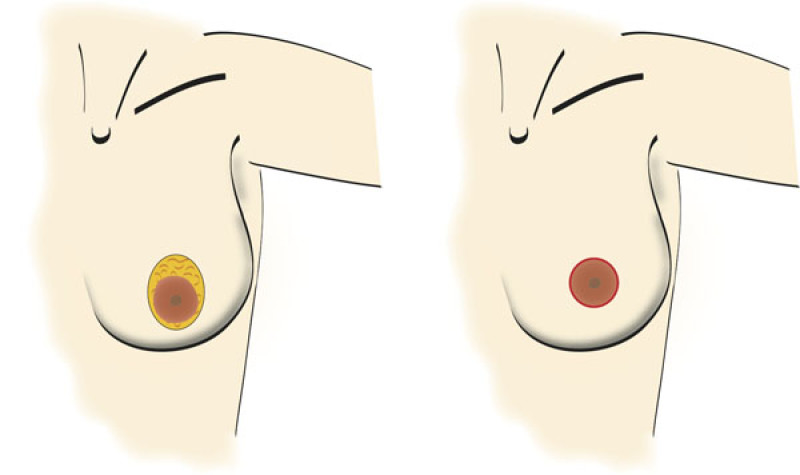
Figure 2: Une mastopexie péri-aréolaire |
Mastopexie verticale
Avec cette technique, la cicatrice tourne autour de l'aréole puis descend verticalement jusqu’à une distance variable du repli sous le sein. Cette technique est bien adaptée aux problèmes de type I, mais sera moins utile pour les autres types de ptose.
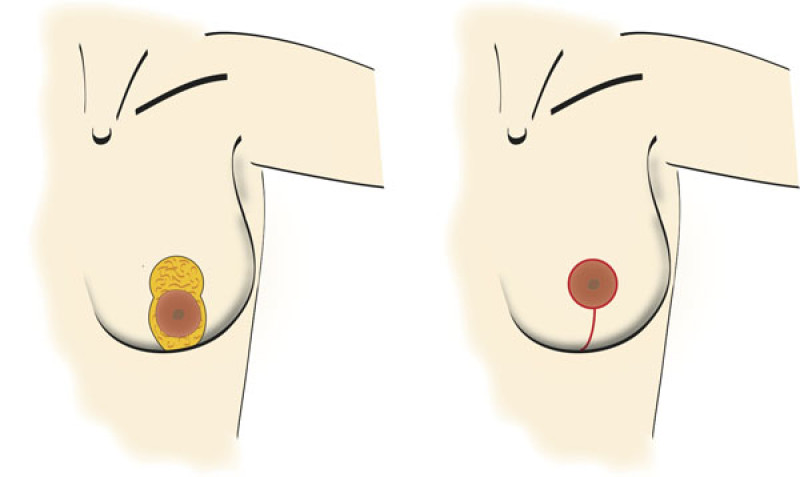
Figure 3: Avec la mastopexie verticale, l'excès de peau est uniquement retiré selon l’axe horizontal. |
Mastopexie en « T » inversé
Cette technique ajoute une cicatrice horizontale le long du repli sous le sein aux cicatrices verticale et péri-aréolaire, formant ainsi un « T » inversé (ou ancre de bateau).
Grâce à cela, on obtient la plus grande flexibilité dans la réduction de l'excès de peau. C’est pourquoi cette technique est bien adaptée aux ptoses de Type II et III et aux cas les plus graves. Bien que les cicatrices soient plus étendues, cette technique est nécessaire chez la plupart des patientes pour obtenir une amélioration optimale de la forme des seins. Toutes les cicatrices sont bien cachées par un soutien-gorge ou un bikini.
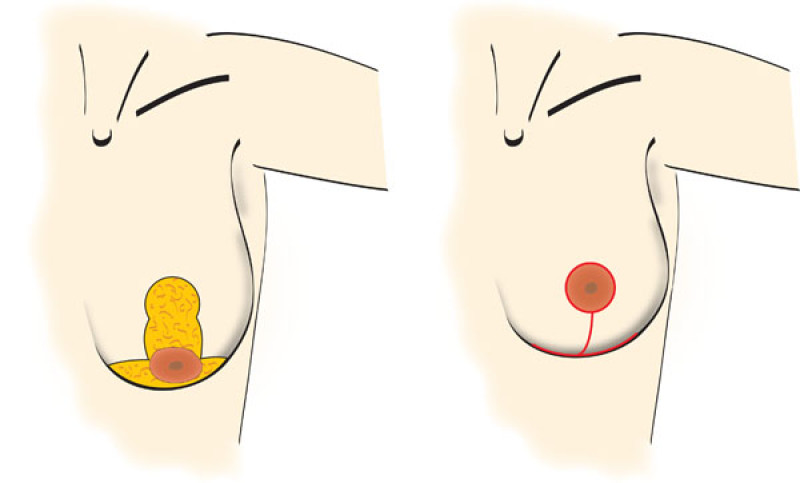
Figure 4: Mastopexie en « T » inversé: la peau en excès est éliminée à la fois selon l’axe horizontal et l’axe vertical. |
À quoi s'attendre après la chirurgie
Après la chirurgie, il y aura des pansements secs sur les cicatrices. Si la colle à peau a été utilisée lors de la fermeture des plaies, les pansements peuvent être retirés pour permettre la douche dès le lendemain. Dans le cas contraire, les plaies doivent rester au sec plus longtemps. Selon l'ampleur de l'opération, un drain passant à-travers la peau peut être nécessaire, mais il peut habituellement être retiré dans les 24 heures. Un bandage de soutien couvrira les seins au sortir de l’opération. Ce dernier pourra être remplacé par un soutien-gorge médical ou par un soutien-gorge de sport.
Les choses normales qui peuvent survenir après l’intervention comprennent:
Des ecchymoses, surtout autour des cicatrices
Une disparition temporaire de la sensibilité
Un gonflement, qui augmente au cours des deux premiers jours, puis diminue progressivement
Des douleurs modérées sont attendues, raison pour laquelle une analgésie est prescrite
Exemples
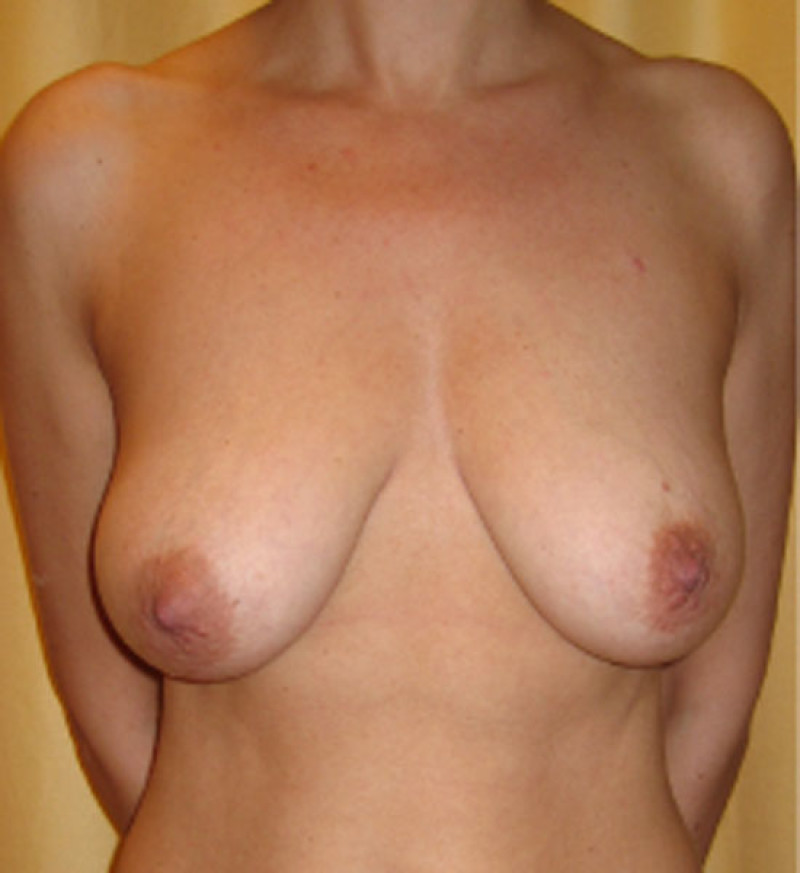
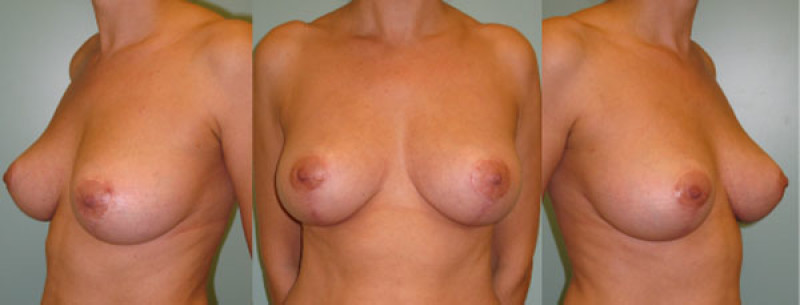
Figure 5: Cas 1: Images d'un lifting des seins pour une ptose mammaire de Type III en pré (ci-dessus) et post (ci-dessous) –opératoire. |
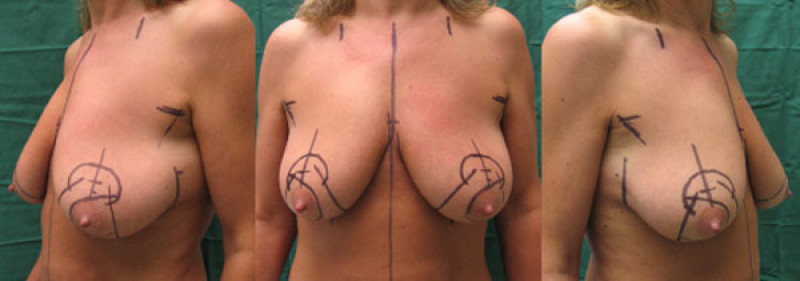
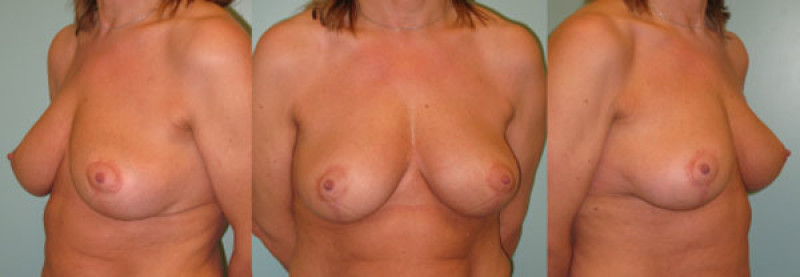
Figure 6: Cas 2: Images d'un lifting des seins pour une ptose mammaire de Type III en pré (ci-dessus) et post (ci-dessous) –opératoire. |
Durée du séjour
Même les liftings des seins les plus importants peuvent être pris en charge ambulatoirement. Cela signifie que vous pouvez arriver le matin et partir plus tard dans l'après-midi. Il n’est donc pas toujours nécessaire de passer la nuit en clinique.
Les soins post-opératoires
Comme mentionné ci-dessus, si la colle à peau a été utilisée, vous pouvez prendre une douche dès le lendemain. Le bandage de soutien des seins peut être remplacé par un soutien-gorge de sport ou un soutien-gorge médical. Le soutien-gorge doit être porté jour et nuit pendant 3 semaines. Passé ce délai, vous serez informé de la durée pendant laquelle votre chirurgien vous recommande de porter le soutien-gorge en question pendant la journée avant de passer à un soutien-gorge normal, habituellement après environ 3 mois.
Vous aurez besoin de prendre entre 2 et 10 jours de congé en fonction de votre emploi. Vous devez éviter les activités physiques intenses et éviter de dormir sur le ventre pendant 3 semaines. Habituellement les plaies guérissent complètement en 2-3 semaines, et la survenue de cette guérison permettra de déterminer votre retour à des activités normales.
Complications possibles
Précoces :
Locales
Saignement, Hématome
Infection
Problèmes de cicatrisation
Irritations de la peau
Systémiques
Thrombose veineuse profonde
Embolie pulmonaire
Infection pulmonaire
Tardives :
Perte de sensibilité (rare)
Douleurs persistantes
Sensations anormales
Hypertrophie cicatricielle (épaississement et élargissement des cicatrices)
Asymétrie
Modifications de la forme du sein liées au vieillissement
Considérations financières
La ptose (ou affaissement) mammaire n'est pas une maladie et ne provoque pas de gêne fonctionnelle. Les services de santé et les assureurs maladie ne financeront donc habituellement pas cette intervention. Les coûts de l'opération, y compris l'hospitalisation, les frais médicaux et les honoraires des médecins doivent donc être couverts par le patient. Comme les honoraires varient en fonction des chirurgiens et des cliniques, il est important d'avoir un devis clair par écrit avant l’opération.
II. Chirurgie des malformations congénitales du sein
Les malformations du développement
Les malformations du développement les plus fréquentes sont :
A. Les seins tubéreux
Description du problème
Le sein tubéreux ou tubulaire est un problème complexe qui présente de multiples variations. La partie inférieure (un ou les deux quadrants inférieurs) du sein ne se développe pas complètement et semble comprimée par la peau tendue au-dessus d’elle. Le repli sous le sein peut être anormalement déplacé vers le haut et la partie supérieure du sein bascule par-dessus la malformation vers le bas. Le mamelon et l'aréole peuvent être distendus. Si le derme de l'aréole est mince, la glande mammaire peut faire hernie à travers l’aréole et ainsi créer un prolapsus de l’aréole et du mamelon.
Dans la forme la plus bénigne de la pathologie, la moitié inférieure de la poitrine peut simplement être un peu aplatie. De nombreuses variantes existent, mais il est utile de faire la distinction entre celles à volume normal (variante normovolémique) et celles à petits seins (variante hypoplasique) dans lesquelles la glande est en plus sous-développée.
Les différentes options chirurgicales dépendent de la façon dont la forme et la taille ont besoin d'être modifiées.
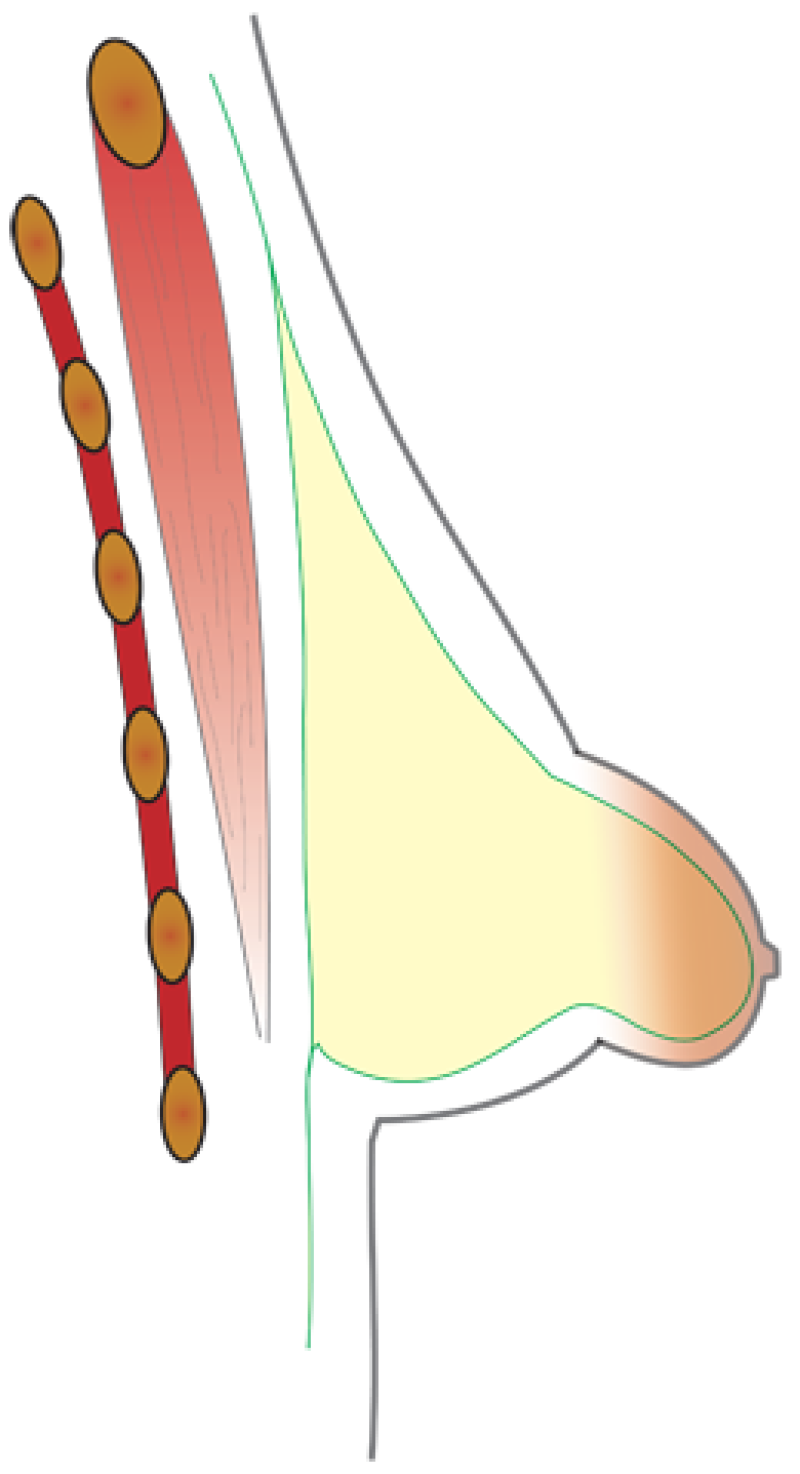
Variante normovolémique
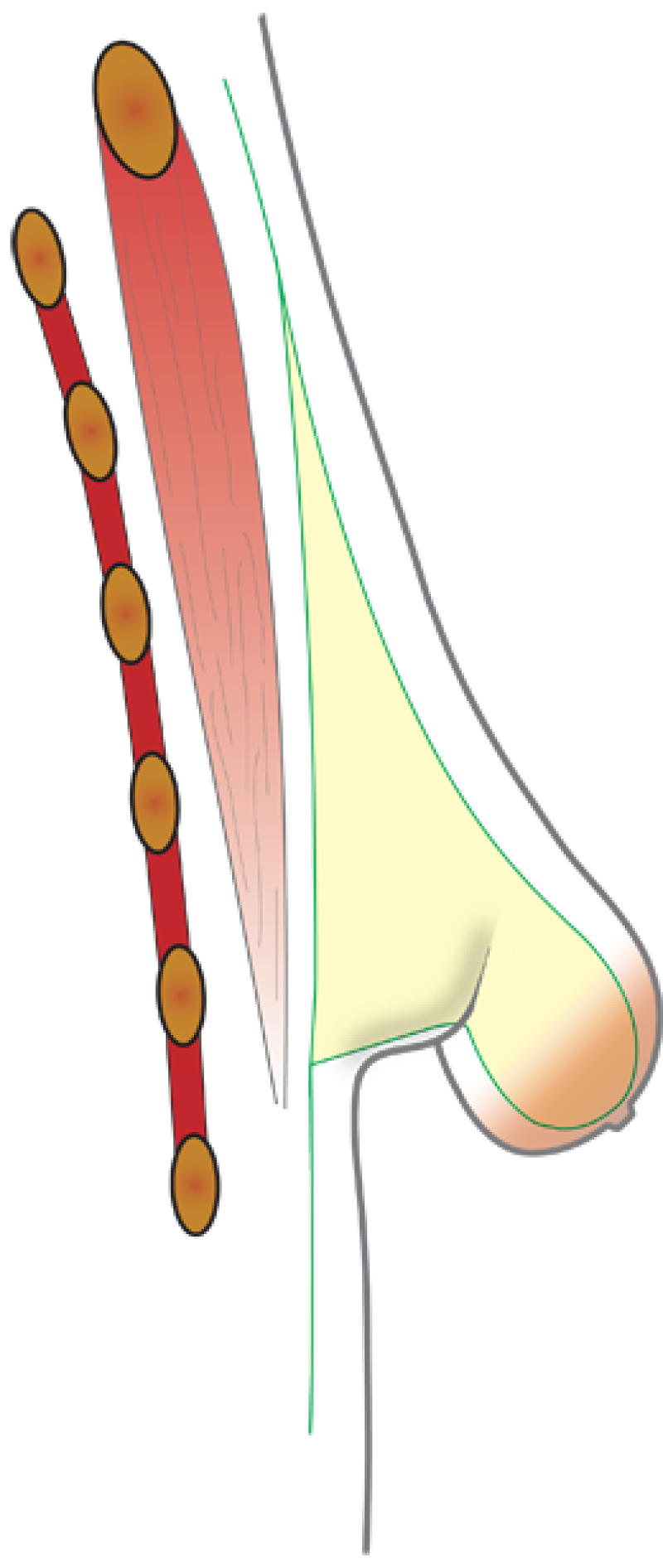
Variante hypoplasique
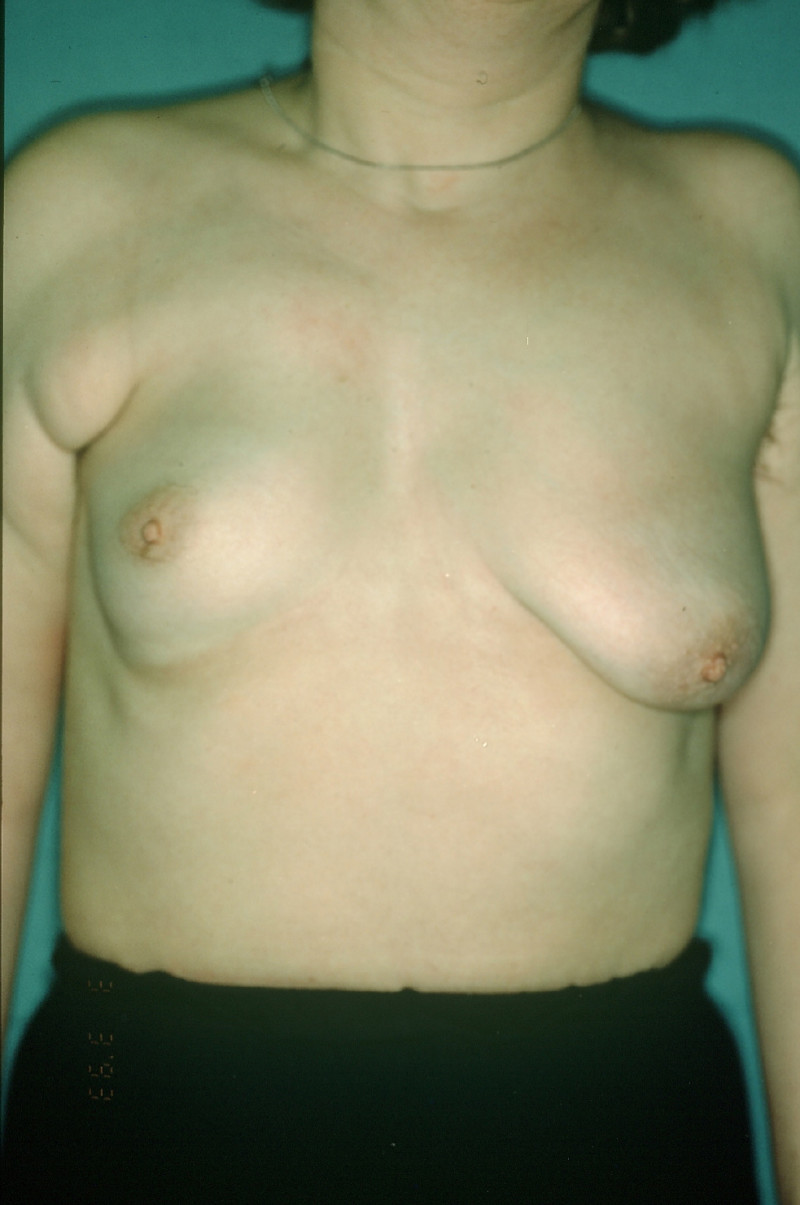
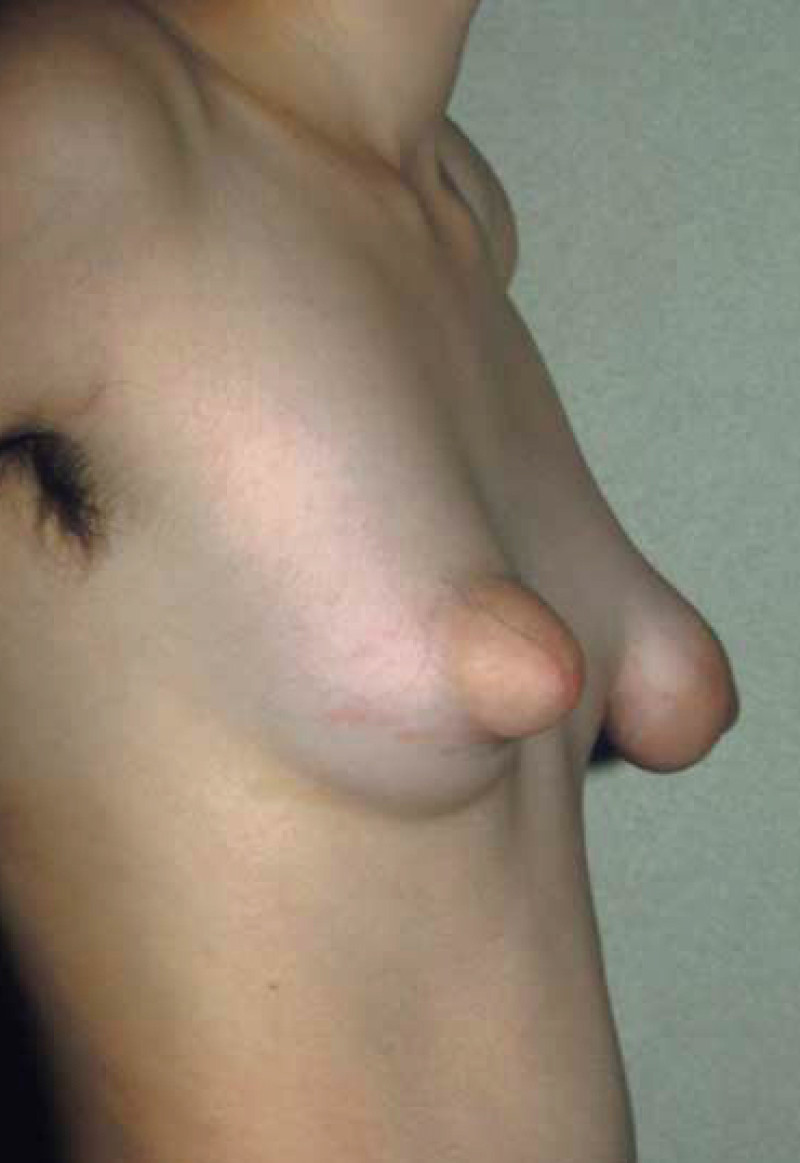
Image 1: Deux degrés différents de seins tubéreux chez une même patiente. Le sein droit présente une forme modérée principalement marquée par une malformation de l'aréole. Le sein gauche présente une variante hypoplasique marquée par un développement très limité des quadrants inférieurs. Le sein gauche est clairement tubulaire (en forme de tube) |
Objectifs de la chirurgie
Les formes les plus complexes de seins tubéreux doivent être traitées en une ou plusieurs opérations. La peau de la partie inférieure du sein doit être libérée et étendue. Une réduction du diamètre et/ou un déplacement vers le haut de l’aréole peut être nécessaire. Alors que parfois un simple lifting du sein (une mastopexie) suffit à corriger le problème.
Technique surgicale
Il y a trois étapes principales dans l’approche chirurgicale d’un sein tubéreux.
Expansion de la base du sein: Cette étape peut être réalisée en une seule opération par un implant de taille déterminée ou peut nécessiter l'utilisation d'un expanseur. Si un expanseur est utilisé, le sein va être progressivement étiré pour arriver à la forme désirée, puis l’expanseur sera remplacé par un implant définitif quelques mois plus tard.
Remplissage de la moitié inférieure du sein: Après l'expansion, ou si le patient a déjà assez de peau, le volume du pôle inférieur du sein doit être corrigé. Cette étape est généralement réalisée par la mise en place d’un implant, mais, dans certains cas, on peut utiliser une autre partie de la glande mammaire que l’on déplace à la partie inférieure du sein. Pour ce faire, une cicatrice autour du mamelon et une cicatrice verticale courte à la partie inférieure du sein sont requises.
Repositionnement du mamelon: L'aréole sera remontée et son diamètre peut également être réduit au cours de cette étape.
Dans la plupart des cas, les trois étapes peuvent être réalisées par une seule incision autour de l’aréole.

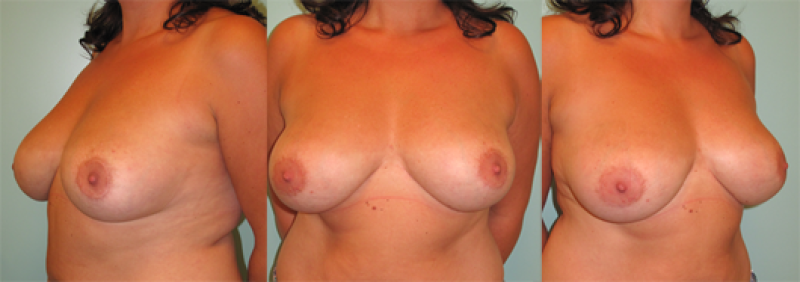
Image 2: (en haut) Un cas simple de seins tubéreux bilatéraux. (Ci-dessous) Résultat final après expansion, implant définitif et lipofilling. |
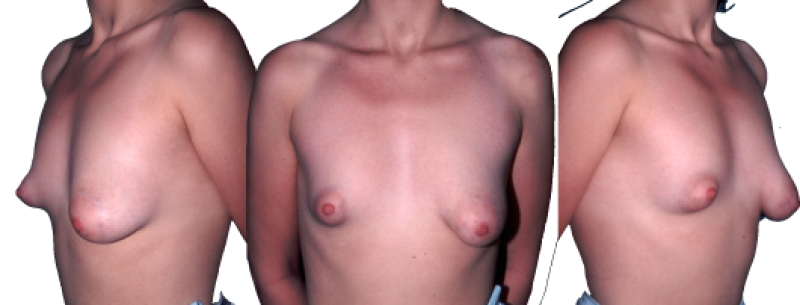

Image 3: (a) Seins tubéreux avec atteinte sévère bilatérale. (Ci-dessous) Résultat final après lifting classique (mastopexie) du sein gauche et expansion suivie par un lipofilling uniquement du sein droit. |
À quoi s'attendre après l'opération
Les pansements varient en fonction de la nature exacte de l'intervention chirurgicale. Il y aura le plus souvent un drain de chaque côté que l’on retire habituellement après 1-2 jours. La durée de la récupération après chirurgie dépend en grande partie de l'ampleur de l’opération qui a été nécessaire à corriger le problème.
Font partie des symptômes normaux après la chirurgie:
Ecchymoses
Disparition temporaire de la sensibilité du mamelon, de l'aréole et de la peau environnante
Tuméfaction
Douleur et inconfort
Limitation de la mobilité
Durée du séjour
Des corrections mineures peuvent être réalisées en ambulatoire, alors que les opérations plus importantes nécessiteront un séjour de 1-2 jours. Une correction complète peut demander plus qu’une opération.
À quoi s'attendre après la sortie
Si de la colle à peau a été utilisée sur les plaies, vous pouvez prendre une douche dès le lendemain. Dans le cas contraire, vous devrez attendre que la plaie guérisse avant de pouvoir la mouiller. Des conseils concernant l'utilisation de soutien-gorge vous seront donnés en fonction des exigences spécifiques de l’opération dont vous avez bénéficié. Le sport et les travaux lourds doivent être évités pendant 4 semaines. Vous devez aussi éviter de dormir sur le ventre pendant cette période. Il vous sera possible de faire des tâches ménagères simples après quelques jours.
Complications possibles
Précoces:
Saignement
Infection
Problèmes de cicatrisation
Irritation de la peau
Tardives:
Disparition permanente de la sensibilité du mamelon, de l'aréole ou de la peau environnante
Hypertrophie (épaississement et élargissement) des cicatrices
Asymétrie
Insatisfaction quant au volume final
Modifications de la forme du sein liées au vieillissement
Problèmes d'implants (discuté dans la section sur l’augmentation mammaire)
Considérations financières
Les seins tubéreux ne constituent pas un problème médical et ne provoquent pas de gêne fonctionnelle en eux-mêmes. L'opération peut occasionnellement être financée par votre assurance maladie. Il est important de clarifier avec votre chirurgien avant la chirurgie si l’intervention est à votre charge ou à celle de votre assurance d’une part, et d’autre part quels en sont les coûts.
B. Les problèmes de volume
La petite poitrine
Chaque femme regarde la taille de ses seins de manière différente. Il n'existe pas d’ «idéal» permettant d’englober la multitude des facteurs culturels et environnementaux qui expliquent l'attitude d'un individu par rapport à ses seins. Par exemple, la «norme» pour un sein asiatique est plus petite que celle constatée en Europe ou en Amérique du Nord, mais à l'intérieur de chacune de ces sociétés, les individus diffèrent énormément dans leur perception de l’«idéal».
Il n'y a pas de problème médical lié à une petite poitrine (également connue sous le nom d’hypoplasie). C'est habituellement la femme elle-même qui estime que ses seins sont trop petits. Le traitement chirurgical cherche uniquement à améliorer l'apparence des seins aux yeux de la patiente concernée.
La poitrine volumineuse
Pour les mêmes raisons décrites ci-dessus, une patiente peut trouver sa poitrine trop volumineuse dans une vaste gamme de tailles réelles de seins. L'hypertrophie mammaire peut cependant conduire à des symptômes médicaux comme l’irritation de la peau, les douleurs du dos, etc…
Le traitement chirurgical permet alors de réduire le volume, de remonter la poitrine, de repositionner le mamelon en position plus esthétique et d’en réduire le diamètre.
L'affaissement du sein
Il s’agit ici encore une fois de la perception de la patiente plutôt que d’une mesure stricte et précise. C'est un problème purement esthétique qui peut être défini comme suit : une patiente satisfaite par l'apparence et le volume de sa poitrine dans un soutien-gorge, mais qui n'est pas satisfaite par l'apparence de sa poitrine sans soutien-gorge.
L’approche chirurgicale du problème comprend une réduction de la peau et d’une partie du volume pour améliorer la forme du sein.
Les seins tubéreux
Le sein tubéreux ou tubulaire est un problème complexe qui présente de multiples variations. La partie inférieure (un ou les deux quadrants inférieurs) du sein ne se développe pas complètement et semble comprimée par la peau tendue au-dessus d’elle. Le repli sous le sein peut être anormalement déplacé vers le haut et la partie supérieure du sein bascule par-dessus la malformation vers le bas. Le mamelon et l'aréole peuvent être distendus. Dans la forme la plus bénigne de la pathologie, la moitié inférieure de la poitrine peut simplement être un peu aplatie. Si le derme de l'aréole est mince, la glande mammaire peut faire hernie à travers l’aréole et ainsi créer un prolapsus de l’aréole et du mamelon. De nombreuses variantes existent, mais il est utile de faire la distinction entre celles à volume normal et celles à petits seins dans lesquelles la glande est en plus sous-développée.
Voir le chapitre spécifique sur les seins tubéreux.
C. Les asymétries mammaires
L'inégalité entre les deux seins peut exister pour plusieurs raisons. La disparité peut concerner le volume, la forme ou les deux. L’asymétrie peut être très discrète ou très prononcée. Elle peut survenir suite à des modifications du développement affectant un ou les deux seins ou suite aux effets du vieillissement sur un ou les deux seins. Il est important de se comprendre qu'aucune femme n’a des seins complètement symétriques, et que c’est parfaitement normal. C’est la perception de l'individu qui détermine la limite à partir de laquelle l'asymétrie devient un problème. Les exemples les plus marquants surviennent dans le cadre d'un problème reconnu du développement du sein comme les seins tubéreux, le syndrome de Poland ou l’agénésie mammaire.
L’approche chirurgicale utilisera toutes les techniques décrites sur ce site, en choisissant celles qui donneront à la patiente le résultat escompté. Il s’agit donc d’un traitement très personnalisé qui doit faire suite à des discussions claires et franches entre la patiente et son chirurgien. La chirurgie doit être réalisée avec une attente réaliste de ce qui peut être obtenu. En outre, les patientes doivent être conscientes du fait que deux ou plusieurs interventions peuvent être nécessaires.

Photo: asymétrie mammaire discrète à modérée: le sein droit semble normal, alors que le sein gauche est un peu trop grand et plus ptotique (tombant). |
D. Les problèmes de mamelon
Mamelon bi/trilobé
Il s’agit d’une malformation dans laquelle le mamelon se développe en deux ou trois parties au lieu d'une seule. Les deux ou trois parties peuvent être libérés et réunies en une seule en anesthésie locale. Une cicatrice se formera en profondeur et le mamelon opéré peut rester relativement irrégulier jusqu'à ce que la cicatrice soit moins inflammatoire. Après l'opération le mamelon ne doit pas être comprimé pendant 3-4 semaines.
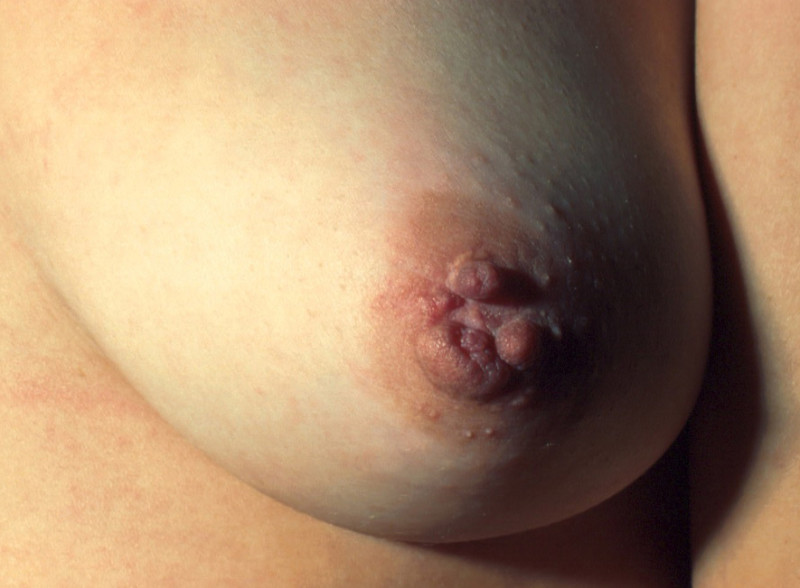
Photo 1
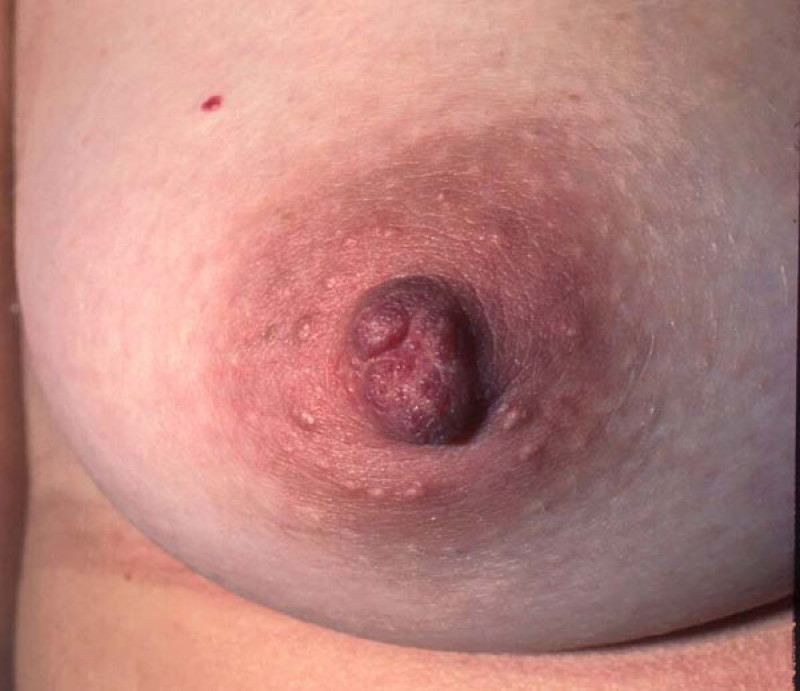
Photo 2
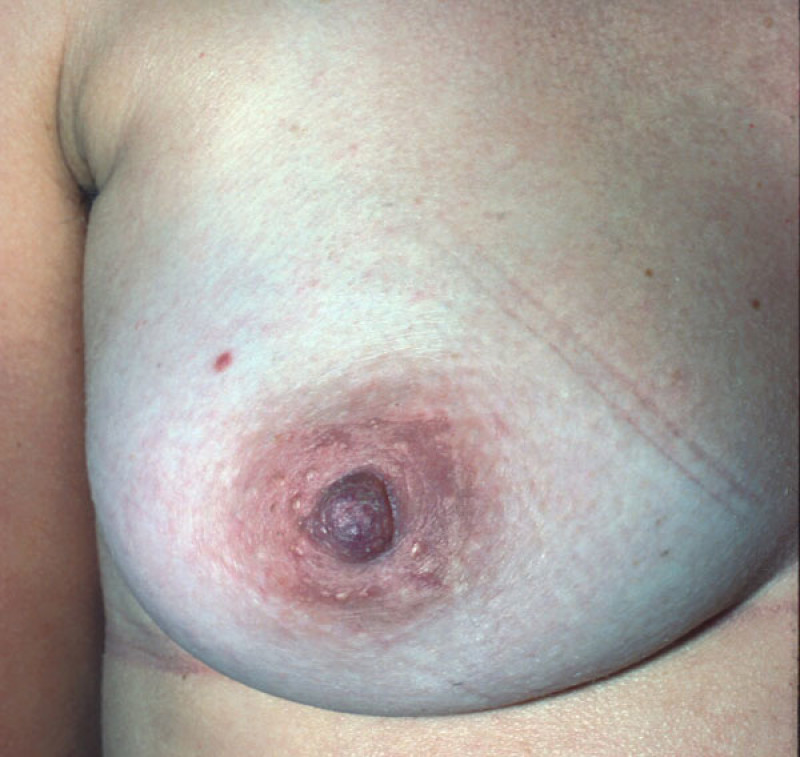
Photo 3
Photo 1: mamelon trilobé avant correction chirurgicale |
Petit mamelon ou mamelon invaginé
Un mamelon invaginé est un mamelon plat ou qui rentre sous la surface de la peau. La cause du problème est une contraction des canaux galactophores ou du tissu fibreux qui les entoure. L’érection du mamelon lui permet encore de dépasser de la surface cutanée dans certains cas, mais pas dans les cas les plus sévères. Cette pathologie survient habituellement pendant la puberté. Il est cependant essentiel de s’assurer que l’invagination n'est pas causée par un cancer du sein lors de l’évolution d’un mamelon normal en mamelon rétracté. Une mammographie peut ainsi être demandée avant l’intervention chirurgicale pour s’en assurer.
Le traitement comporte deux étapes. La première étape permet de ramener le mamelon en position normale. Une petite incision entre le mamelon et l'aréole permet d'accéder aux canaux galactophores qui peuvent ainsi être libérés. Si cela ne suffit pas, certains des canaux galactophores peuvent être coupés. La deuxième étape vise à maintenir le mamelon en position normale pendant la formation du tissu cicatriciel en profondeur. Le dispositif d'aspiration Niplette peut s'avérer utile, mais on a plus fréquemment recours à l’utilisation d’un piercing. Bien qu’un piercing du mamelon puisse paraître inacceptable dans certains milieux sociaux, il s’avère extrêmement efficace pour maintenir le mamelon en bonne position. Le piercing pourra être retiré après 1 à 2 ans.
Après l’intervention chirurgicale, le mamelon ne doit pas être comprimé pendant 3-4 semaines. Les cicatrices sont très discrètes.
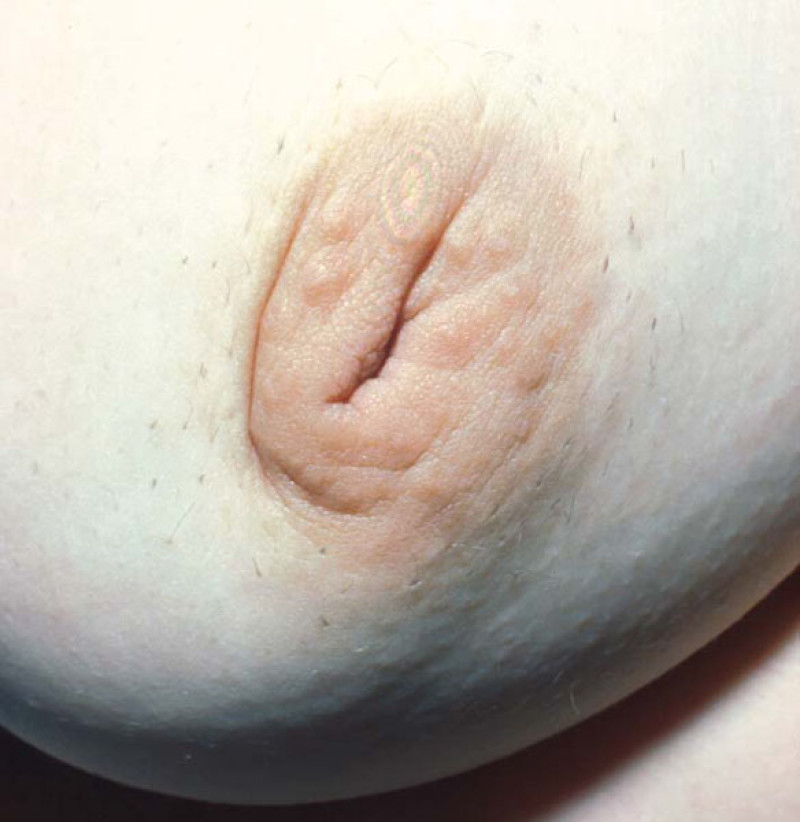
Photo A

Photo B
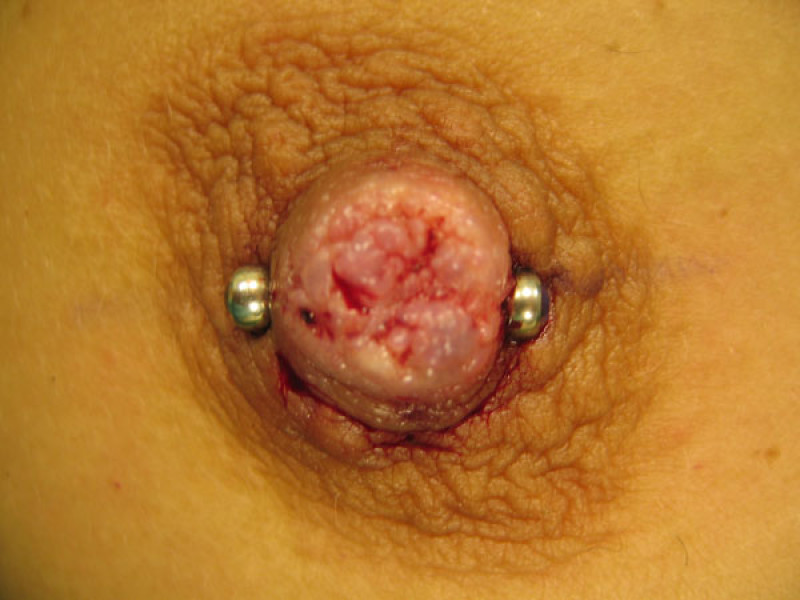
Photo C
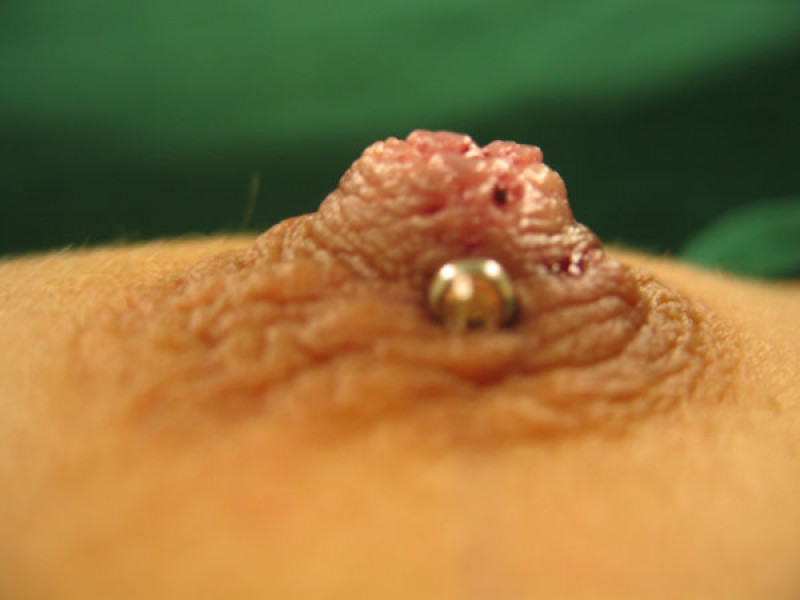
Photo D
Photos: Mamelon invaginé (A, B), extériorisé et maintenu en place par un piercing (C, D) |
Aréole et mamelon surdimensionnés
Ce problème est purement cosmétique et les opinions varient grandement quant à la taille idéale de l’aréole et du mamelon. Il existe des variations entre les races. En définitive, l’individu lui-même décidera de ce qui lui plaît. L’aréole d’une femme caucasienne mesure habituellement entre 3,5 et 5,5 cm.
Le traitement chirurgical pour réduire le diamètre de l’aréole peut être réalisé sous anesthésie locale. Une résection cutanée en forme de doughnut est réalisée. La cicatrice qui en résulte reste très discrète car elle est cachée le long du bord de l'aréole. La guérison prend environ 2 semaines.
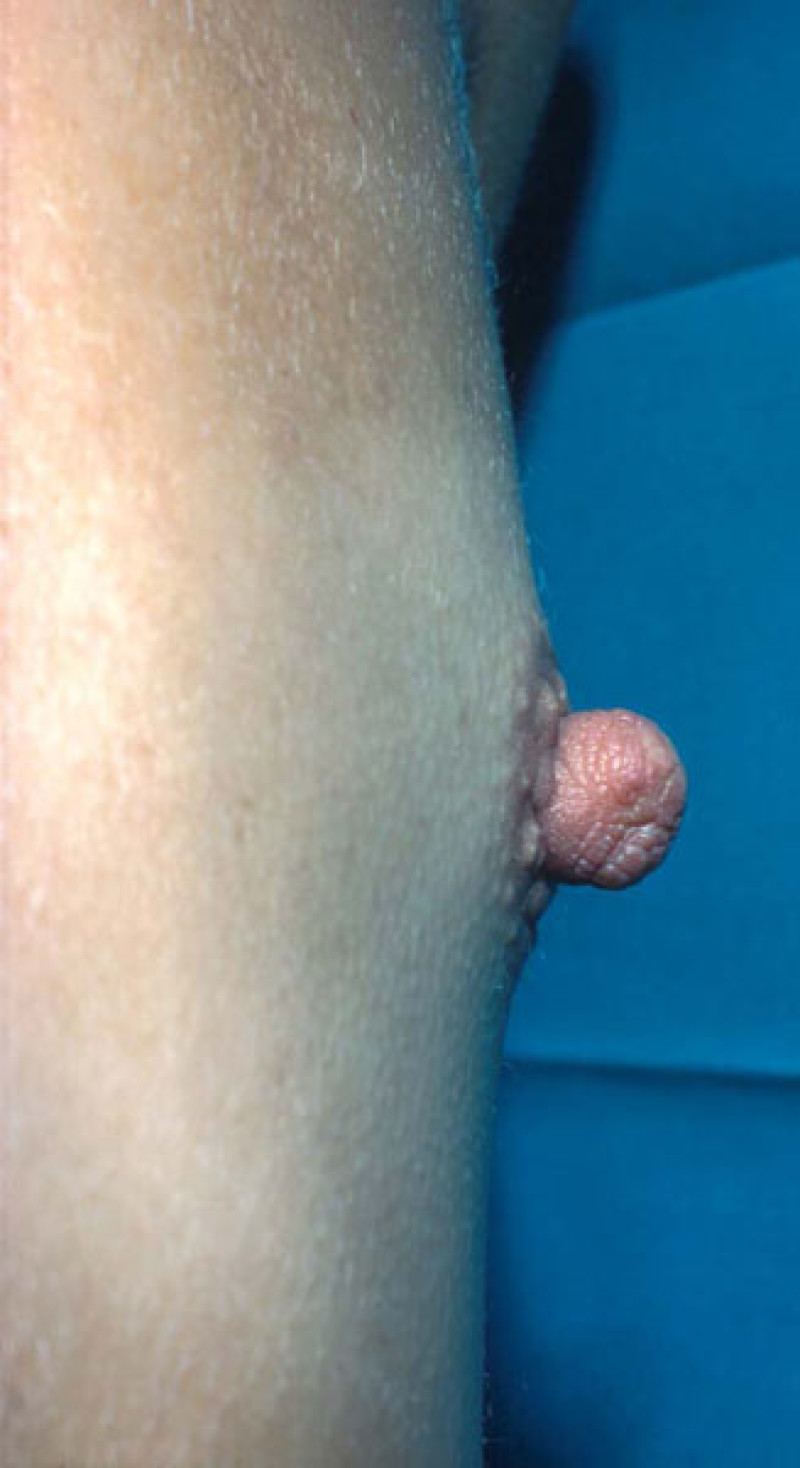
Mamelon hypertrophique
Développement excessif des tubercules de Montgomery
Dans cette pathologie, les glandes sébacées pigmentées entourant le mamelon deviennent sombres ou proéminentes. Elles peuvent être excisées chirurgicalement, mais il vaut mieux éviter un traitement excessivement agressif.
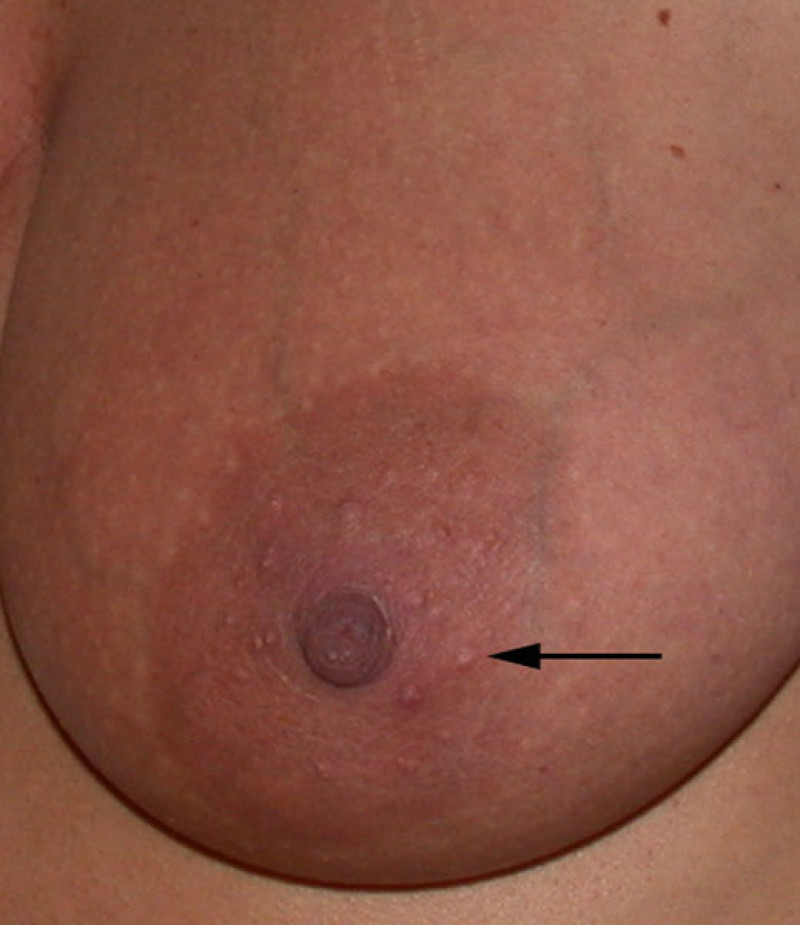
Tubercules de Montgomery (flèche)
E. La gynécomastie
Description du problème
La gynécomastie est une maladie qui survient chez les hommes, et dans laquelle du tissu mammaire excédentaire se développe derrière le mamelon. Le volume peut augmenter au point que le sein ressemble à un sein de femme. La pathologie peut affecter un seul côté ou les deux. Le problème est principalement cosmétique, mais peut être très perturbant psychologiquement pour le patient. Il n'y a pas d’augmentation du risque de développer un cancer du sein juste parce que la quantité de tissu mammaire est plus importante.
Cette pathologie est fréquente, puisqu’elle touche jusqu'à un tiers de la population masculine. La cause est inconnue dans la majorité des cas, La sensibilité de la glande mammaire aux hormones qui circulent pendant la puberté est à l’origine du problème. Un déséquilibre entre hormones mâles et femelles se produit pendant la puberté puis plus tard dans la vie au moment où les niveaux de testostérone diminuent. Les causes spécifiques de gynécomastie comprennent des malformations congénitales, des tumeurs hormono-sécrétantes et certains médicaments.
Il existe une distinction importante entre la gynécomastie «vraie» dans laquelle la glande mammaire a provoqué l'augmentation de volume et la pseudo-gynécomastie dans laquelle on retrouve une augmentation générale du tissu adipeux du thorax qui donne l’impression de seins. Ces deux formes se combinent souvent.
La pathologie peut apparaître comme un léger renflement de la région du mamelon ou continuer à évoluer jusqu’à former un vrai sein. Le problème se résout souvent de lui-même, en particulier si la cause sous-jacente peut être traitée. Toutefois, si l’aspect persiste, un chirurgien plasticien peut aider à éliminer l'excès tissulaire.
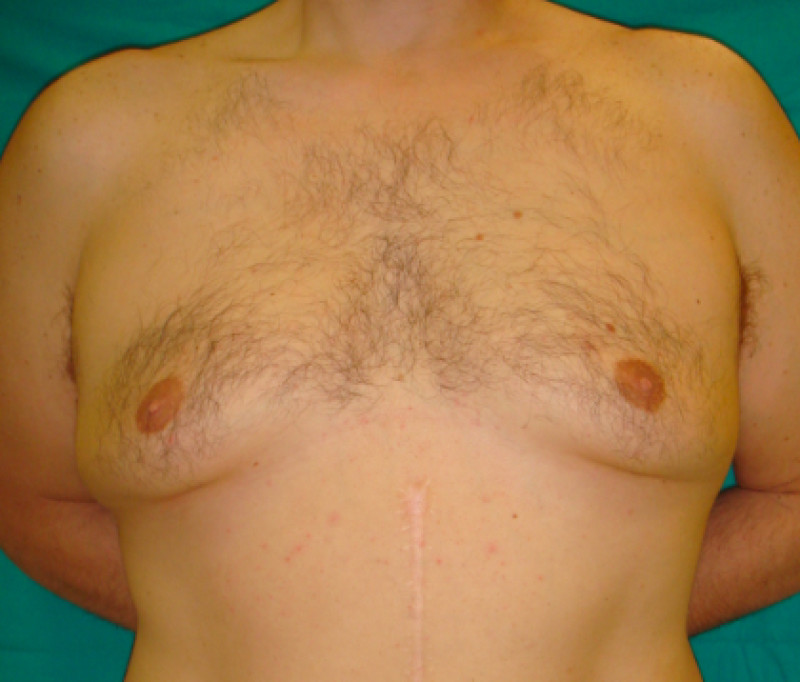
vue de face
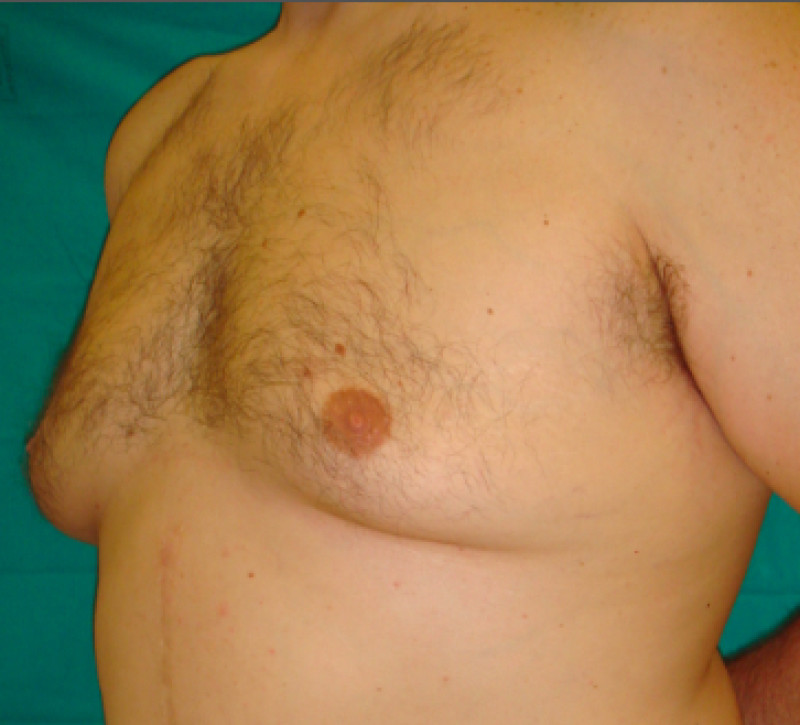
côté gauche
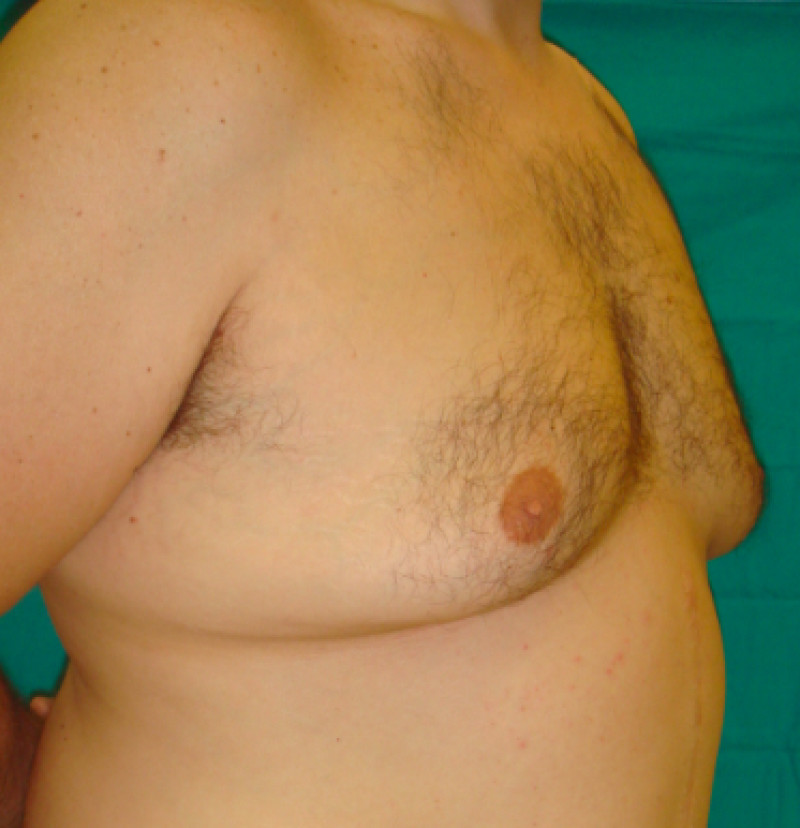
côté droit
But de l’opération
Si toutes les causes possibles ont été exclues ou traitées et que la pathologie a perduré pendant plus d'un an, on peut procéder à une intervention chirurgicale. Le but de la chirurgie est de retirer le tissu glandulaire et l'excès adipeux en ne laissant qu'une petite cicatrice sous le mamelon.
Technique chirurgicale
La graisse et une partie du tissu glandulaire peuvent être retirés par liposuccion, mais si du tissu glandulaire résiduel doit encore être retiré après cela, il faut pratiquer une petite cicatrice le long du bord inférieur du mamelon. Après avoir retiré la glande, la peau en excès peut souvent se contracter d’elle-même, bien qu'elle fasse parfois des replis dans un premier temps. D’autres fois il peut être nécessaire d’exciser la peau excédentaire. La glande mammaire est envoyée pour examen de routine à la recherche de pathologies.
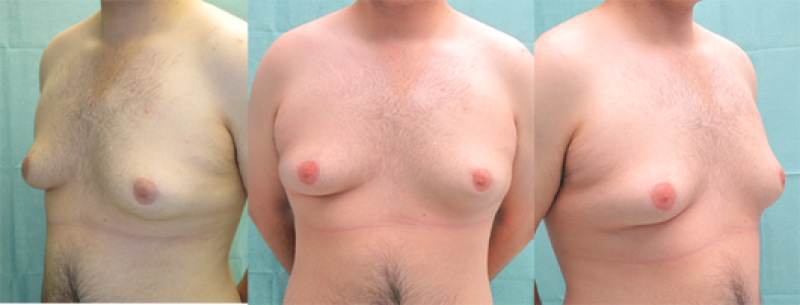
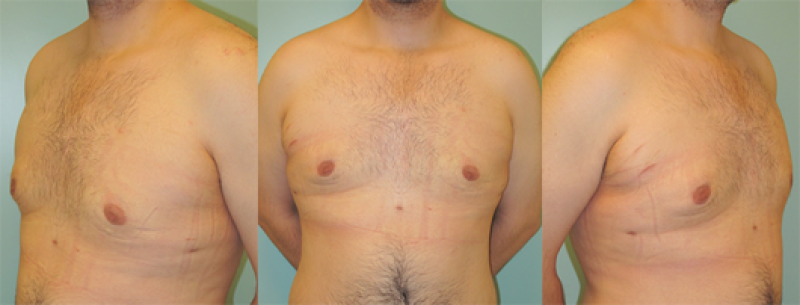
Image: (ci-dessus) Gynécomastie de type mixte. (dessous) Bons résultats obtenus en combinant une résection glandulaire partielle à une liposuccion |
À quoi s'attendre après l'opération
Un drain doit parfois être mis en place sous la peau. Il reste habituellement en place 1-3 jours. Une bande élastique serrée est utilisée pour comprimer le thorax après la chirurgie. Font partie des symptômes normaux après la chirurgie:
Ecchymoses, en particulier après un geste chirurgical plus conséquent
Disparition temporaire de la sensibilité (peau du thorax et mamelon)
Tuméfaction
Douleur modérée et inconfort: souvent péjoré par le bandage compressif qui reste essentiel à la bonne évolution post-opératoire
Limitation de la mobilité : causée en partie par le bandage compressif et en partie par l’inconfort
Durée du séjour
Les formes mineures peuvent être opérées ambulatoirement, alors que les autres ont besoin de rester hospitalisé pendant 1-3 jours
A quoi s’attendre après la sortie?
Le bandage élastique doit être porté pendant environ 10 jours. Si de la colle à peau a été utilisée sur les plaies, le thorax peut être douché après 3 jours et le bandage élastique remplacé. Il est conseillé de limiter les mouvements des bras vigoureux pendant 3 semaines. Le travail de force et le sport sont à éviter pendant 4 semaines. La durée pendant laquelle vous ne serez pas confortable après la chirurgie dépend de l'étendue de la pathologie et de l’importance de la chirurgie.
Les complications possibles
Précoces :
Saignement
Infection
Problèmes de cicatrisation
Irritation de la peau
Tardives :
Disparition permanente de la sensibilité
Asymétrie
Aplatissement du mamelon
III. Chirurgie correctrice
A. Introduction
La popularité de la chirurgie du sein a considérablement augmenté au cours des 20 dernières années. Comme le nombre de femmes qui bénéficient d’interventions chirurgicales augmente, le nombre de femmes qui se retrouvent avec un résultat sub-optimal augmente aussi. C’est ainsi qu’une sous-spécialité de la chirurgie plastique a vu le jour, destinée aux patientes qui ne sont pas satisfaites des résultats de leur chirurgie mammaire antérieure.
Le plus souvent, les techniques de base de la chirurgie du sein n'ont pas été appliquées. Le chirurgien plasticien doit donc avoir une grande expérience pour pouvoir résoudre adéquatement les problèmes qui ont été créés. Il ou elle peut avoir besoin d'utiliser la gamme complète des techniques de reconstruction mammaire afin de fournir des soins optimaux aux patientes et dans le but d’obtenir les meilleurs résultats possibles.
La chirurgie correctrice du sein représente un défi important pour le chirurgien plasticien en raison des grandes quantités de tissu cicatriciel parfois présent et des altérations de l’anatomie normale. La présence de tissu cicatriciel modifie de manière significative la consistance des tissus mous. Par conséquent, même si une deuxième opération peut permettre d’obtenir un meilleur résultat, il y a de fortes chances que ce résultat ne donne pas à la poitrine un aspect complètement naturel. Il est très important que vous discutiez de la stratégie chirurgicale avec votre chirurgien et que vous compreniez quel résultat peut être obtenu par cette nouvelle opération.
Dans ce chapitre, nous allons principalement discuter du traitement des complications tardives qui surviennent après une chirurgie mammaire. Le chapitre est divisé en fonction de l’intervention initiale effectuée, à savoir l'augmentation mammaire, la réduction mammaire, la mastopexie (le lifting des seins) et la reconstruction du sein.
B. Chirurgie correctrice après reconstruction mammaire
Correction après reconstruction mammaire par prothèse
Les mêmes complications que celles traitées dans le chapitre sur l'augmentation mammaire peuvent survenir chez les patientes bénéficiant d’une reconstruction mammaire par prothèse ou expanseur. Les complications les plus importantes sont la formation de la capsule et la capsulite rétractile.
A la différence des patientes qui ont bénéficié d’une augmentation mammaire, la peau est souvent fine et moins bien perfusée chez les patientes ayant bénéficié d’une reconstruction mammaire suite à une matectomie. Par ailleurs, les patientes qui ont besoin de radiothérapie après une reconstruction par implant, développent souvent rapidement une capsulite contractile sévère.
Bien que la capsulite contractile, le déplacement de la prothèse et la rupture de l'implant puissent généralement être corrigé par le remplacement de l'implant ou par l'utilisation d'expanseurs, il est généralement conseillé de retirer à la fois l'implant et le tissu cicatriciel et d'effectuer une reconstruction par tissus autologues.
Les complications de la reconstruction par implant peuvent apparaître de manières très différentes, il est donc difficile de décrire la meilleure solution chirurgicale pour une patiente donnée. Vous devez donc contacter votre chirurgien plasticien pour discuter des différentes possibilités de correction. Une combinaison des techniques décrites dans le chapitre sur la reconstruction mammaire peut être proposée pour obtenir un bon résultat esthétique.
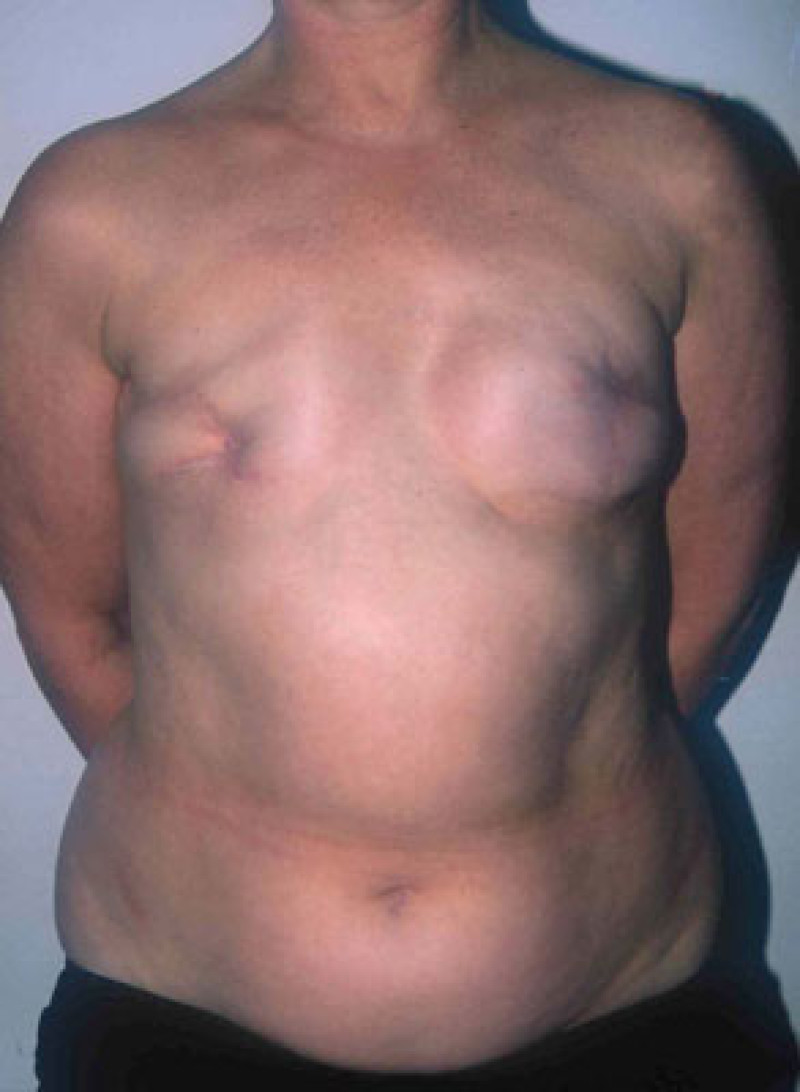
Photo A
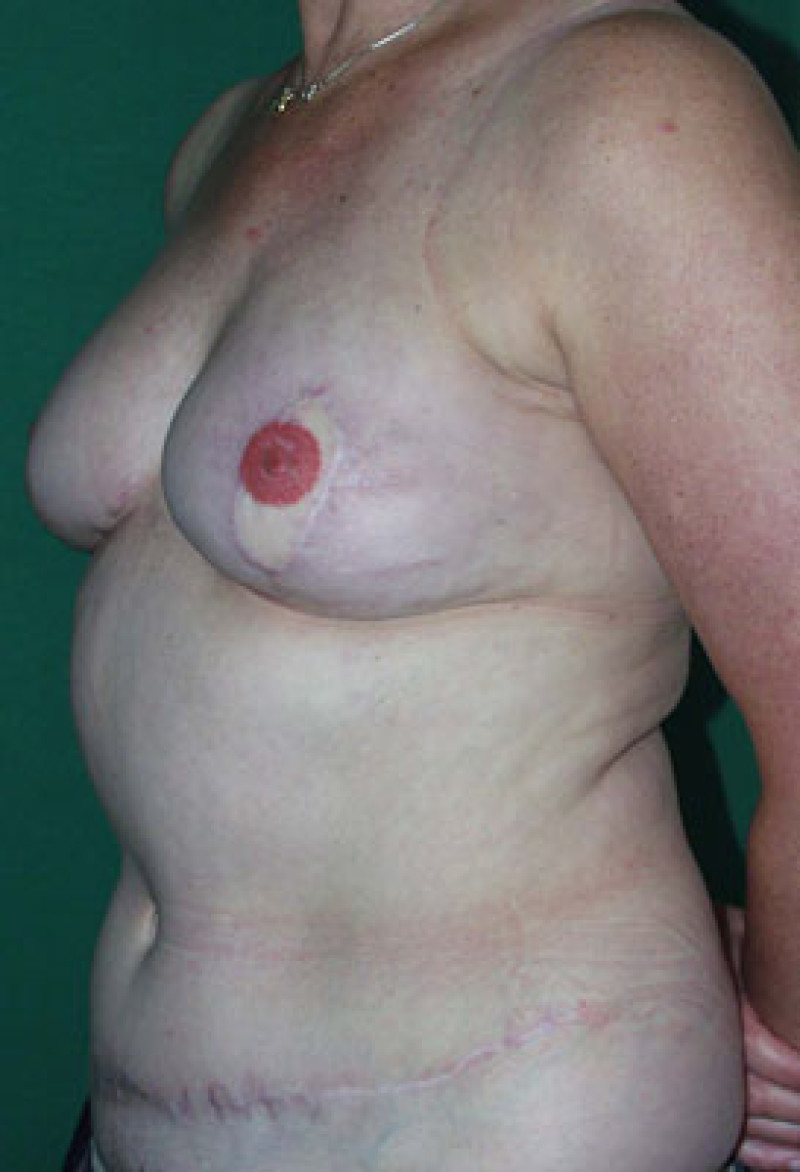
Photo B
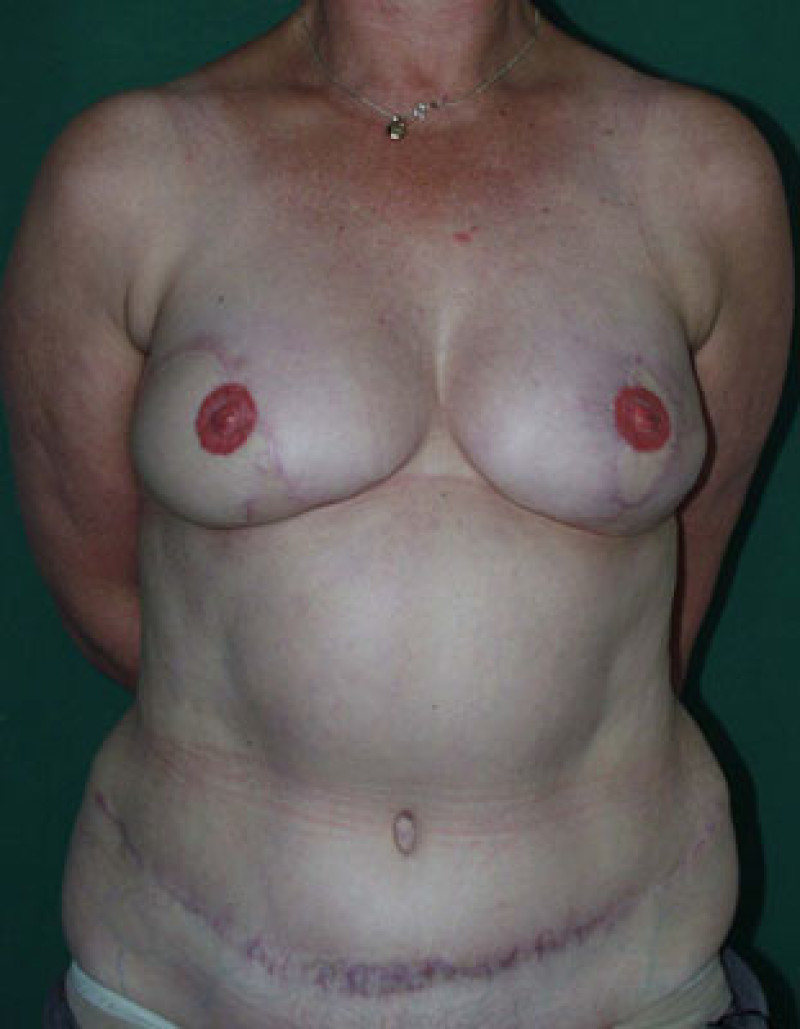
Photo C
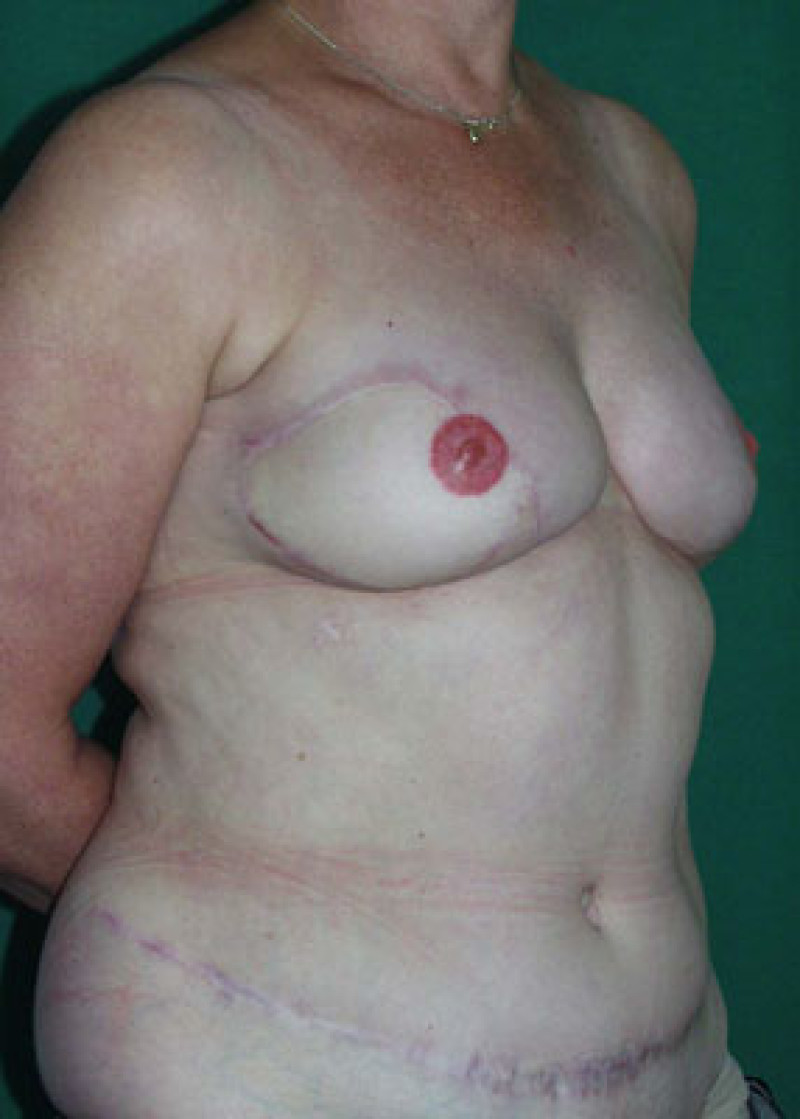
Photo D
Photos (A) Résultat après des tentatives répétées de reconstruction mammaire par implants. La patiente a bénéficié de radiothérapie du côté droit, après quoi l'implant a dû être retiré. Du côté gauche, l'implant a été déformé par une capsulite contractile sévère.(B, C, D) Résultat après ablation des deux implants et du tissu cicatriciel et reconstruction mammaire de correction par lambeaux libres DIEAP bilatéraux, y compris la reconstruction des mamelons et le tatouage des aréoles. |
Correction après reconstruction mammaire par tissus autologues (par les tissus de la patiente)
Les complications précoces et tardives après reconstruction mammaire par tissus autologues ont été discutées dans le chapitre sur la reconstruction mammaire. Il faut en général deux à trois opérations pour atteindre le résultat final, la plupart des problèmes mineurs peuvent donc être traités de manière adéquate au cours de ces opérations successives. Une fois le tatouage terminé, il est rare qu’une correction soit nécessaire.
L'avantage principal de l'utilisation des tissus propres à la patiente pour la reconstruction, c'est que le résultat paraîtra naturel et se maintiendra tout au long de sa vie. Des complications tardives peuvent survenir, même si cela est rare. Malgré cela, il est vrai que les tatouages s’éclaircissent, si bien qu’il peut être nécessaire de re-tatouer l'aréole ultérieurement.
Même si les muscles abdominaux ne sont pas excisés ou que seule une petite partie est sacrifiée, l'affaiblissement des muscles de la paroi abdominale à l’endroit de prélèvement du lambeau peut se produire. C’est toutefois extrêmement rare. L’affaiblissement résulte habituellement de l'élongation de la couche de tissu conjonctif de l'abdomen ou suite à la rupture de sutures profondes. Si l’affaiblissement est important ou s’il provoque des troubles fonctionnels, votre chirurgien plasticien doit renforcer la couche de tissu conjonctif de votre abdomen en vous opérant par la même cicatrice que celle faite lors de la reconstruction.
Les reconstructions mammaires sont sujettes au vieillissement, comme tout sein normal. Les interventions chirurgicales permettant d’améliorer la forme d’un sein peuvent également être faites sur les seins reconstruits.
Par ailleurs, les fluctuations de poids entraîneront des fluctuations de la taille des seins reconstruits. En revanche, si une reconstruction par implant avait été choisie, le volume de la poitrine ne varierait pas avec les variations du poids de la patiente. Les fluctuations de poids peuvent mener à une asymétrie progressive entre les deux seins, mais l'asymétrie sera toujours moins prononcée chez les patientes qui ont bénéficié d’une reconstruction mammaire en utilisant leurs propres tissus. Il faut aussi toujours se rappeler que les tissus utilisés pour la reconstruction proviennent en général de l'abdomen ou de la fesse. Ils sont donc plus sensibles aux changements hormonaux que les tissus d'un sein normal. Et dans les cas chez lesquels l'asymétrie est suffisamment importante, une chirurgie correctrice peut être réalisée du côté reconstruit, ou du côté normal.
Le faible pourcentage de patientes victimes d’un échec de reconstruction mammaire préalable par implant ou par tissus autologues, peut choisir de bénéficier d’une reconstruction mammaire secondaire. Cette reconstruction peut être réalisée en utilisant un nouvel implant, un lambeau pédiculé du dos ou un nouveau lambeau libre provenant des fesses ou de l'abdomen. Toutefois, avant d'entamer une deuxième reconstruction, il est très important d'essayer de comprendre pourquoi la première reconstruction a échoué. Les patientes qui souffrent d'un trouble de la coagulation ayant conduit à la perte d’un lambeau libre sont exclues pour toute nouvelle microchirurgie par exemple. Malgré cela, dans la plupart des cas, un nouveau transfert de tissus libres peut être effectué sans risque accru de complications par rapport à la première reconstruction.
Pour terminer, il faut se rappeler que le cancer du sein peut récidiver et qu'une nouvelle tumeur peut se développer dans le sein reconstruit. Bien que la plus grande partie de la glande mammaire soit retirée au cours d’une mastectomie, il est impossible de retirer complètement toutes les cellules. Toute cellule résiduelle peut évoluer en une tumeur nécessitant une intervention chirurgicale supplémentaire. Chaque patiente doit donc être évaluée individuellement pour déterminer la quantité de tissu qui doit être excisée et le type de reconstruction qui doit être effectué. Pour cela, une discussion avec votre chirurgien plasticien et votre oncologue doit mener à un consensus thérapeutique.
Correction après chirurgie conservatrice du sein
Les patientes qui bénéficient d’une chirurgie conservatrice du sein avec radiothérapie suivie d'une reconstruction mammaire sont à risque de complications tardives. Plus important encore, la surveillance attentive d’une possible récurrence et du développement d’une nouvelle tumeur dans le tissu glandulaire restant doit être effectuée régulièrement. En outre, il existe un risque potentiel de séquelles de la radiothérapie. Comme c'est le cas à la suite d'une mastectomie, une rechute ou une nouvelle tumeur du sein peut se développer après une chirurgie conservatrice. S'il n'est pas possible d'effectuer une résection locale, l'élimination de la totalité du sein, y compris la reconstruction partielle, doit être réalisée. Dans ce cas, on utilisera les techniques classiques de reconstruction mammaire décrites précédemment.
Un problème spécifique qui se produit habituellement après une chirurgie conservatrice avec radiothérapie est le développement d’une fibrose et d’une cicatrisation des tissus glandulaires restants. Des lésions radio-induites peuvent apparaître 15 à 20 ans plus tard. Malgré cela, la plupart des changements se produisent au cours des deux premières années suivant le traitement. Une déformation de la poitrine qui évolue en altération significative de la forme et du volume de la poitrine peut ainsi justifier une nouvelle intervention chirurgicale. Une décision doit être prise pour savoir quel sein doit être corrigé. Comme précédemment, les techniques utilisées pour la réduction mammaire, l’augmentation mammaire et la mastopexie (le lifting des seins) peuvent toutes être utilisées. Il est important de limiter les gestes opératoires autant que possible dans les zones irradiées, car la guérison des plaies a tendance à poser des problèmes dans ces régions.
Si la cicatrisation et la fibrose sont importantes, il peut parfois être nécessaire de retirer la totalité du sein pour le reconstruire en utilisant l'une des techniques décrites précédemment.
Correction après reconstruction du mamelon
Une reconstruction du mamelon peut s’aplatir en raison de changements du volume ou suite au processus de vieillissement. D’autre part, en règle générale, la projection du mamelon diminue après quelques années. Une opération simple et brève permet d'agrandir le mamelon reconstruit. Un nouveau tatouage à la fois du mamelon et de l'aréole est alors également nécessaire. De toute façon, les tatouages ont tendance à s'estomper et doivent souvent être refaits après plusieurs années.
Un mauvais positionnement du mamelon et de l'aréole est généralement le résultat d'une mauvaise planification pré-opératoire. Parfois la position du mamelon peut être altérée par le processus de cicatrisation ou suite aux effets secondaires de la radiothérapie. Si l'aréole est déplacée trop loin de sa position naturelle et ne peut pas être simplement repositionnée, la reconstruction du mamelon peut être abandonnée et refaite à l'emplacement adéquat.
C. Chirurgie correctrice après augmentation mammaire
Introduction
Les complications précoces après ce type de chirurgie du sein sont décrites dans le chapitre sur l'augmentation mammaire. Même si on peut les traiter facilement, les complications comme une infection ou un saignement secondaire peuvent augmenter considérablement le risque à long terme de capsulite contractile. Le traitement de la capsulite contractile et d'autres complications tardives sont abordés.
Capsule et capsulité contractile
Une capsule va toujours se former autour d'un implant, que l'implant ait été utilisé pour une augmentation mammaire ou une reconstruction mammaire. Au début, la capsule est mince et souple. Au fil du temps, la capsule peut s'épaissir et éventuellement finir par se contracter. Les raisons en sont incertaines, mais le phénomène est appelé capsulite contractile.
La contraction de la capsule autour de l'implant risque de déformer la prothèse et de conduire à des douleurs chroniques avec sensation de constriction du sein concerné. La capsulite contractile peut survenir quelques mois après la pose d'un implant, ou plus tard, même après 20 ou 30 ans.
Une fois que la capsulite contractile devient désagréable pour la patiente, elle envisagera peut-être une correction. Dans la plupart des cas, on pratiquera soit une capsulotomie, soit une capsulectomie.
Une capsulotomie consiste à retirer l'implant par la cicatrice existante puis à pratiquer des incisions dans la capsule, dans différentes directions, de sorte que le tissu environnant puisse se relâcher. L'implant mammaire est ensuite remis en place.
Une capsulectomie consiste à retirer la capsule et la prothèse mammaire ensemble par une incision dans le repli sous le sein. Ici aussi l'implant mammaire peut être remis en place, ou échangé contre une nouvelle prothèse.
Les implants doivent parfois être enlevés, notamment dans certains cas de récidive de capsulite contractile sévère chez la même patiente ou si c’est le souhait de la patiente. Dans ces cas il est parfois nécessaire de pratiquer un lifting des seins (une mastopexie) parce que la peau et le tissu mammaire couvrant la prothèse ont été étirés pendant longtemps. Si on ne le fait pas les tissus mous que sont la glande mammaire et la peau s’affaissent car le soutien mammaire a disparu.
On peut alternativement recréer un nouveau sein en utilisant les techniques de reconstruction mammaire et les tissus autologues, si c’est le souhait de la patiente.

Photo 1a

Photo 1b
Photo 1c

Photo 1d
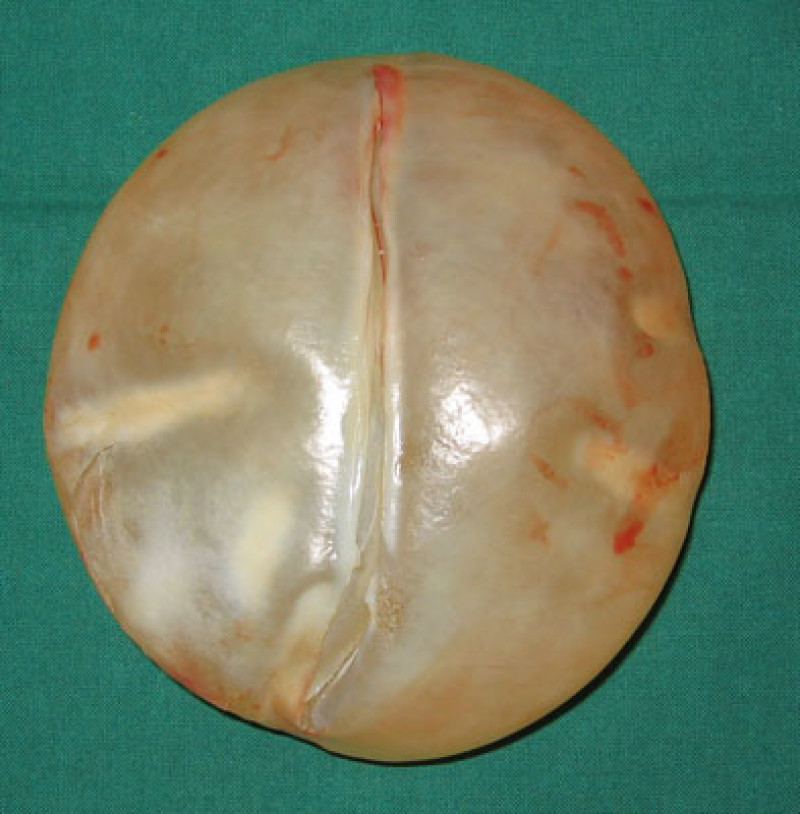
Photo 1e
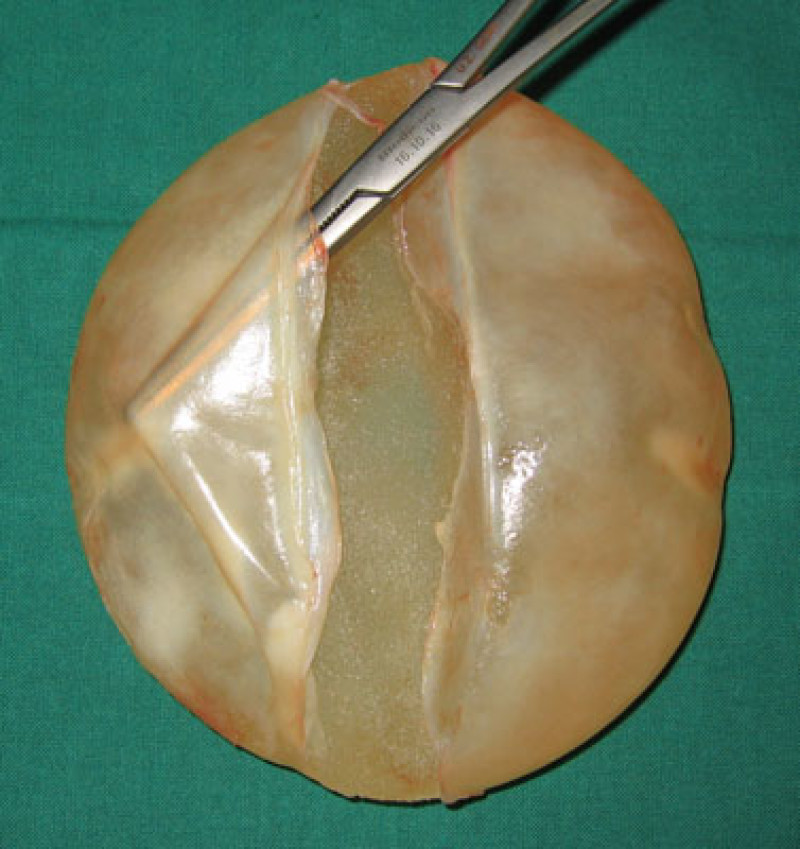
Photo 1f
Photos: (a) Capsulite contractile unilatérale avec déplacement et déformation du sein gauche. (b, c, d) Photos post-opératoires après capsulectomie et remplacement d'implant. (e, f) La capsule comprime l'implant et provoque des plis. Après avoir retiré l’épaisse capsule, la forme de l'implant est restaurée. |
Déplacement ou rotation de l'implant
La rotation d'un implant se produit le plus fréquemment dans la première semaine post-opératoire. Ce problème ne concerne que les implants anatomiques. Pour limiter le risque de survenue de ce problème, il faut placer un pansement comprimant modérément la partie supérieure des seins à la fin de l’intervention pour forcer l'implant à s’intégrer aux tissus environnants et se fixer dans une position idéale. Malgré cela, si l'implant ne s'intègre pas aux tissus environnants, il peut encore se déplacer ou tourner dans sa poche pendant des mois, voire des années après la chirurgie.
Si la prothèse tourne, la forme du sein ne sera rapidement plus naturelle, avec une projection du pôle supérieur plus grande que celle du pôle inférieur. La contraction du muscle grand pectoral peut provoquer un déplacement de l’implant. Dans la période postopératoire précoce, l’implant se déplacera vers le haut, tandis qu’il aura tendance à se déplacer vers le bas et vers l'extérieur dans la période post-opératoire plus tardive. Cette complication peut entraîner une asymétrie significative entre les seins.
Le déplacement ou la rotation d'un implant mammaire ne peuvent être résolus que par une opération chirurgicale. Après avoir retiré la prothèse, la poche (capsule) doit être corrigée en conséquence. Dans certains cas, il est nécessaire d’enlever ou de fermer une partie de la capsule. La solution consiste souvent à déplacer l'implant de devant à derrière le muscle grand pectoral, ou l’inverse.
Si un implant a migré vers le bas en raison d’une lésion chirurgicale du sillon sous-mammaire, le repli sous le sein doit être reconstruit avant que l'implant ne soit remis en place.
Rupture d'implant
Cette complication est plus fréquente chez les femmes avec des implants remplis de solution saline qu'avec des prothèses remplies de gel de silicone. La rupture tardive se produit généralement à cause d’une faiblesse de la couche extérieure de l'implant. De petits plis peuvent se former sur l'implant lors de son insertion. Les rebords des plis subissent des frottements continus lors des mouvements habituels de la patiente. Après plusieurs années, des déchirures peuvent apparaître au niveau de ces replis.
Les implants qui sont en place depuis une longue période de temps peuvent aussi se rompre spontanément. Un traumatisme externe peut également endommager l'implant, bien que ce soit rare.
Un implant rempli de solution saline se dégonfle en 24 à 72 heures. Cela ne pose aucun danger pour la patiente, car la solution saline est complètement éliminée par les reins. L'impact esthétique peut en revanche être important et justifie un changement rapide de la prothèse incriminée. Si la patiente attend trop longtemps, la capsule va progressivement se rétracter, si bien que l’opération nécessaire au changement de prothèse sera plus compliquée.
L’arrivée des nouvelles prothèses remplies de gel de silicone cohésif a nettement réduit les complications sévères sur rupture d’implant. Le gel liquide utilisé avant cela pouvait migrer dans les tissus avoisinants après rupture de l’implant. C’est pourquoi de nombreuses patientes développaient des complications sévères sur rupture de prothèse.
Avec les nouveaux implants remplis d’un silicone similaire à de la gélatine, le gel reste en place même en cas de rupture de la couche externe de la prothèse. Par conséquent, une rupture d’implant peut rester asymptomatique pendant une longue période de temps avec ces nouvelles prothèses, ne devenant problématique que lorsque la capsulite rétractile se développe. Une capsulotomie avec changement d’implant résout ce problème.
Nécrose et perforation de la peau du sein sus-jacente
Il s’agit d’une complication rare, qui se produit principalement chez des patientes qui ont choisi des prothèses mammaires de très grande taille et qui ont une peau fine au niveau des seins. La pression constante due à la gravité conduit à un rétrécissement progressif des vaisseaux sanguins de la partie inférieure des seins, ce qui provoque une nécrose de la peau de cette région, puis plus tard une perforation.
Une fois que la peau est perforée, la prothèse est exposée, ce qui entraine un risque élevé d'infection. Le chirurgien doit donc retirer l'implant, désinfecter abondamment la cavité, puis fermer l’orifice cutané avant de mettre en place une prothèse beaucoup plus petite. Dans certains cas, il peut être conseillé de ne pas remplacer l'implant mammaire.
Asymétrie
Le but de la chirurgie du sein est d'obtenir une symétrie. Mais chaque patiente doit comprendre qu'une asymétrie mineure est normale. Les femmes n’ont pas naturellement des seins parfaitement symétriques. L’asymétrie des seins s'applique donc aussi aux femmes qui ont bénéficié d’une chirurgie mammaire et en fait, l’asymétrie entre les seins peut être plus marquée après une chirurgie mammaire. On peut ainsi trouver des disparités de la forme, du volume, de la position ou de l'axe des seins. Une patiente présentant une certaine asymétrie pré-opératoire retrouvera cette même asymétrie après une augmentation mammaire, mais de manière plus ou moins visible. Les patientes qui présentent une grande différence de volume entre leurs seins avant la chirurgie peuvent bénéficier de la mise en place de deux implants de taille différente.
Les différences très marquées de taille entre les seins doivent être corrigées en utilisant des techniques très spécifiques. Le problème est différent pour chaque patiente, c’est pourquoi il vaut mieux en discuter directement avec son chirurgien plasticien.
Ecartement entre les deux seins
La position et l’écartement entre les deux seins varient de façon significative chez les femmes qui n'ont pas eu recours à une chirurgie du sein. Il en va de même pour l’écartement des mamelons qui peut être très marqué, or il est difficile de faire une augmentation mammaire qui va corriger ce problème. Une augmentation mammaire avec un implant placé devant le muscle grand pectoral permet souvent le rapprochement des mamelons. Si les deux mamelons pointent vers l'extérieur, il est parfois nécessaire d'utiliser des implants de très grande taille pour pouvoir obtenir un aspect naturel de la poitrine. Dans d’autres cas il est impossible de corriger la distance entre les seins, ce que la patiente doit pouvoir accepter.
Le lipofilling permet parfois d’atténuer la transition entre les deux seins.
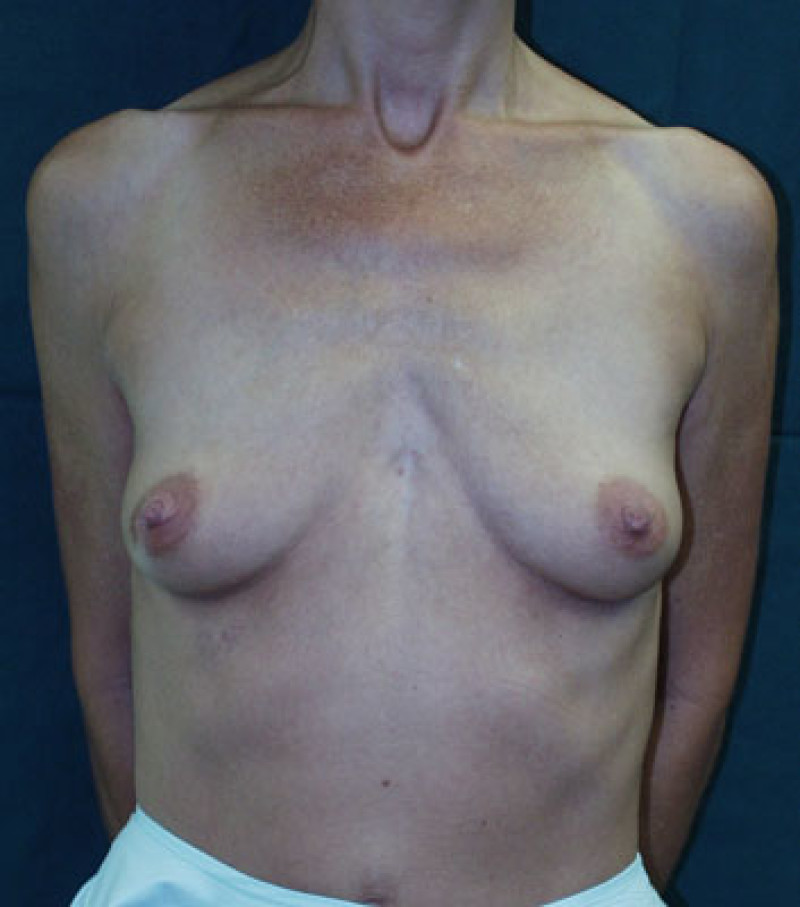
Photo 2a
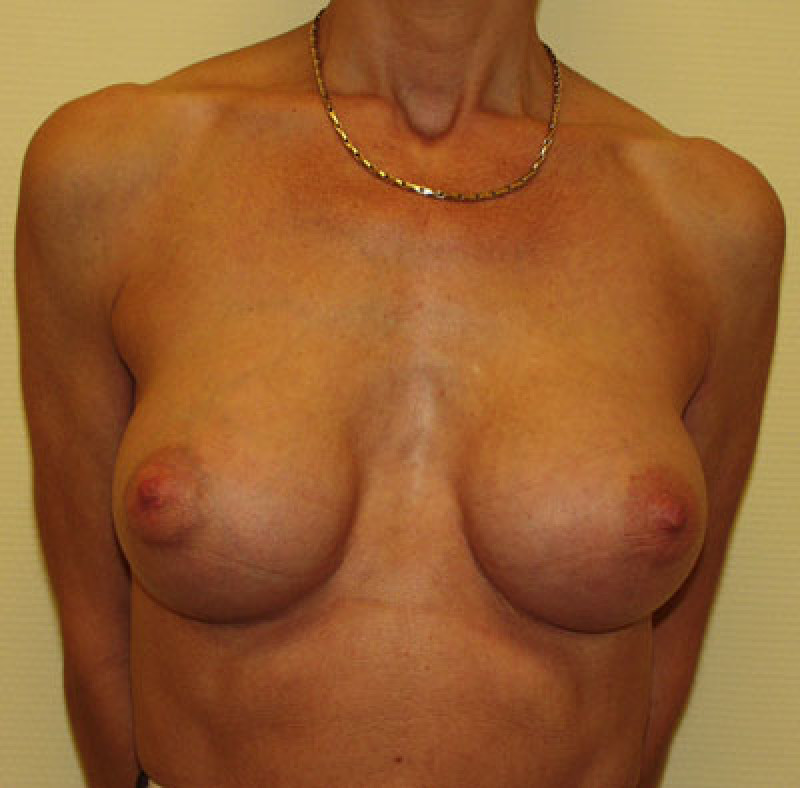
Photo 2b
Photos: Photo pré-opératoire (a) et photo post-opératoire (b) d'une augmentation mammaire chez une patiente présentant un écartement marqué entre les deux seins. Cet écartement ne peut pas être diminué à moins d’utiliser des prothèses de très grande taille. |
Insatisfaction concernant le volume des seins
Avant d’être opérée d’une augmentation mammaire, la patiente et son chirurgien plasticien discutent du volume mammaire qu’elle désire obtenir. Le volume mammaire est estimé à l'aide d'un implant d'essai choisi par la patiente en consultation pré-opératoire. Bien que cette estimation soit faite systématiquement, il existe des patientes qui estiment que la taille de leurs seins est toujours insuffisante après la chirurgie. Ce problème ne peut être résolu que par une nouvelle opération. Si la patiente veut des seins plus grands, l'implant en place est retiré et une prothèse de plus grande taille est insérée. Ce changement de prothèse est réalisé par la même incision.
À l'autre extrême, une patiente peut trouver que ses prothèses sont trop grandes. C'est une situation très rare, mais qui peut encore une fois être résolue par un changement pour des prothèses plus petites.
D. Chirurgie correctrice après lifting des seins (mastopexie)
Les plaintes les plus fréquentes des femmes qui ont bénéficié d’un lifting des seins sont l'asymétrie et la récurrence de l'affaissement à long terme.
Une asymétrie marquée entre les seins après un lifting mammaire est généralement la conséquence d’une mauvaise planification pré-opératoire. Une asymétrie de la forme et de la position du mamelon et de l'aréole peut généralement être traitée en réutilisant les cicatrices existantes.
Les variations de poids et le vieillissement peuvent affecter la qualité de la peau environnante, de sorte que les seins recommencent à s'affaisser. Ce problème peut également être corrigé par une opération de courte durée et en réutilisant les cicatrices existantes.
E. Chirurgie correctrice après réduction mammaire
Les problèmes de vascularisation du mamelon et de l'aréole
Les problèmes de vascularisation du mamelon et de l'aréole sont rares mais peuvent provoquer une déformation importante de cette partie du sein.
Des cloques et des croûtes de l'aréole apparaissent si l’approvisionnement en sang est temporairement réduit. En général la plaie guérit spontanément, mais elle a tendance à laisser une zone de tissu cicatriciel qui contient moins de pigments.
Une fois que la cicatrice a atteint sa pleine maturité et si la structure de base du mamelon et de l'aréole a été préservée, la lésion peut être tatouée pour redonner son aspect naturel à l'aréole.
Si l'approvisionnement en sang est fortement diminué, le mamelon et l'aréole peuvent nécroser. Dans ce cas, la déformation esthétique est beaucoup plus importante. La peau nécrotique doit être excisée et la plaie propre fermée par des points de suture.
On pourra reconstruire le mamelon une fois que la cicatrice aura atteint sa pleine maturité.
Les problèmes de vascularisation de la glande mammaire
Ce type de complication est extrêmement rare, mais a des conséquences graves.
Les patientes souffrant d'une maladie vasculaire préexistante et celles chez lesquelles une mauvaise technique chirurgicale a été employée présentent un risque important de développer ce type de problème. Une partie de leurs tissus mammaires peut mourir et s’infecter suite à l’intervention chirurgicale. Cela peut mener à la formation d'abcès ou de fistule cutanée.
Si de vastes zones de la poitrine sont impliquées, une perte importante de volume et une cicatrisation étendue peuvent survenir.
Pour les plus petites zones, une nécrose du tissu adipeux peut se produire. Une partie des tissus du sein se transforme alors en une masse indurée, constituée d’huile mélangée à de petits kystes.
À la palpation, une zone de nécrose du tissu adipeux du sein ressemble à une lésion maligne, bien que la nécrose du tissu adipeux soit un processus entièrement bénin. La nécrose peut aussi semer la confusion lors de la mammographie.
Le traitement de la nécrose du tissu adipeux est variable. Les petites zones peuvent être surveillées, alors que les lésions plus importantes avec réouverture cutanée ou surinfection doivent être excisées chirurgicalement.
Idéalement il est utile d'attendre, parfois pendant plusieurs mois, afin de déterminer quelles zones du tissu mammaire vont récupérer.
Si de grandes surfaces sont excisées, il peut être nécessaire d'envisager une reconstruction mammaire par tissus autologues.
Les cicatrices
Les cicatrices à la partie inférieure du sein guérissent généralement très bien. La longueur de la cicatrice tend à être proportionnelle à la quantité de tissu mammaire retiré. Ainsi plus la réduction mammaire est importante, plus longues sont les cicatrices.
Les cicatrices hypertrophiques sont le résultat d’un excès de formation de tissu cicatriciel. La cicatrice devient rouge, surélevée, plus dure et plus large. Ce processus peut être pénible pour les patientes, mais il est souvent déterminé par la génétique.
Les cicatrices hypertrophiques sont d'abord traitées par des massages réguliers et l'application d'une compression. On peut combiner ce traitement avec une série d'injections intra-lésionnelles de cortisone. Les cas les plus sévères de cicatrices hypertrophiques sont parfois traités par une exérèse chirurgicale suivie d'une irradiation locale.
Un excès de peau peut parfois apparaître à la partie inférieure de la cicatrice verticale ou aux deux extrémités de la cicatrice horizontale. Cet excès de peau est appelé «oreille cutanée». On peut exciser chirurgicalement ces oreilles cutanées lorsqu’elles sont très proéminentes, ou si elle provoque une gêne physique ou visuelle.
Pour terminer, il faut mentionner que toute cicatrice peut s'élargir par étirement, et qu’une révision chirurgicale permettra d’améliorer son apparence.
L’asymétrie après réduction mammaire
Comme pour toute autre opération des seins, une petite asymétrie résiduelle est inévitable, car il n'existe pas deux seins tout à fait identiques.
Toute asymétrie peut être liée au volume ou à la forme des seins. S'il existe une différence de volume, elle peut être corrigée en réduisant la taille du sein le plus grand ou en augmentant celle du sein le plus petit. La forme des seins peut être améliorée par des résections limitées de peau ou en déplaçant la plaque aréolo-mamelonnaire.
Une plaque aréolo-mamelonnaire positionnée trop haut ou trop bas sur le sein reflète une mauvaise planification pré-opératoire. Une aréole trop basse peut facilement être repositionnée en utilisant les mêmes cicatrices que celles utilisées pour la réduction mammaire. En revanche, une aréole qui a été placée trop haut est un problème beaucoup plus difficile à corriger. L'abaissement de l’aréole peut provoquer des cicatrices importantes et visibles lorsque vous portez un bikini ou un décolleté.
La rétraction du mamelon
Une rétraction du mamelon peut également survenir après une chirurgie de réduction mammaire. Le tissu cicatriciel qui se forme sous la plaque aréolo-mamelonnaire peut provoquer une traction du mamelon en-dessous de celle-ci. Ce problème est généralement causé par l'influence de la gravité sur le tissu glandulaire en guérison. Une rétraction du mamelon peut toutefois être corrigée chirurgicalement.
Les changements de volume et de forme
Les pertes de poids massives provoquent habituellement une diminution significative de la quantité de tissu glandulaire sans changement de la peau environnante chez les patientes concernées. En conséquence, les seins ont tendance à s'affaisser et à perdre une partie de leur projection.
Une patiente peut alors choisir d’augmenter le volume de ses seins, ce qui peut être réalisé en utilisant les techniques standard d'augmentation mammaire. Une alternative possible est de procéder à un lifting des seins pour en améliorer la forme.
Inversement, les patientes présentant un gain de poids significatif ont tendance à augmenter leur volume mammaire. Ces patientes peuvent choisir une réduction mammaire secondaire, qui peut être réalisée en réutilisant les cicatrices déjà présentes.
Il est important que les patientes qui sont sujettes à ces fluctuations de poids stabilisent leur poids, qui doit ensuite être maintenu pendant au moins un an, avant de bénéficier d’une nouvelle chirurgie de réduction mammaire.
Lors du processus naturel de vieillissement, l'enveloppe du sein peut perdre de son élasticité et le sein de sa fermeté. Ce phénomène est particulièrement fréquent à la partie inférieure des seins, zone la plus affectée par la gravité. Il en résulte une forme peu attrayante, marquée par une aréole qui reste en place associée à une descente du tissu glandulaire vers le pôle inférieur du sein. Cette déformation est particulièrement fréquente après une réduction mammaire par cicatrice verticale.
Elle se produit parce qu’une quantité insuffisante de peau a été retirée du pôle inférieur du sein lors de la première opération. Pour corriger cela, le tissu glandulaire doit être remodelé et repositionné plus haut. On utilise pour cela les cicatrices préexistantes, mais il est souvent nécessaire d’exciser de la peau des pôles inférieurs en plus, à la fois horizontalement et verticalement.
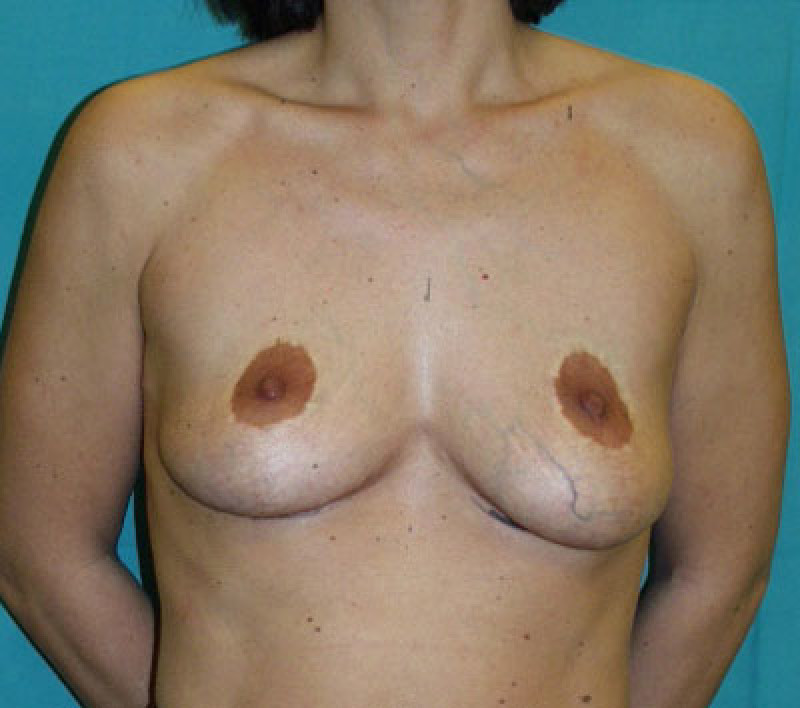
Photo 1a
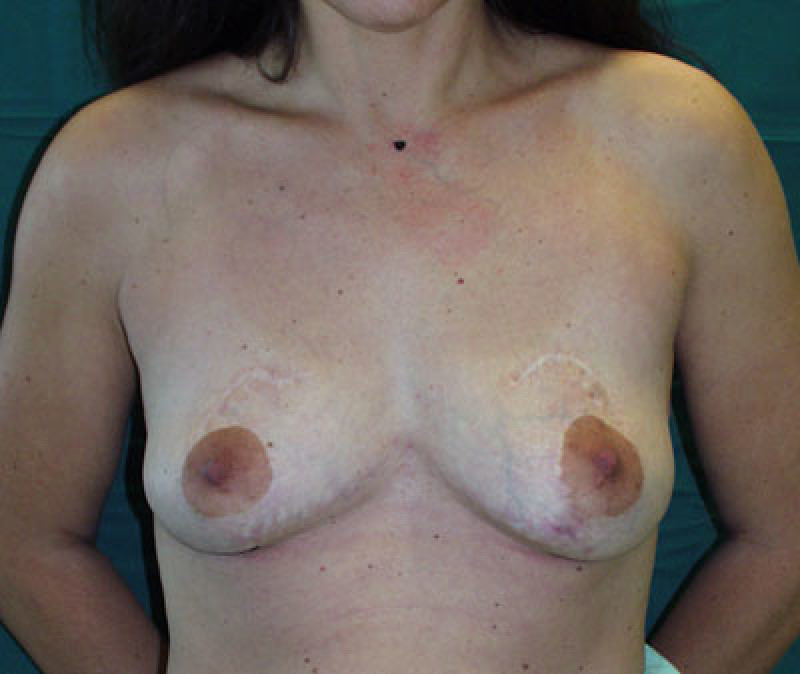
Photo 1b
Photos: Photo pré-opératoire (a) d'une patiente après réduction mammaire chez laquelle les plaques aréolo-mamelonnaires ont été placées trop haut sur les seins. Photo post-opératoire (b) illustrant la correction de la hauteur des mamelons. Les cicatrices au-dessus des aréoles sont inévitables. |
