Prévention
La médecine moderne tend de plus en plus vers la médecine préventive. En ce qui concerne le cancer du sein, ces dernières années ont vu un changement vers la prévention avec la découverte du gène BRCA. Entre-temps, plusieurs gènes ont été identifiés ainsi que plusieurs facteurs de risque décrits. Selon ces éléments, une stratégie de dépistage personnalisée peut être choisie. Il est donc important de comprendre ces facteurs de risque et génétiques.
Diagnostic
J'ai reçu un diagnostic de cancer ... Ce site web est un portail qui vous aidera, ainsi que vos proches, à trouver des informations personnelles et des réponses à vos problèmes.
Ce site devrait fournir des conseils et un soutien aux patients sur leur chemin vers le rétablissement et une meilleure qualité de vie.
La partie "Diagnostic" de notre site est organisée en deux sections principales. Tout d'abord, dans "Anatomie et physiologie", nous fournissons une compréhension de base du sein. Dans la deuxième partie "Tumeurs et Maladies", nous approfondirons tout ce qui concerne les affections mammaires.
De plus, nous souhaitons informer les femmes qui se demandent si elles ont un problème mammaire, mais ne souhaitent pas consulter immédiatement leur médecin à ce sujet. Les connaissances et les informations peuvent souvent offrir une réassurance immédiate si la femme est capable d'identifier elle-même le problème et de constater qu'aucun traitement spécifique n'est nécessaire. D'autre part, nous essayons également d'informer les femmes qui ont en effet reçu un diagnostic de problème mammaire grave, comme une maladie maligne, et qui souhaitent consulter leur médecin bien préparées.
Thérapie
Dans le traitement du cancer du sein, le choix de la reconstruction doit être envisagé dès le départ. Il n'y a pas de but plus fondamental pour notre Fondation que de sensibiliser les patients et les chirurgiens oncologiques à cette question. En prenant une décision éclairée à l'avance, nous ne compromettons pas la possibilité d'une reconstruction ultérieure sans pour autant perdre de vue l'aspect oncologique. Bien sûr, la survie prime et la décision du chirurgien oncologue prévaudra toujours.
La page "Comment choisir" contient toutes les informations que vous pouvez attendre lors d'une première consultation avant de faire enlever la tumeur. Cette page est très complète et votre chirurgien plasticien ne fournira que les informations pertinentes pour votre situation personnelle.
"L’ablation chirurgicale de la tumeur" raconte l'histoire de l'opération elle-même. Il s'agit de l'opération la plus importante car l'enlèvement réussi de la tumeur reste la priorité. Nous vous guidons à travers les différentes méthodes d'exérèse. Cette décision est souvent prise pour vous par une équipe multidisciplinaire composée d'oncologues, de radiologues, de pathologistes, de radiothérapeutes, d'infirmières spécialisées en oncologie, de gynécologues, de chirurgiens oncologiques et de chirurgiens plasticiens.
Dans la section "Introduction à la reconstruction mammaire", vous trouverez toutes les informations et illustrations des différentes méthodes de reconstruction avec les étapes correspondantes.
Revalidation
Les personnes traitées pour un cancer ont souvent besoin d'une longue période de récupération.
Le cancer est une maladie radicale dont le traitement est lourd. Souvent, les personnes doivent faire face à des problèmes psychosociaux et/ou physiques par la suite, tels que le stress, l'anxiété, la fatigue extrême, les articulations douloureuses, la baisse de forme, le lymphœdème... Cela peut avoir un impact important sur le bien-être général.
La plupart des hôpitaux proposent des programmes de révalidation. Nous couvrons ici quelques-uns des principaux sujets.
Quality of Life
La qualité de vie est un facteur clé pour faire face au cancer du sein. Il est donc important de trouver des mécanismes d'adaptation qui fonctionnent, et qui seront différents d'une patiente à l'autre. Pour certaines, il peut s'agir de trouver du plaisir dans les activités qu'elles pratiquaient avant le diagnostic, de prendre le temps d'apprécier la vie et d'exprimer sa gratitude, de faire du bénévolat, de faire de l'exercice physique... Des études ont montré que l'acceptation de la maladie comme faisant partie de la vie est un élément clé pour faire face efficacement à la maladie, ainsi que pour se concentrer sur la force mentale afin de permettre au patient d'avancer dans la vie. Dans cette section, nous abordons certains sujets que les patients rencontrent pendant et après le traitement et nous fournissons des informations pour y répondre.
L'ablation chirurgicale de la tumeur
Retirer autant que possible de la masse de la tumeur maligne est la base du traitement ultérieur et détermine le pronostic de cette maladie.
Bien que la tumeur et ses ramifications doivent être complètement enlevées, il n'est pas toujours nécessaire de retirer complètement la glande mammaire.
Introduction
En fonction de la taille de la tumeur, de la taille du sein, de l'emplacement de la tumeur, de la présence éventuelle d'autres tumeurs, du type de la tumeur et des préférences de la patiente, les types de résections suivants peuvent être effectués :
Une tumorectomie : l'ablation de la tumeur avec une marge de sécurité.
Une segmentectomie : l'ablation d'un segment du sein.
Une mastectomie : l'ablation complète de la glande mammaire.
Vous trouverez plus d'explications sur ces procédures ci-dessous.
Ceci peut être combiné avec une biopsie du ganglion sentinelle des ganglions axillaires ou une ablation chirurgicale partielle des ganglions axillaires.
Si vous souhaitez obtenir des informations plus spécialisées sur notre approche générale de la chirurgie mammaire, vous pouvez en apprendre davantage sur le "principe des 3 étapes".
Le principe des 3 étapes
Le principe d’analyse du sein en 3 étapes a été développé pour aider à la description et au traitement des déformations complexes du sein chez la femme. Il divise la poitrine en 3 parties anatomiques simples : l'empreinte mammaire, le cône glandulaire et l'enveloppe cutanée.
L'application du principe des 3 étapes simplifie considérablement la planification et la prise en charge chirurgicale.
1. L’empreinte
L'empreinte représente le contour de la base du sein sur la paroi thoracique et constitue l'interface entre la face postérieure du sein et la cage thoracique. Elle représente les fondations de la structure tridimensionnelle sus-jacente qu’est le sein (fig. 1).
L'empreinte peut être facilement observée à la fin d'une mastectomie, lorsque la peau recouvrant le sein est rétractée, exposant ainsi les muscles grand dentelé et pectoral.
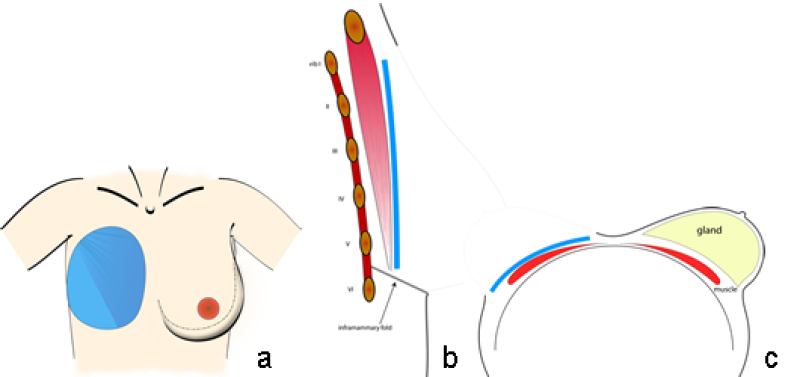
Fig. 1: taille et position typiques de l'empreinte du sein sur la paroi thoracique en vue frontale (a), sagittale debout (b) et axiale en décubitus dorsal (c).
2. Le cône
Le cône correspond à la forme tridimensionnelle, c’est le volume et la projection du sein. Il est normalement formé par la glande mammaire et se trouve en avant de l'empreinte du sein (fig. 2).
Chaque cône a un volume spécifique et sa composition est différente d’une femme à l’autre. La base du cône équivaut ou est légèrement plus petite que l’empreinte du sein.
En position debout, le contour la paroi thoracique évolue graduellement pour donner la partie supérieure et médiale du sein. La région sous-claviculaire est généralement plate voire légèrement concave.
Au niveau latéral et inférieur du sein, la transition entre le thorax et le sein est plus nette, elle peut même atteindre 180 ° au bord inférieur des seins hypertrophiques ou sévèrement ptotiques.
De manière générale, le cône est bien plein dans sa partie inféro-latérale, il atteint sa projection maximale au niveau de la plaque aréolo-mamelonnaire juste latéralement à la ligne médio-claviculaire et il présente un degré variable de ptose.
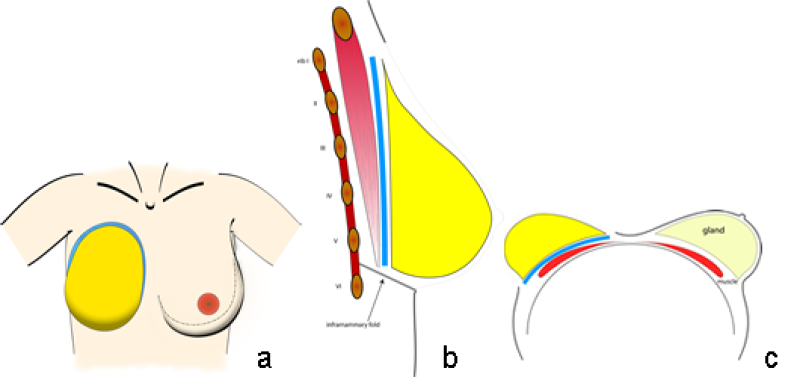
Fig. 2 : taille et position typiques de l'empreinte (bleu) et du cône (jaune) du sein sur la paroi thoracique en vue frontale (a) sagittale (b) et en décubitus dorsal (c).
3. l’enveloppe cutanée
L'enveloppe cutanée correspond à la peau recouvrant le sein, associée à la graisse sous-cutanée (fig. 3). Normalement, l'enveloppe cutanée joue le rôle d’un soutien-gorge bien ajusté, tenant le cône en position et favorisant la projection.
L'interface entre l'enveloppe cutanée et le cône peut jouer un rôle important dans la forme du sein. Les cicatrices résultant de la chirurgie ou de la radiothérapie peuvent rendre l'enveloppe plus étroite, alors que l’étirement du ligament de Cooper ou de la couche superficielle du fascia superficiel peut entraîner son relâchement.
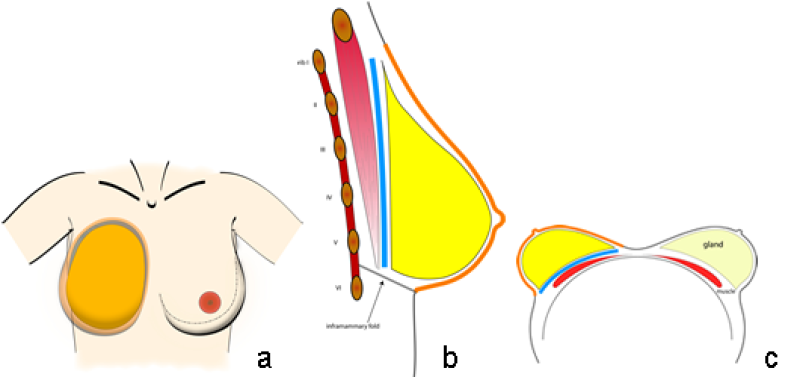
Fig. 3: taille et position typiques de l'empreinte (bleu), du cône (jaune) et de l’enveloppe cutanée (orange ) du sein sur la paroi thoracique en vue frontale (a), sagittale (b), et en décubitus dorsal (c).
La plaque aréolo-mamelonnaire (PAM) fait également partie de l'enveloppe cutanée. Elle contribue à l'esthétique générale du sein, en mettant en évidence le point de projection antéro-postérieur maximal, le long de la ligne médio-claviculaire ou légèrement latéralement à cette dernière (fig. 4).
Une aréole attrayante est pigmentée, de forme conique et est en continuité avec le contour naturel de l'enveloppe cutanée du sein. Le mamelon fait saillie depuis le centre de l'aréole.
La pigmentation de la plaque aréolo-mamelonnaire et les dimensions du mamelon sont sujettes à des variations importantes, et son appréciation esthétique dépend des goûts personnels de chacun.
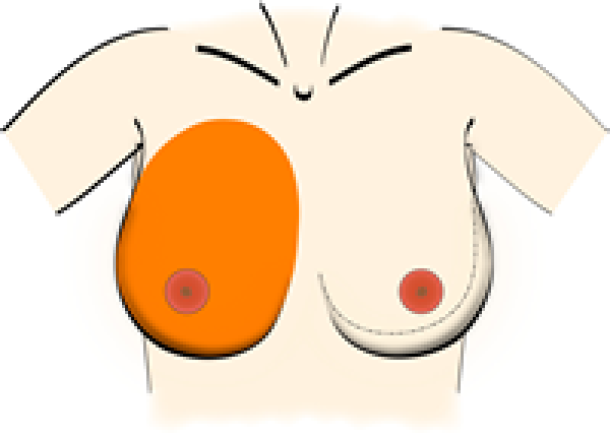
Fig. 4: La plaque aréolo-mamelonnaire (PAM) se trouve au point de projection antéro-postérieur maximal du sein, c’est à dire le long de la ligne médio-claviculaire ou légèrement latéralement à celle-ci.
La forme finale de la poitrine n’est pas déterminée de façon indépendante par l’empreinte, le cône ou l’enveloppe cutanée. C’est l’interaction de ces 3 éléments qui contribue à la conservation d’un sein d’apparence naturelle et agréable au cours du temps.
Références
Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Blondeel PN, Hijjawi J, Depypere H, Roche N, Van Landuyt K. Plast Reconstr Surg. 2009 Feb;123(2):455-62.
Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part II–Breast reconstruction after total mastectomy. Blondeel PN, Hijjawi J, Depypere H, Roche N, Van Landuyt K. Plast Reconstr Surg. 2009 Mar;123(3):794-805.
Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part III–reconstruction following breast conservative treatment. Blondeel PN, Hijjawi J, Depypere H, Roche N, Van Landuyt K. Plast Reconstr Surg. 2009 Jul;124(1):28-38.
Discussion. Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part III–reconstruction following breast conservative treatment. Nahabedian MY. Plast Reconstr Surg. 2009 Jul;124(1):39-40.
Discussion. Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part III–reconstruction following breast conservative treatment. Hammond DC. Plast Reconstr Surg. 2009 Jul;124(1):41-2.
Discussion. Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part IV–aesthetic breast surgery. Hammond DC. Plast Reconstr Surg. 2009 Aug;124(2):385-6.
Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part IV–aesthetic breast surgery. Blondeel PN, Hijjawi J, Depypere H, Roche N, Van Landuyt K. Plast Reconstr Surg. 2009 Aug;124(2):372-82.
Discussion. Shaping the breast in aesthetic and reconstructive breast surgery: an easy three-step principle. Part IV–aesthetic breast surgery. Nahabedian MY. Plast Reconstr Surg. 2009 Aug;124(2):383-4.
Tumorectomie
Une tumeur bénigne n'a pas la capacité de se propager à d’autres organes et peut être excisée dans sa totalité. En grandissant, elle pousse les tissus mammaires et est généralement bien délimitée. L’objectif de la chirurgie est de retirer la tumeur tout en préservant les tissus mammaires sains environnants.
L’ablation d'une tumeur maligne est plus complexe. Une tumeur maligne a des ramifications fines qui poussent dans toutes les directions, un peu comme les tentacules d'une pieuvre. La limite de la tumeur est souvent difficile à déterminer, alors même qu’il est essentiel de la retirer dans son intégralité. Pour assurer une résection complète de la tumeur et de toutes ses ramifications possibles, une large marge de tissu sain environnant doit être enlevée avec la tumeur.
Le tissu réséqué est ensuite examiné au microscope afin de vérifier que toutes les ramifications ont bien été excisées. La distance entre le bord de la tumeur et le bord de l'échantillon de tissu mammaire sain retiré est appelée « zone de résection saine » ou « marge saine ».
Avant d'entreprendre une intervention chirurgicale pour retirer la tumeur, la nature exacte et l'étendue de celle-ci doivent être déterminées afin d’aider à planifier la chirurgie et d'informer la patiente de manière complète. Toutes les alternatives possibles pour traiter la tumeur doivent être expliquées.
La résection d'une tumeur mammaire dépend de sa nature. La différence entre une lésion bénigne du sein et un cancer peut être déterminée par l’examen physique et l'imagerie de la tumeur par mammographie et échographie.
Chez toutes les patientes, la confirmation du diagnostic devrait être obtenue avant toute intervention chirurgicale grâce au prélèvement d’une petite partie de la tumeur et à son analyse microscopique.
Cela se fait principalement par biopsie à l'aiguille :
Avec aspiration à l'aiguille fine, les cellules aspirées peuvent être examinées au microscope.
La méthode la plus précise pour le diagnostic histologique est une biopsie cylindrique. Celle-ci est prélevée à l'aide d'une aiguille un peu plus grande, permettant un examen microscopique plus détaillé et donc un diagnostic plus précis.
Un mammotome est un dispositif à biopsie doté d’une aspiration utilisant la radiographie, l’ultrason ou l’IRM pour effectuer une petite biopsie mammaire. Une biopsie au mammotome peut être réalisée sous anesthésie locale et ne retire qu'une petite quantité de tissu sain.
Lorsque la tumeur est détectée tôt et qu’elle est encore de petite taille, seule la tumeur elle-même avec une marge de tissu sain doivent être excisées. Cette intervention chirurgicale est appelée une tumorectomie (fig 1).
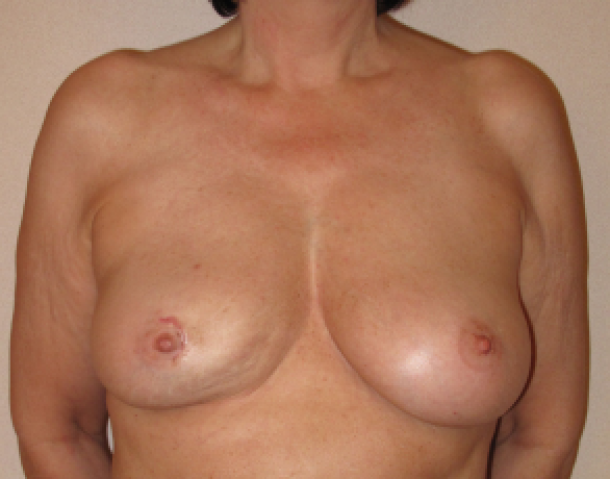
Fig 1a : status après biopsie (cicatrice récente autour de l’aréole) d’une tumeur récidivante. Une tumorectomie large du quadrant inféro-interne du sein droit a été pratiquée précédemment. Une asymétrie de forme et de volume est visible, mais pas dérangeante outre mesure.
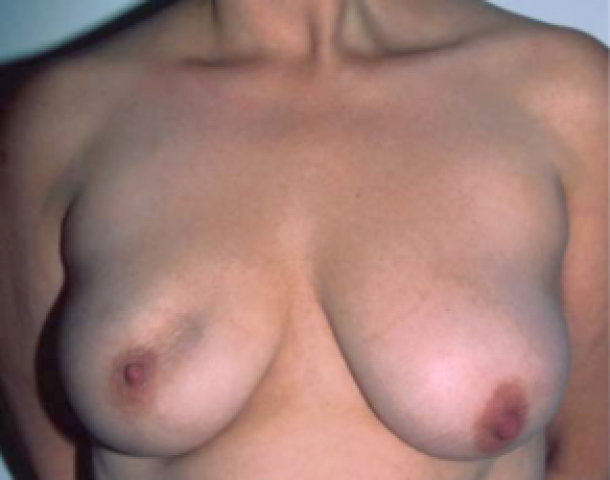
Fig 1b : status après tumorectomie du quadrant supéro-interne du sein droit. Une asymétrie de forme et de volume est visible, mais pas dérangeante outre mesure.
Les incisions peuvent être faites en regard de la tumeur ou à des endroits plus discrets comme le bord de l'aréole ou dans le sillon sous-mammaire (figure 2). Après l’ablation de la tumeur, un examen histologique de cette dernière sera effectué.
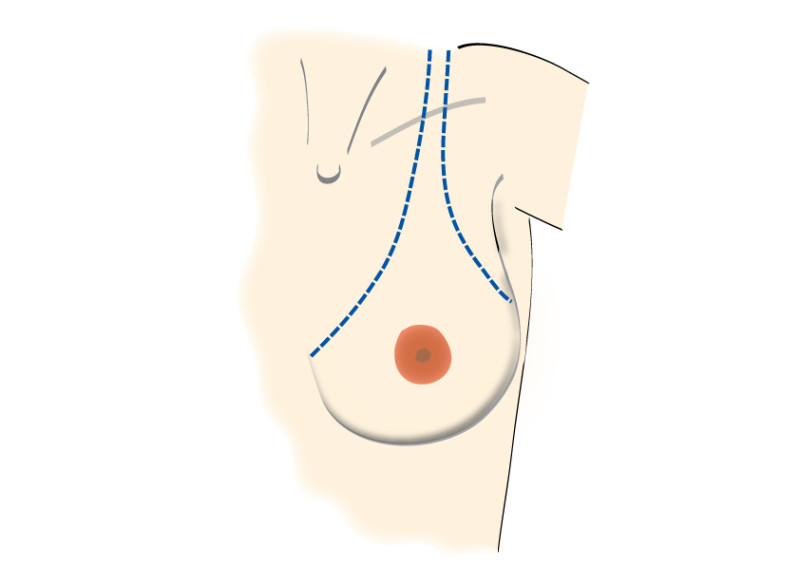
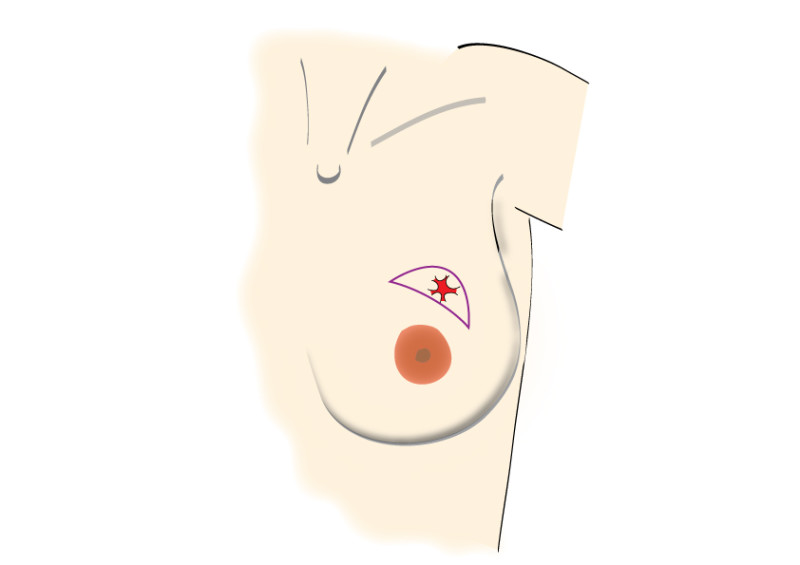
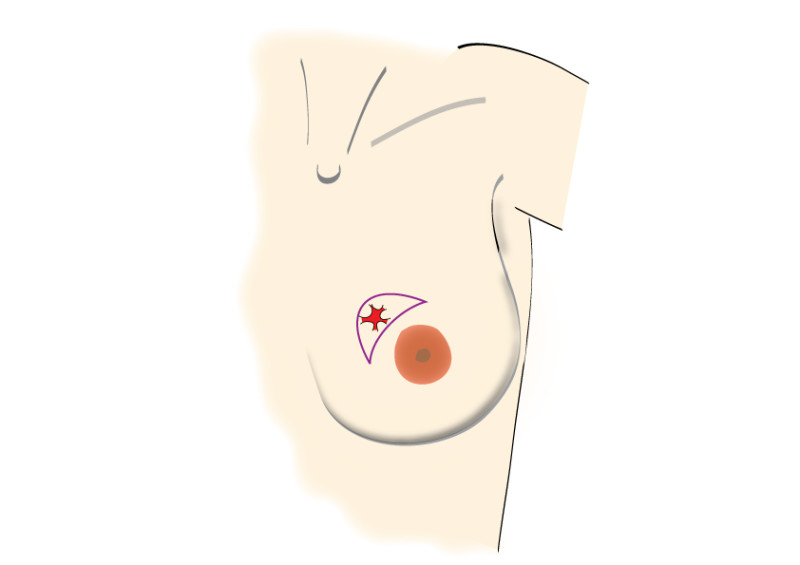
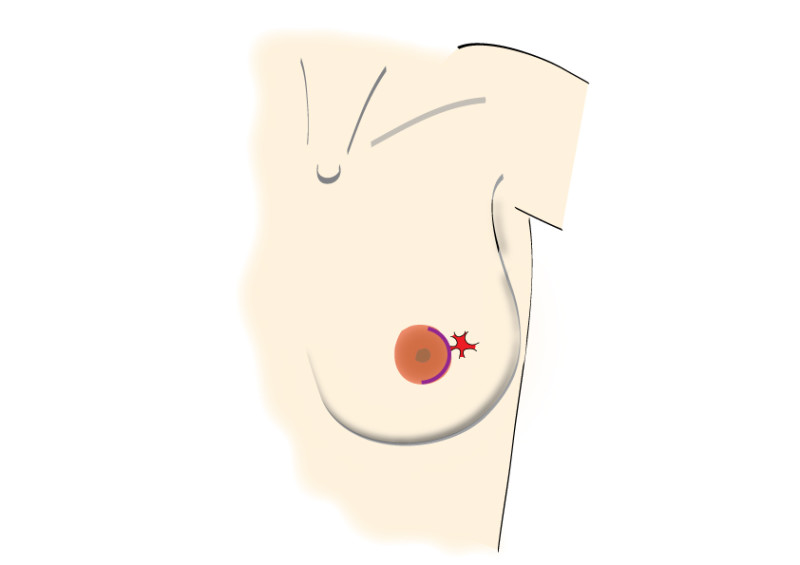
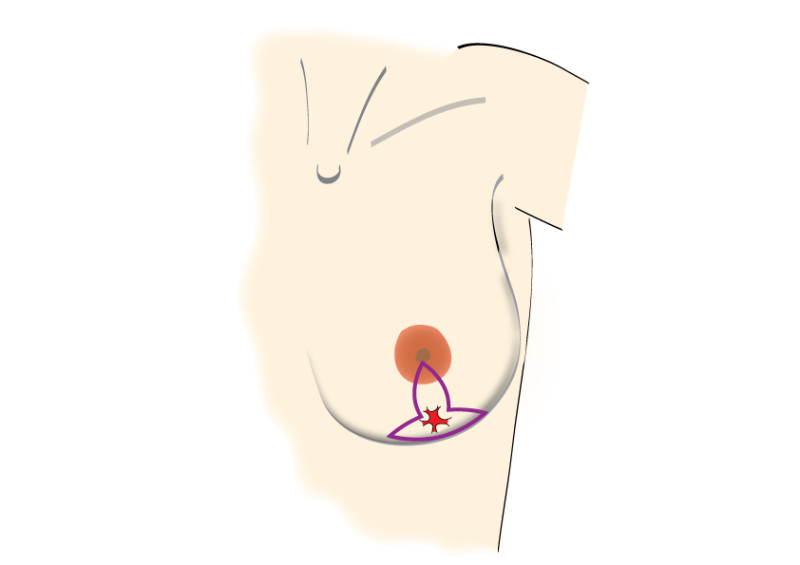
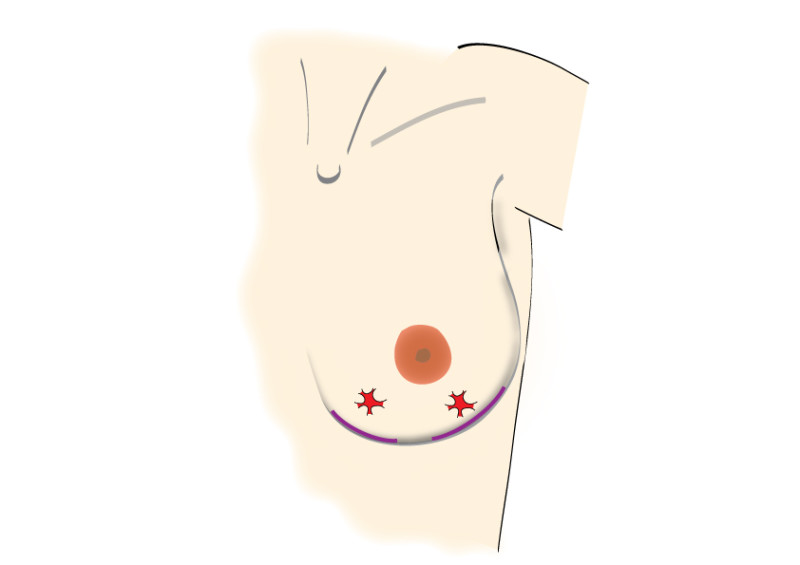
Fig. 2 : Incisions possibles au niveau du sein, en fonction de la taille et de la localisation de la tumeur. C'est très important de positioner les incisions et cicatrices à l'intérieur des limites du soutien-gorge (dessin 1)
La mammographie de dépistage, soutenue par la plupart des pays européens, permet de détecter de petites tumeurs qui ne peuvent pas être palpées à l’examen clinique. Ces tumeurs n’étant le plus souvent pas palpables, leur résection est donc effectuée grâce à la localisation au harpon. En pré-opératoire, un fil métallique est placé par un radiologue pour identifier le site tumoral (fig. 3a). Lors de l'opération, on suit le fil et le tissu à son extrémité est excisé. Le tissu contenant le fil est ensuite envoyé au radiologue, alors que le patient est maintenu sous anesthésie. Ce dernier réalise alors une radiographie afin de confirmer que la zone souhaitée a été enlevée (fig. 3b).
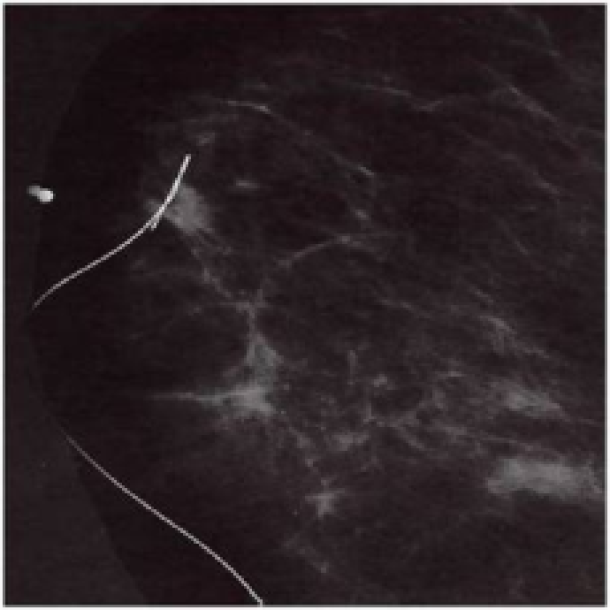
Fig 3a : localisation au harpon sous mammographie d’une tumeur non palpable.
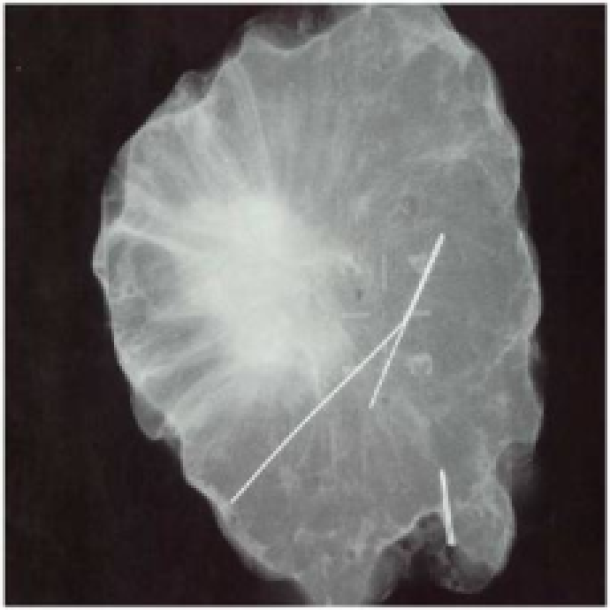
Fig 3b : radiographie le la même tumeur après résection de la tumeur et du harpon.
Si le fil indique que la tumeur est au centre de l'échantillon, on peut être certain qu'elle a été enlevée avec une marge saine suffisante. En revanche, si la tumeur se trouve près d'un bord de l'échantillon, du tissu mammaire supplémentaire peut être retiré (excision plus large), alors que le patient est encore sous anesthésie.
Si, suite à une tumorectomie, l'esthétique de la poitrine est affectée, une reconstruction mammaire peut être indiquée. Aujourd'hui de petites imperfections peuvent être corrigés facilement par un simple lipofilling (remplissage avec de la graisse prélevée par lipoaspiration). Les différentes méthodes de reconstruction mammaire sont discutées dans un autre chapitre de ce site.
Références
Consensus conference on breast conservation. Schwartz GF, Veronesi U, Clough KB, Dixon JM, Fentiman IS, Heywang-Köbrunner SH, Holland R, Hughes KS, Mansel RE, Margolese R, Mendelson EB, Olivotto IA, Palazzo JP, Solin LJ; Consensus Conference Committee. J Am Coll Surg. 2006 Aug;203(2):198-207.
Outcome of breast-conserving therapy in the Tokyo Women’s Medical University Breast Cancer Society experience. Karasawa K, Obara T, Shimizu T, Haga S, Okamoto T, Ito Y, Kamio T, Kimura T, Kameoka S, Mitsuhashi N, Nishikawa T, Aiba M, Izuo M. Breast Cancer. 2003;10(4):341-8.
Integration of plastic surgery in the course of breast-conserving surgery for cancer to improve cosmetic results and radicality of tumor excision. Petit JY, Rietjens M, Garusi C, Greuze M, Perry C. Recent Results Cancer Res. 1998;152:202-11.
Ten year results of a randomised trial comparing two conservative treatment strategies for small size breast cancer. Mariani L, Salvadori B, Marubini E, Conti AR, Rovini D, Cusumano F, Rosolin T, Andreola S, Zucali R, Rilke F, Veronesi U. Eur J Cancer. 1998 Jul;34(8):1156-62.
Breast-conserving treatment: controversies and consensus. Noguchi M, Kinne DW, Miyazaki I. J Surg Oncol. 1996 Jul;62(3):228-34.
Controversies in the local management of invasive and non-invasive breast cancer. Page DL, Johnson JE. Cancer Lett. 1995 Mar 23;90(1):91-6.
Segmentectomie et quadrantectomie dans le cadre de la chirurgie conservatrice du sein
L’ablation de tumeurs malignes de plus grande taille peut être effectuée de différentes manières : soit le sein est complètement excisé (mastectomie), soit seule la partie affectée est largement excisée (chirurgie mammaire conservatrice).
La possibilité d’effectuer une chirurgie conservatrice dépend de plusieurs facteurs.
Des études récentes démontrent cependant que même avec une marge saine de résection suffisante, une chirurgie mammaire conservatrice associée à une radiothérapie pourrait entraîner un risque légèrement accru de récidive locale, comparée à une mastectomie. La survie à long terme étant similaire dans les deux groupes étudiés.
L'incision cutanée est réalisée en regard de la tumeur, puis la tumeur est excisée avec une marge de tissu mammaire sain. Il est évident qu’avec les tumeurs de plus grande taille, il persiste un petit risque que la tumeur n'ait pas été complètement retirée. C’est pourquoi la partie excisée est analysée par un pathologue. Ce médecin fixe les tissus, les coupe en tranches fines, les colore et les étudie au microscope afin de vérifier si les marges du tissu sont exemptes de tumeur. Ce processus prend généralement au moins une semaine.
Une seconde procédure est parfois nécessaire si la tumeur n'est pas complètement retirée. Une fois que la tumeur a été complètement excisée, le sein doit être irradié. Cela a pour but d’éradiquer toute lésion microscopique satellite indétectable qui pourrait être entrain de se développer dans le tissu mammaire restant. L’association de la chirurgie à la radiothérapie peut entraîner des degrés variables de déformation du sein restant, selon la sensibilité de chacun à l'irradiation.
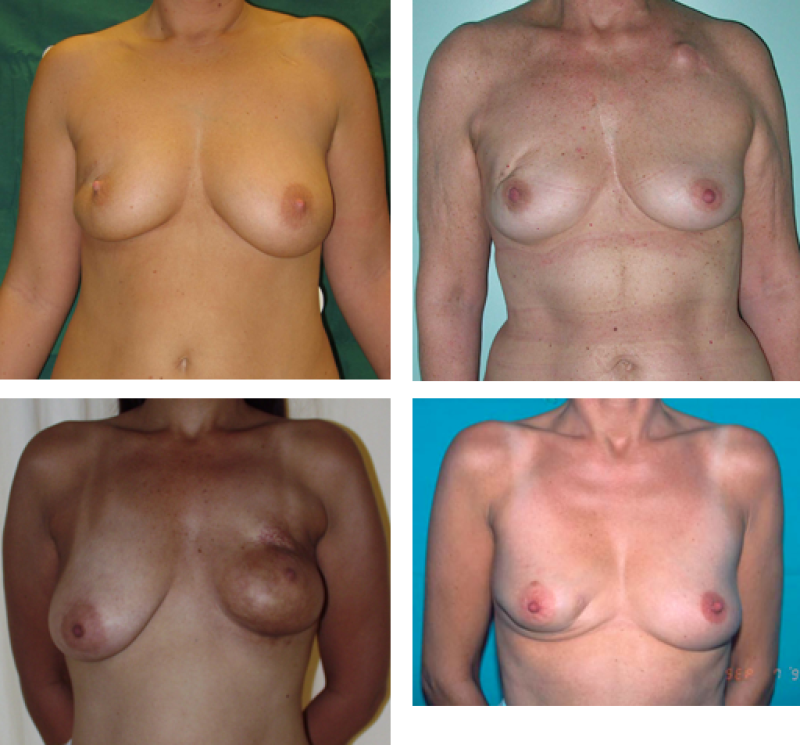
Figure 1: Chirurgie conservatrice du sein: exemples de déformation après segmentectomie et réactions variables à la radiothérapie post-opératoire.
Si la lésion est grande ou le sein petit, la quantité de tissu qui doit être retirée peut être relativement grande par rapport au volume de la poitrine. Dans ce cas nous utilisons les termes segmentectomie (ablation d'un segment de la poitrine, fig. 1) ou quadrantectomie (ablation d’un quart de la poitrine, fig. 2). Dans de tels cas, une chirurgie correctrice pourra être considérée ultérieurement en raison des irrégularités importantes de la forme de la poitrine que la perte tissulaire peut laisser, particulièrement lorsque la chirurgie est associée à la radiothérapie (ce qui est presque toujours le cas).
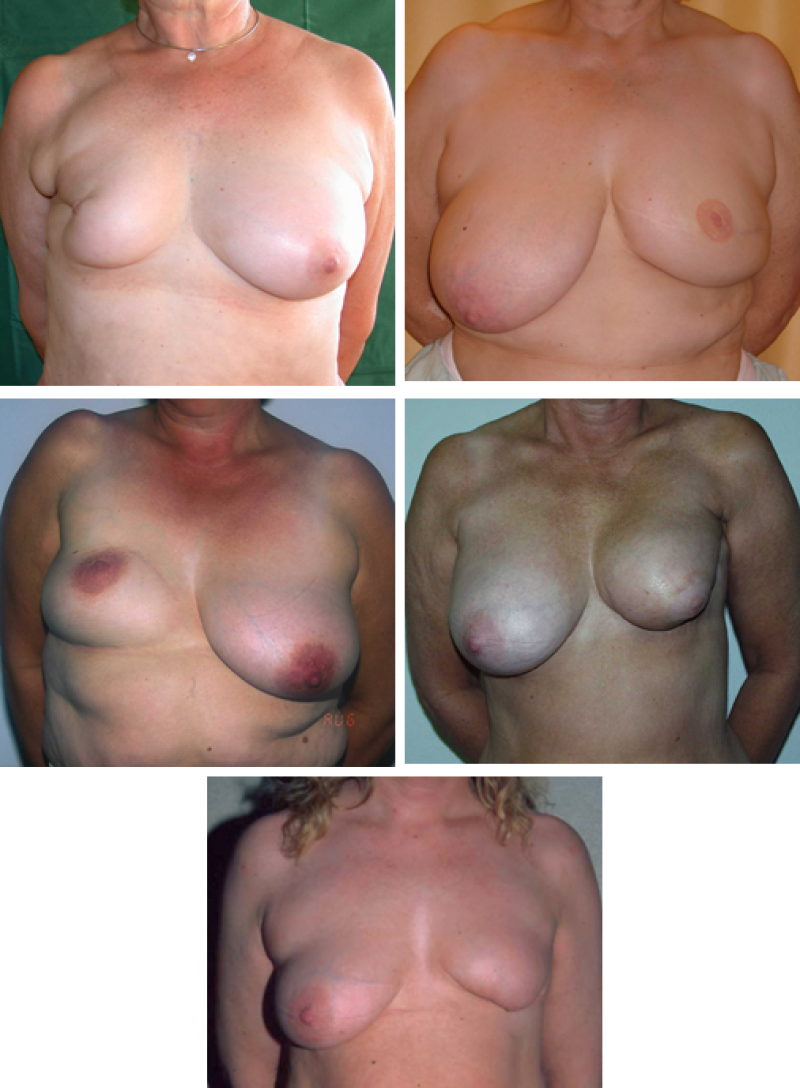
Figure 2: Chirurgie conservatrice du sein: exemples de déformation après quadrantectomie et réactions variables à la radiothérapie post-opératoire.
Les options de reconstruction devraient être proposées et discutées avant d'effectuer la chirurgie d’excision tumorale, de préférence avec un chirurgien plasticien spécialisé en chirurgie reconstructive du sein. Les différentes méthodes de reconstruction mammaire sont discutées dans un autre chapitre de ce site. Selon la proportion relative de sein qui a été retirée, différentes options de reconstruction sont généralement proposées.
Le tableau et l'algorithme ci-dessous résument l'approche générale des pertes tissulaires de la poitrine. Sachez que d'autres décisions ou des décisions différentes peuvent être prises pour chaque individu, selon les conditions locales des tissus. Les options doivent être discutées avec votre chirurgien reconstructeur.
Proportion relative de la glande retirée | Technique de reconstruction |
< 1/8 du volume mammaire totale | Ré-arrangement de la glande restante |
Lipofilling | |
> 1/8 et < 3/8 du volume mammaire totale | Lambeaux cutanés pédiculés loco-régionaux |
Lipofilling | |
> 3/8 du volume mammaire totale | Ablation de la glande mammaire restante |
Reconstruction mammaire totale par lambreaux libres ou implants |
Références
Different annual recurrence pattern between lumpectomy and mastectomy: implication for breast cancer surveillance after breast-conserving surgery. Yu KD, Li S, Shao ZM. Oncologist. 2011;16(8):1101-10. Epub 2011 Jun 16.
Trends in the surgical treatment of breast cancer. Morrow M. Breast J. 2010 Sep-Oct;16 Suppl 1:S17-9.
Modified Benelli approach for superior sementectomy: a feasible oncoplastic approach. Lanitis S, Hadjiminas DJ, Sgourakis G, Al Mufti R, Karaliotas C. Plast Reconstr Surg. 2010 Oct;126(4):195e-197e.
Quadrantectomy versus lumpectomy for small size breast cancer. Veronesi U, Volterrani F, Luini A, Saccozzi R, Del Vecchio M, Zucali R et al. Eur J Cancer 2009; 26:671–673.
Oncoplastic approaches to partial mastectomy: an overview of volume-displacement techniques. Anderson BO, Masetti R, Silverstein MJ. Lancet Oncol. 2005 Mar;6(3):145-57.
Lumpectomy plus tamoxifen with or without irradiation in women 70 years of age or older with early breast cancer. Hughes KS, Schnaper LA, Berry D, Cirrincione C, McCormick B, Shank B et al. N Engl J Med 2004; 351:971–977.
Better cosmetic results and comparable quality of life after skin-sparing mastectomy and immediate autologous breast reconstruction compared to breast conservative treatment. Cocquyt VF, Blondeel PN, Depypere HT, Van De Sijpe KA, Daems KK, Monstrey SJ, Van Belle SJ. Br J Plast Surg. 2003 Jul;56(5):462-70.
Breast tumor recurrence following lumpectomy with and without breast irradiation: an overview of recent NSABP findings. Fisher B, Wickerham DL, Deutsch M, Anderson S, Redmond C, Fisher ER. Semin Surg Oncol. 1992 May-Jun;8(3):153-60.
Veronesi U, Salvadori B, Luini A, et al.Conservative treatment of early breast cancer: Long-term results of 1232 cases treated with Quadrantectomy, Axillary dissection, and radiotherapy. Ann Surg. 1990;211:250-259.
Mastectomie
Une mastectomie devrait être effectuée si :
La tumeur est grande par rapport à la taille globale du sein. Lorsque la tumeur est très volumineuse, une chimiothérapie peut être administrée avant la chirurgie afin de réduire la taille de la tumeur. Si la tumeur répond à la chimiothérapie, une chirurgie mammaire conservatrice est alors possible. En règle générale, si plus de 1/8 du volume du sein doit être excisée, le résultat esthétique après le traitement (chirurgie mammaire conservatrice et radiothérapie) sera assez mauvais, principalement en raison des effets de la radiothérapie.
Mastectomie prophylactique (voir ci-dessous) : le sein est enlevé avant qu'un cancer ne se développe. Ce traitement est recommandé pour les femmes ayant une forte prédisposition génétique au cancer du sein.
Tumeurs multifocales : deux tumeurs malignes ou plus sont présentes dans différents quadrants du même sein, ou une tumeur maligne est entourée par des lésions satellites, ou s’il y a une grande surface de tissu dysplasique, ou encore s’il existe de multiples zones de carcinome in situ.
La patiente a déjà été irradiée : chez les patientes qui ont été traitée pour certaines formes de leucémie ou chez celles qui ont déjà subi une chirurgie mammaire conservatrice du sein associée à un traitement de radiothérapie et qui sont, par la suite, confrontées à une récidive.
Comorbidités sévères : chez les femmes âgées ou ayant une pathologie cardiaque, vasculaire ou pulmonaire grave, ou encore chez celles présentant une combinaison de ce qui précède, il est prudent d'effectuer une procédure courte. Si la totalité du sein est enlevée, on peut être sûr qu'aucune chirurgie supplémentaire ne sera nécessaire.
Une tumeur s’est ulcérée à la peau (plaie ouverte).
Une femme choisit d'avoir une ablation complète de son sein.
Malheureusement, pour de nombreuses patientes atteintes d’un cancer du sein, une mastectomie est tout de même nécessaire. Heureusement, nous nous sommes éloignés de la mastectomie radicale classique et dans la majorité des cas, une mastectomie radicale modifiée est réalisée.
Une chirurgie encore moins radicale peut être proposée à certaines patientes, en fonction de leur tumeur:
Une mastectomie d’épargne cutanée implique la résection de la plaque aréolo-mamelonnaire avec la glande mammaire sous-jacente, mais la préservation de l'enveloppe cutanée. Souvent, la glande peut être retirée par une incision périaréolaire. Dans certains cas, une courte incision verticale supplémentaire sera pratiquée au niveau de la ligne de médio-aréolaire pour retirer toute la glande.
Une mastectomie avec préservation de l’aréole permet de conserver l'enveloppe cutanée et l'aréole, mais sacrifie le mamelon. Une incision verticale faite sur la ligne médio-aréolaire est prolongée jusqu’à environ 1 cm au-dessus du sillon sous-mammaire, afin de protéger cette structure anatomique importante. Le mamelon est ensuite enlevé avec la glande mammaire sous-jacente.
Dans de nombreux cas de mastectomie prophylactique, une mastectomie sous-cutanée est réalisée, permettant de conserver l'ensemble de la plaque aréolo-mamelonnaire. Les incisions peuvent être faites au niveau de la ligne de médio-aréolaire, dans le sillon sous-mammaire ou suivant un tracé de réduction mammaire/mastopexie.
Type de mastectomie ou élimination partielle de la glande | Structure anatomique qui est retirée | ||||||
| Glande mammaire | Mammelon | Aréole | Peau du sein | Ganglions lymph. | Muscle pectoral | Ganglions lymph. |
|
|
|
|
| axillaires |
| sternales |
Mastectomie radicale élargie | X | X | X | X | X | X | X |
Mastectomie radicale (Halsted) | X | X | X | X | X | X |
|
Mastectomie radicale modifiée | X | X | X | X | X |
|
|
Mastectomie simple | X | X | X | X |
|
|
|
Mastectomie d'épargne cutanée | X | X | X |
|
|
|
|
Mastectomie avec préservation de l'aréole | X | X |
|
|
|
|
|
Mastectomie sous-cutanée | X |
|
|
|
|
|
|
Segmentectomie, Quadrantectomie | Partiel |
|
| +- |
|
|
|
Tumorectomie | Petit fragment |
|
|
|
|
|
|
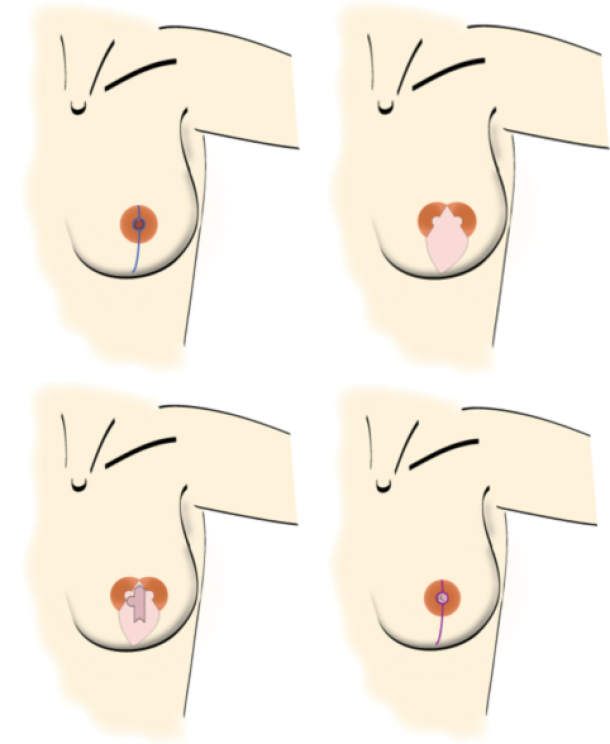
Figure 1 : Étapes d'une mastectomie épargnant l'aréole. (a) Incision cutanée pour une mastectomie épargnant l'aréole, divisant l'aréole en deux moitiés et s'étendant sur environ 1 cm au-dessus du pli sous-mammaire ; le mamelon sera retiré. (b) Un îlot cutané elliptique du lambeau libre est ajusté entre les bords cutanés de la mastectomie. (c) Cette peau est utilisée dans la deuxième procédure pour reconstruire le mamelon au moyen d'une technique de lambeau modifié en C-V. (d) Après avoir retiré la peau en excès du lambeau libre, les bords de la plaie sont refermés pour restaurer la forme ronde de l'aréole et terminer avec une cicatrice infra-aréolaire verticale. Le nouveau mamelon doit encore être pigmenté par tatouage lors d'une courte troisième séance.
En fonction des souhaits des patientes, de la taille et de la forme du sein, une mastectomie d’épargne cutanée peut être combinée à une réduction de l'enveloppe cutanée ou à un lifting de la poitrine.
Afin d’obtenir le meilleur résultat esthétique avec une reconstruction immédiate, il est important de préserver le sillon sous-mammaire, les muscles pectoraux et l'enveloppe cutanée au cours de la mastectomie. Si l’une de ces structures anatomiques est touchée, elle doit être réparée avant d’introduire un implant ou des tissus autologues.
Si l’enveloppe cutanée est insuffisante, le problème doit être traité lors de la reconstruction. Dans une reconstruction immédiate par tissus autologues, la peau peut être remplacée par une palette cutanée appartenant au lambeau. Dans le cas d’une reconstruction par implant, la surface cutanée supplémentaire nécessaire doit être recrutée par expansion progressive des tissus.
Lorsqu’une patiente demande une reconstruction mammaire secondaire (donc après avoir subi une mastectomie), le chirurgien doit évaluer les dégâts causés par la mastectomie ainsi que les effets d’une éventuelle radiothérapie sur la paroi thoracique. Une chirurgie d’exérèse initiale agressive, une dose de radiothérapie élevée (ou une sensibilité à cette dernière importante), la multiplication des tentatives de reconstruction par différentes techniques et l’absence de la plaque aréolo-mamelonnaire sont autant de facteurs qui rendent la reconstruction plus difficile et qui influencent défavorablement le résultat final.
Exemples des types différentes de mastectomie:
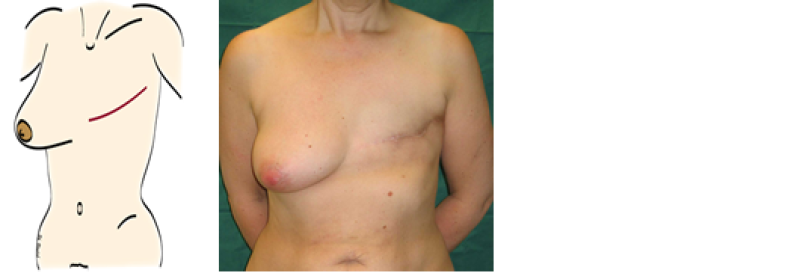
Figure 1: représentation schématique et exemple clinique d'une patiente qui a subi une mastectomie radicale modifiée sans reconstruction.
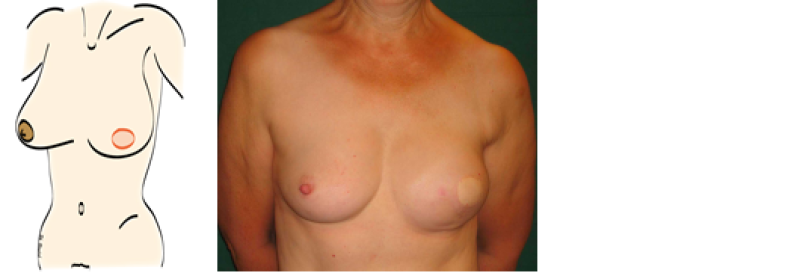
Figure 2: représentation schématique et exemple clinique d'une patiente après mastectomie d’épargne cutanée et reconstruction mammaire immédiate par tissus autologues. La reconstruction du mamelon doit encore être effectuée.
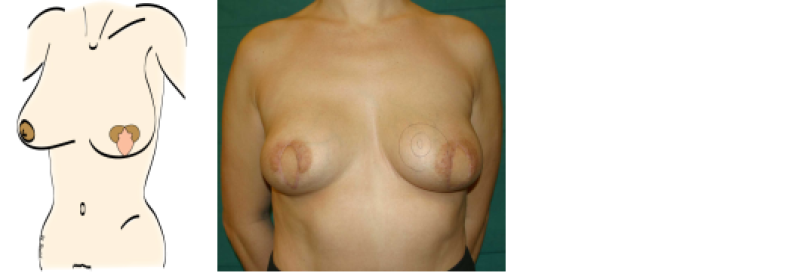
Figure 3: représentation schématique et exemple clinique d'une patiente qui a subi une mastectomie avec préservation de l’aréole et une reconstruction mammaire immédiate par tissus autologues.
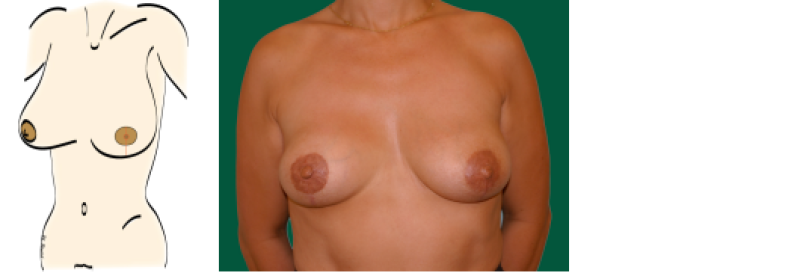
Figure 4: représentation schématique et photographie de la même patiente qu’à la figure 3, après reconstruction du mamelon et tatouage de la plaque aréolo-mamelonnaire.
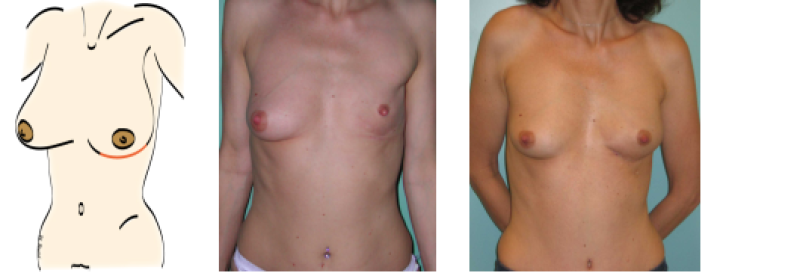
Figure 5: représentation schématique et exemple clinique d'une patiente qui a subi une mastectomie sous-cutanée par une incision sous-mammaire. Elle a bénéficié d’une reconstruction mammaire autologue différée par la même incision au cours d’une seconde intervention.
Références
Radical mastectomy. ATKINS H. Br J Surg. 1948 Jul;36(141):87-90.
Skin sparing mastectomy: anatomic and technical considerations. Carlson GW. Am Surg. 1996 Feb;62(2):151-5.
The value of skin-sparing mactectomy. Kroll SS. Ann Surg Oncol. 1998 Oct-Nov;5(7):660-2.
Twenty-five-year follow-up of a randomized trial comparing radical mastectomy, total mastectomy, and total mastectomy followed by irradiation. Fisher B, Jeong JH, Anderson S, Bryant J, Fisher ER, Wolmark N. N Engl J Med. 2002 Aug 22;347(8):567-75.
The role of biological markers as predictors of response to preoperative chemotherapy in large primary breast cancer. Cocquyt VF, Schelfhout VR, Blondeel PN, Depypere HT, Daems KK, Serreyn RF, Praet MM, Van Belle SJ. Med Oncol. 2003;20(3):221-31.
Measuring quality of life in oncologic breast surgery: a systematic review of patient-reported outcome measures. Chen CM, Cano SJ, Klassen AF, King T, McCarthy C, Cordeiro PG, Morrow M, Pusic AL. Breast J. 2010 Nov-Dec;16(6):587-97.
Immediate conservative breast surgery reconstruction with perforator flaps: new challenges in the era of partial mastectomy reconstruction? Munhoz AM, Montag E, Arruda E, Brasil JA, Aldrighi JM, Gemperli R, Filassi JR, Ferreira MC. Breast. 2011 Jun;20(3):233-40.
What options for treatment of hereditary breast cancer? Narod S. Lancet. 2002 Apr 27;359(9316):1451-2.
Conservative mastectomies. Nava MB, Catanuto G, Pennati A, Garganese G, Spano A. Aesthetic Plast Surg. 2009 Sep;33(5):681-6.
What options for treatment of hereditary breast cancer? Narod S. Lancet. 2002 Apr 27;359(9316):1451-2.
Elston CW, Ellis IOPathological prognostic factors in breast cancer: the value of histological grade in breast cancer. Histopathology (1991) 19:403–410.
La biopsie du ganglion sentinelle
Au cours de l'intervention chirurgicale consistant à enlever une tumeur mammaire maligne et invasive, il est également possible d'évaluer d’éventuelles métastases locorégionales dans la cavité axillaire. Ainsi on tente de déterminer la gravité et le degré d'extension (le stade) de la maladie. En se basant sur les résultats obtenus, on pourra établir si des thérapies complémentaires ou adjuvantes telles que la chimiothérapie, l'immunothérapie et/ou l'hormonothérapie s'imposent.
Lorsqu'il s'agit de carcinomes mammaires invasifs ou de grande taille, ou bien de plusieurs tumeurs de petite taille mais invasives, tous les ganglions de la partie inférieure de l'aisselle seront excisés. La chirurgie plus agressive en vigueur dans le passé, consistant à exciser tous les ganglions lymphatiques situés autour des vaisseaux sanguins et des nerfs du bras ainsi que derrière la clavicule, se trouvait entraîner des complications, sans pour autant fournir des informations supplémentaires.
Les complications les plus importantes observées étaient le lymphœdème et les névralgies chroniques du bras. Le lymphœdème dû à drainage insuffisant du liquide lymphatique, provoque une accumulation de ce liquide dans le membre affecté et reste une des complications les plus importantes de la chirurgie axillaire. Actuellement on l’observe moins fréquemment grâce à une chirurgie plus conservatrice. Le risque de lymphœdème s’accroît cependant lorsque l’aisselle est irradiée.
Lorsque la tumeur est inférieure à 2cm, on applique la procédure du ganglion sentinelle. Au préalable, on injecte un produit légèrement radioactif autour de la tumeur. Cette substance empruntera les vaisseaux lymphatiques pour atteindre les ganglions axillaires. Le premier ganglion axillaire (appelé le ganglion sentinelle, fig. 1) atteint par le produit, affichera le taux de radioactivité le plus élevé. Au cas où des cellules malignes se seraient détachées de la tumeur primaire, elles migreraient également vers ce premier ganglion rencontré.
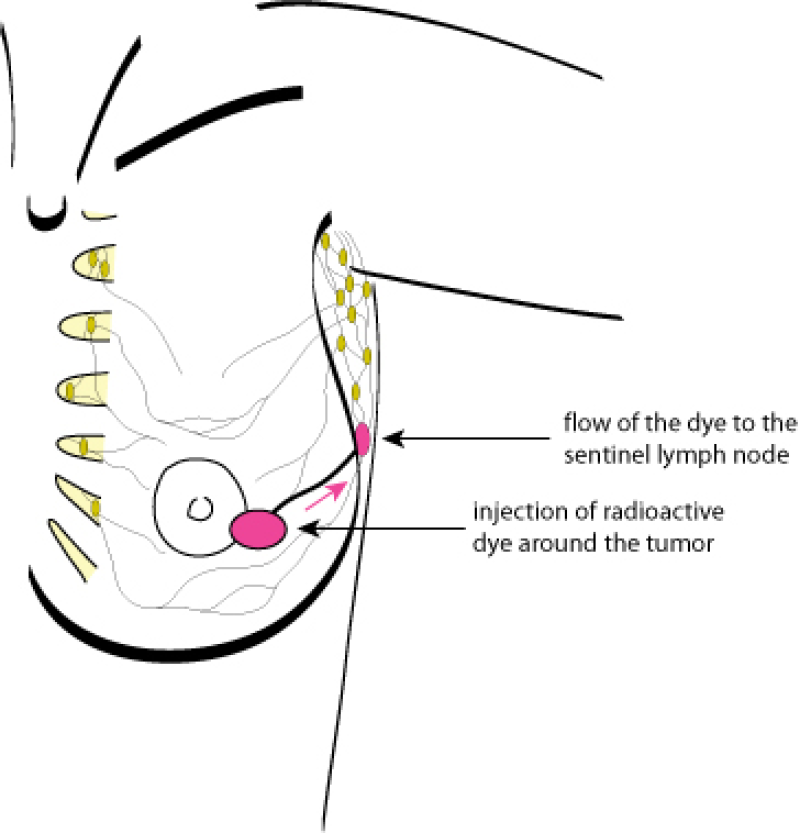
Figure 1:Identification du ganglion sentinelle
La technique consiste à localiser le ganglion sentinelle, durant l’opération, ceci à l’aide d’un instrument ultra-sensible mesurant la radioactivité (compteur Geiger). Ensuite ce ganglion sera excisé et analysé histologiquement. Si le ganglion ne contient pas de cellules cancéreuses, il est inutile de retirer les autres ganglions axillaires. Une biopsie du ganglion sentinelle est une courte procédure minimalement invasive. Les effets secondaires y compris le risque de lymphœdème, sont extrêmement rares à l’heure actuelle.
Lorsque le ganglion sentinelle est envahi par des cellules cancéreuses, on procède à une excision conventionnelle des ganglions de la partie inférieure de l’aisselle (un curage axillaire) au cours d’une intervention supplémentaire (fig. 2).
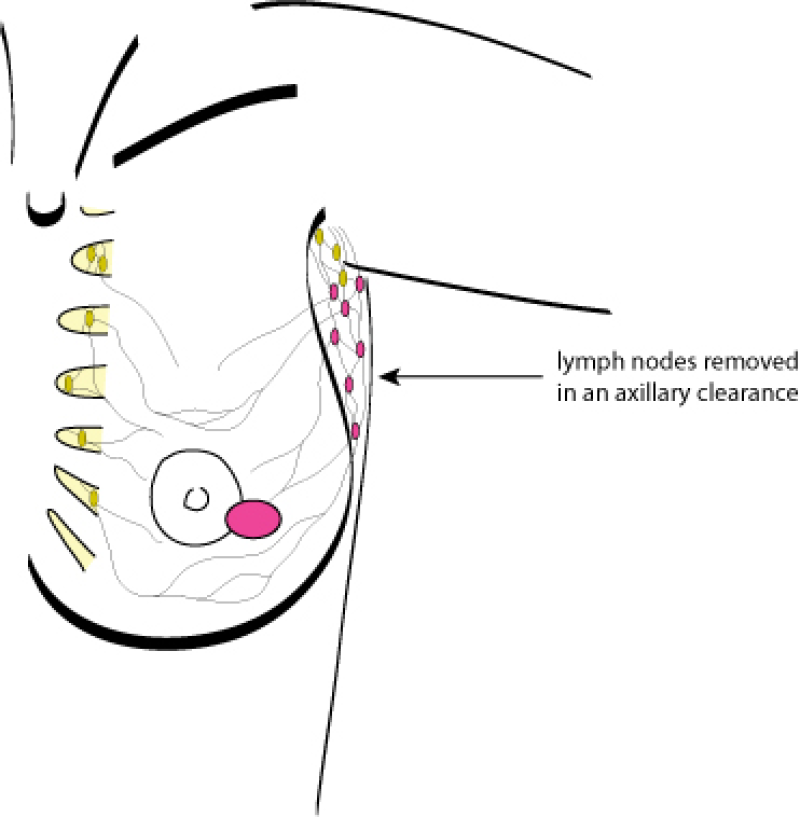
Figure 2: ablation des ganglions axillaires inférieures.
